Желчный гастрит что это
Содержание статьи
Билиарный рефлюкс-гастрит
Билиарный рефлюкс-гастрит — это воспаление слизистой оболочки желудка в результате ее повреждения желчью, ретроградно поступающей из кишечника. Заболевание проявляется тупой болью, чувством тяжести в верхнем квадранте живота, которые усиливаются после принятия пищи. Возникает отрыжка, тошнота и рвота, метеоризм, расстройство стула. Диагностические мероприятия включают осмотр гастроэнтеролога, проведение ФГДС, рентгенконтрастного исследования желудка, суточной pH-метрии. Лечение предполагает комплексное назначение производных урсодезоксихолевой кислоты, антацидных, противосекреторных препаратов, прокинетиков совместно с диетическим питанием и ведением здорового образа жизни.
Общие сведения
Билиарный (желчный) рефлюкс-гастрит является хроническим заболеванием ЖКТ, при котором желчь, поступающая в 12-перстную кишку, забрасывается в желудок, вызывая воспалительные изменения его слизистой оболочки. В норме желудок имеет кислую среду, а тонкий кишечник — щелочную. Желчные кислоты совместно с щелочным дуоденальным содержимым, попадая в полость желудка, не только повреждают слизистую оболочку, но и влияют на его кислотность, нарушая процесс переваривания пищи. Патология преимущественно поражает лиц среднего возраста, у детей практически не встречается. В общей структуре воспалительных заболеваний ЖКТ распространенность рефлюкс-гастрита составляет 5%.
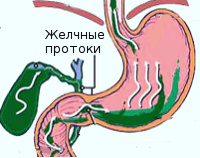
Билиарный рефлюкс-гастрит
Причины
Развитие билиарного рефлюкс-гастрита во многом определяется образом жизни. Основными предрасполагающими факторами выступают злоупотребление алкоголем, ожирение, курение, частые стрессы. Во время беременности, за счет смещения органов брюшной полости кверху, увеличивается риск билиарного рефлюкса. Среди причин возникновения болезни выделяют:
- Заболевания желудочно-кишечного тракта. Билиарный рефлюкс возникает на фоне хронического дуоденита, хронического гастрита, онкологических заболеваний желудка и 12-перстной кишки. Повышенное давление в кишечнике в результате постоянного поднятия тяжестей или натуживания способствует ослаблению пилорического сфинктера и попаданию желчи в полость органа. При гастроптозе желудок находится ниже или на уровне 12-перстной кишки, что также способствует билиарному рефлюксу.
- Операции на желудке и желчевыводящих путях. Больные, перенесшие резекцию желудка по Бильрот I и Бильрот II, пластические операции на привратнике, холецистэктомию и реконструктивные вмешательства на желчных протоках, в большей степени подвержены возникновению билиарного рефлюкса.
- Заболевания желчевыводящих путей. Дискинезия желчевыводящих путей, нарушение тонуса сфинктера Одди, хронический холецистит могут способствовать избыточному выбросу желчи в 12-перстную кишку и билиарному рефлюксу в желудок.
- Прием некоторых медикаментов. Длительное применение лекарственных препаратов (НПВС, нитраты, бета-блокаторы, транквилизаторы и др.) может ослаблять тонус сфинктера, создавая условия для ретроградного заброса желчи.
Патогенез
Во время пищеварения химус продвигается в нисходящем направлении: из желудка в 12-ПК, затем из тонкого кишечника в толстый. За счет моторики кишечника, слаженной работы сфинктеров обеспечивается нормальное переваривание пищи. В норме при поступлении пищи в тонкую кишку пилорический сфинктер смыкается, а в 12-ПК через сфинктер Одди по общему желчному протоку поступает желчь. При билиарном забросе агрессивное содержимое 12-ПК попадает в желудок, вызывает раздражение и воспаление его слизистого слоя.
В состав рефлюксата входит желчь, состоящая из желчных кислот, пигментов и энзимов, полупереваренная пища, пропитанная щелочной средой кишки, и ферменты поджелудочной железы. Желчные кислоты способствуют растворению мембран эпителия, что вызывает необратимые метаболические изменения в клетках — развивается некробиоз. В ответ на воспаление появляется отечность собственной пластинки слизистой органа. Морфологическая трансформация характеризуется пролиферацией слизистых клеток с последующим разрастанием эпителия. На месте некротизированных участков формируются эрозии.
Классификация
Исходя из остроты процесса, выделяют острое и хроническое течение билиарного рефлюкс-гастрита. По объему поражения различают очаговую и диффузную форму заболевания. В последнем случае воспалительный процесс равномерно охватывает всю слизистую органа. Очаговая форма встречается чаще и характеризуется поражением отдельных участков желудка. По типу повреждения в современной гастроэнтерологии выделяют следующие виды патологии:
- Поверхностный. Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
- Эрозивный. Возникают поверхностные дефекты, не выходящие за пределы слизистой оболочки. Эрозии могут увеличиваться в размерах и поражать подслизистый и мышечный слои органа, формируя язвы.
- Атрофический. Является наиболее опасной формой рефлюкс-гастрита, создающей основу для дальнейшей малигнизации. Слизистая оболочка истончается, а атрофированные стенки органа становятся гиперчувствительными к любым агрессивным средам, в т. ч. к желудочному соку.
Симптомы рефлюкс-гастрита
Клиническая картина болезни вариабельна и зависит от масштаба и глубины поражения стенки желудка. Основным симптомом заболевания является боль, локализованная в правом подреберье или эпигастрии, иррадиирущая в позвоночник. Болевые ощущения развиваются во время или после обильного приема пищи и носят тупой, ноющий характер. После еды отмечается чувство тяжести и переполнения желудка.
Диспепсический синдром проявляется тошнотой, метеоризмом, отрыжкой кислым, рвотой с большим количеством желудочного сока. У пациентов появляется нестабильность стула: запор сменяется диареей. Ввиду того, что при заболевании нарушается процесс усвоения веществ из пищи, у больных отмечается снижение массы тела, появляются «заеды» в уголках рта, анемия, сухость и бледность кожных покровов. При длительном течении болезни развивается постоянная слабость, нарушение сна, раздражительность.
Осложнения
Продолжительное течение гастрита на фоне билиарного рефлюкса может привести к периодическому забросу содержимого желудка в пищевод с развитием эзофагита. При попадании желудочного сока на голосовые связки или в трахею возникает рефлекторный ларингоспазм, который при отсутствии экстренных мер вызывает асфиксию. Прогрессирование рефлюкс-гастрита способствует развитию язвенной болезни желудка, которая может осложняться желудочно-кишечным кровотечением, перфорацией стенки органа, перитонитом. Изъязвления, образующиеся в результате билиарного рефлюкса, имеют тенденцию к злокачественному перерождению.
Диагностика
Для правильной постановки диагноза билиарный рефлюкс-гастрит необходимо проведение комплексной диагностики ЖКТ. Осмотр гастроэнтеролога включает физикальное обследование, сбор анамнеза жизни и заболевания. При осмотре специалист обращает внимание на особенности возникновения болей и их интенсивность, наличие сопутствующей хронической патологии (холецистит, панкреатит и др.) и образ жизни пациента. Для подтверждения диагноза требуется проведение дополнительных исследований:
- Фиброгастродуоденоскопия (ФГДС). При заболевании удается выявить воспаление, отечность, гиперемию слизистой желудка, локализованную в области привратника. С помощью гастроскопии визуализируются изъязвления и атрофические изменения органа. Для уточнения диагноза эндоскопист проводит биопсию оболочки желудка для последующего гистологического исследования материала.
- Рентгенография желудка с контрастированием. Позволяет определить нарушение целостности стенки органа. При проведении исследования в горизонтальном положении на снимках можно наблюдать ретроградный заброс рентгенконтрастного вещества в желудок.
- Суточная pH-метрия. Внутрижелудочная pH-метрия позволяет выявить колебания кислотности желудочного сока, особенно после еды и в ночное время, когда пациент не принимает пищу.
- Лабораторные исследования. Играют второстепенную роль и используются для диагностики воспалительных изменений (ОАК, биохимический анализ крови) и осложнений (кал на скрытую кровь). При хроническом течении болезни выполняют тесты на выявление бактерий Helicobacter pylori (ИФА, ПЦР, исследование гистологического материала и др.).
Дифференциальная диагностика патологии проводится с другими заболеваниями, имеющими схожую симптоматику: язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гастритом, холециститом, желчнокаменной болезнью, панкреатитом. Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Лечение билиарного рефлюкс-гастрита
Лечение болезни направлено на нормализацию пищеварительной функции, восстановление нормального тонуса сфинктеров и желчного пузыря, уменьшение воспаления и предотвращение осложнений. Важную роль в терапии играет диетическое питание. Пациентам назначается щадящая диета, которая предполагает употребление небольших порций легкой, полужидкой пищи 5-6 раз в сутки. Последний прием пищи должен происходить за 2-3 часа до сна.
Предпочтение отдается свежим, вареным или тушеным блюдам: овощным бульонам, паровым котлетам, запеченным овощам, нежирному творогу, кашам, сваренным на воде. Рекомендовано исключить жареную, острую, грубую пищу, газированные и алкогольные напитки, белый и ржаной хлеб. Следует обратить внимание на поведенческие рекомендации: не принимать горизонтальное положение непосредственно после еды, избегать переедания, поднятия тяжестей, сильных эмоциональных потрясений и стрессов. Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Медикаментозная терапия включает назначение препаратов урсодезоксихолевой кислоты, которые, связываясь с желчными кислотами, образуют безопасные комплексы, тем самым предотвращая повреждение мембран эпителиоцитов. Для восстановления нормального пассажа химуса по желудку и тонкому кишечнику применяют прокинетики. Для уменьшения раздражения слизистой органа, вызванного билиарным забросом, назначают ингибиторы протонной помпы. При повышенной кислотности используют антацидные препараты. Симптоматически назначают спазмолитические, обезболивающие, противосекреторные средства. На начальных этапах болезни хорошим эффектом обладает физиотерапия (амплипульстерапия, магнитотерапия, УВЧ и др.).
Прогноз и профилактика
При своевременной дифференциации диагноза и грамотном лечении прогноз благоприятный. Соблюдение всех врачебных рекомендаций, применение медикаментозной терапии совместно с диетой улучшает качество жизни пациентов и уменьшает количество эпизодов билиарного рефлюкса. Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Источник
Выброс желчи в желудок — причины, симптомы и лечение

Рефлюкс-эзофагит — это заболевание желудочно-кишечного тракта, которое характеризуется выбросом желчи из желудка в пищевод. Содержимое желудка может достигать ротовой полости. Стенки желудка раздражаются, появляются язвы и изжоги, больной ощущает сильные боли.
Чаще всего патология вызвана воспалительными процессами желчного пузыря и печени. В норме желчь вырабатывается печенью, переходит в желчный пузырь. В желудке смешиваются пищеварительные соки, после чего происходит процесс пищеварения.
Работа сфинктеров нарушается. В желудке накапливается огромное количество желчи, которая негативно влияет на весь организм в целом. Функционирование пищевода и кишечника полностью нарушена, травмируется слизистая оболочка желудка. Приводит к рефлюксу гастриту, к появлению новообразований. Возникают эрозии и язвы, воспаление пищевода.
Заброс желчи вызывает сильную боль в желудке после приема пищи, которую можно сравнить с коликами. Появляется неприятный привкус во рту, отрыжка, метеоризм. При появлении таких признаков стоит срочно обратиться к гастроэнтерологу. При отсутствии лечения болезнь приводит к негативным последствиям.
В медицинском учреждении «КДС Клиник» работают высококвалифицированные специалисты, которые помогут Вам в любое время.
Причины заброса желчи в желудок
Причины данной патологии зависят от способа жизни, от питания. В некоторых случаях выброс желчи не связан с рационом, а проявляется сам по себе.
- нарушенный рацион;
Употребление жирной пищи, сладостей, газированных напитков приводит к нарушению пищеварительного тракта. Также причиной заброса желчи может стать злоупотребление алкоголем, кофе, зеленым чаем. Эти напитки стимулируют желчеотделение.
- прием антибиотиков;
Длительный прием антибиотиков и других сильных лекарственных препаратов отражается на состоянии внутренних органов, приводит к чрезмерному выделению желчи.
- курение;
Курение влияет не только на работу легких, но и на функционирование кишечника. У курящих наблюдаются проблемы с желчными путями.
- усиленные физические нагрузки после приема пищи;
После приема еды диетологи и гастроэнтерологи советуют находиться в лежачем положении на протяжении двадцати минут. Чрезмерные физические нагрузки после приема еды приводят к нарушению желудочно-кишечного тракта, что вызывает сильные боли.
- беременность;
При беременности плод давит на внутренние органы. В связи с этим сфинктеры неправильно работают, желчь выбрасывается в желудок.
Также выделяют причины патологии, которые связаны непосредственно с проблемами внутренних органов. Среди них:
- лишний вес;
- наличие энтероколитов, которые вызывают вздутие кишечника;
- недостаточность привратника желудка;
- проблемы с желчными путями;
- грыжа в нижних отделах пищевода;
- асцит, который наблюдается при сердечно-сосудистых заболеваниях и при проблемах с легкими;
- увеличения двенадцатиперстной кишки;
- патологии кишечника и органов пищеварения.
Симптомы выброса желчи в желудок
Выброс желчи не проходит бессимптомно. Больного беспокоит изжога после приема пищи. Боль усиливается при движении и при глотании. Во рту появляется горечь и неприятный привкус, жжение гортани. После еды наблюдается отрыжка, рвота, тошнота на протяжении длительного времени. Сопутствующим симптомом называют икоту, метеоризм, газообразование.
В некоторых случаях пациента беспокоит тахикардия, изменения артериального давления, температуры. Появляется холодный пот, озноб, головокружение. Слизистая раздражается, травмируется, на ней размещаются спайки. Приводит к серьезным осложнениям, вызывает рак желудка.
Важно вовремя диагностировать болезнь, чтобы вылечить ее на ранних стадиях.
Лечение выброса желчи в желудок
Как лечить заброс желчи в желудок? Лечение зависит от состояния больного, от запущенности его болезни. Изначально стоит провести комплексное обследование организма. Пациента направляют на сдачу анализов, на гастроскопию. Это обследование проводится с помощью эндоскопа с микрокамерой, которая позволяет максимально точно обследовать внутренние органы.
Далее медицинский эксперт берет слизистую оболочку для биопсии, чтобы диагностировать наличие болезненных бактерий в организме. Также проводят эхографию, ультразвуковую диагностику, рентгенографию с использованием контрастной жидкости.
Обязательным требованием при лечении выброса желчи называют диету. Рацион, состоящий из витаминов и минералов, защищает слизистую оболочку от воздействия желчи. Стоит исключить газированные и алкогольные напитки, жареное и мучное, копченое и сладкое. Кислая пища стимулирует желчеотделение, поэтому ее лучше исключить вовсе из рациона.
Укрепляют органы пищеварительного тракта каши и отруби, овощи и фрукты, витамин С, а именно цитрусовые. Режим питания должен быть дробным. Больному нужно есть маленькими порциями много раз в день.
В качестве медикаментозного лечения приписывают антациды и прокинетики. Эти группы лекарственных препаратов улучшают тонус привратника желудка и повышают активность кардиального отдела желудка. Антациды понижают кислотность в организме и нейтрализуют ее.
Также советуют нормализовать режим сна. Пользу приносят прогулки на свежем воздухе, ароматерапия. В запущенных случаях применяется оперативное вмешательство и лечение в условиях стационара.
Где диагностировать выброс желчи
Для проведения комплексного обследования организма, для сдачи анализов обратитесь в клинику «КДС Клиник». Вы получите качественное обслуживание от лучших медицинских специалистов по доступной цене. Для записи на прием к врачу позвоните по телефону и выберите удобное для Вас время. Медицинское учреждение расположено в городе Москва по адресу улица Белозерская, 17Г. Частная клиника расположена в удобном районе рядом с метро Алтуфьево.
Источник
.. : // i. 2003. 1 (11). — . 28-30.
Желчный рефлюкс: современные взгляды на патогенез и лечениеО.Я. Бабак Института терапии им. Л.Т. Малой АМН Украины Открыть статью в новом окне в формате pdf — 46 КБ Желчный рефлюкс — синдром, довольно часто сопровождающий наиболее распространенные заболевания верхних отделов пищеварительного канала: хронические гастриты, язвенную болезнь желудка и двенадцатиперстной кишки, гастроэзофагеальную рефлюксную болезнь. Под желчным, или щелочным, рефлюксом принято понимать ретроградное попадание желчи из двенадцатиперстной кишки в анатомически выше расположенные органы — желудок, пищевод и даже ротовую полость. Если заброс желудочного содержимого в пищевод до определенной степени является нормальным явлением — т.н. физиологическим рефлюксом, то желчный рефлюкс — патология. По высоте желчный рефлюкс может быть дуоденогастральным, дуоденогастроэзофагеальным и дуоденогастроэзофагооральным [7, 9]. Дуоденогастральный рефлюкс чаще обусловлен недостаточностью замыкательной функции привратника, хроническим дуоденостазом и связанной с ним гипертензией в двенадцатиперстной кишке. Такие нарушения, как правило, чаще являются результатом анатомических изменений, связанных с оперативным вмешательством: резекцией желудка, гастроэнтеростомией, энтеростомией, ваготомией, холецистэктомией. В значительной степени он обусловлен развитием функциональных нарушений — дискоординацией моторно-эвакуаторной функции верхних отделов пищеварительного канала. Дуоденогастроэзофагеальный рефлюкс связан с дополнительным нарушением тонуса и сократительной способности нижнего пищеводного сфинктера. В настоящее время определены следующие механизмы развития желчного рефлюкса: — несостоятельность сфинктерного аппарата: дуоденальное содержимое может свободно достигать желудка и пищевода через пилорический и нижний пищеводный сфинктеры; — антродуоденальная дисмоторика — нарушение координации между антральным, пилорическим отделами желудка и двенадцатиперстной кишкой, которые управляют направлением тока дуоденального содержимого; — ликвидация естественного антирефлюксного барьера (после частичной гастрэктомии). Рефлюксат при желчном рефлюксе состоит не только из желчи. В его состав также входят дуоденальный сок и панкреатические энзимы. Наличие этих веществ в желудке является одной из наиболее частых причин развития химического гастрита (гастрита С). Рефлюкс-гастрит (щелочной рефлюкс-гастрит) рассматривается как своеобразная форма заболевания, связанная именно с забросом содержимого двенадцатиперстной кишки в желудок, которое оказывает повреждающее действие вследствие постоянной травматизации слизистой оболочки желудка компонентами рефлюксата. Желчные кислоты, обладающие детергентными свойствами, способствуют солюбилизации липидов мембран поверхностного эпителия. Такой эффект зависит от концентрации, уровня конъюгации и гидроксилирования желчных кислот и, что очень важно, от рН желудочного содержимого. При низких значениях последнего слизистую оболочку повреждают только тауриновые конъюгаты, другие конъюгаты в таких условиях преципитируют. Напротив, при высоких значениях рН, что особенно характерно для культи резецированного желудка, неконъюгированные и дигидроксильные желчные кислоты обладают значительно большими повреждающими свойствами, чем конъюгированные и тригидроксильные [2,10,12], Определенную роль в повреждении желудочного эпителия играет и лизолецитин, образующийся при дуоденальном гидролизе лецитина панкреатической фосфолипазой А. Известно, что поверхность слизистой оболочки гидрофобна. Это связано с абсорбцией поверхностно-активных фосфолипидов наружной мембраной эпителиоцитов. В условиях эксперимента было показано, что такая гидрофобность резко снижается после кратковременной инкубации кусочка слизистой оболочки в среде, содержащей дезоксихолат натрия: это объясняют действием желчных кислот на фосфолипиды клеточных мембран [8,13]. Результатом постоянного повреждения слизистой оболочки желудка кишечным содержимым являются дистрофические и некробиотические изменения желудочного эпителия, Морфологические изменения при этом стереотипны: фовеолярная гиперплазия, отек и пролиферация гладкомышечных клеток в собственной пластинке на фоне умеренного воспаления. Фовеолярную гиперплазию определяют как экспансию слизистых клеток. При рефлюкс-гастрите она охватывает исключительно поверхностный эпителий и этим отличается от гастрита типа В (хеликобактерного), для которого характерна гиперплазия не только поверхностного, а и ямочного эпителия слизистой оболочки желудка. Эпителий становится резко уплощенным базофильным, насыщенным РНК и почти не содержащим слизи. В клетках эпителия отмечаются грубая вакуолизация цитоплазмы, пикноз ядер, некробиоз и некроз, который считается началом образования эрозий. Со временем нарастают атрофические изменения, сопровождающиеся прогрессированием пролиферативных процессов и развитием дисплазии различной степени выраженности, что увеличивает риск малигнизации [1, 6]. При дуоденогастроэзофагеальном рефлюксе дуоденальное содержимое выполняет роль как бы дополнительного (наряду с желудочным содержимым) патогенетического фактора в развитии поражения пищевода, Дуоденогастроэзофагеальный рефлюкс может теоретически обострять гастроэзофагеальный рефлюкс двумя путями:
В последние годы постоянно увеличивается количество доказательств патогенетической роли дуоденального рефлюксата в развитии пищевода Барретта — одного из осложнений гастроэзофагеальной рефлюксной болезни. Пищевод Барретта рассматривается в настоящее время как заболевание с высоким риском развития аденокарциномы пищевода. Исследования показали, что повреждение слизистой оболочки желудка дуоденальным содержимым приводит к развитию не только «химического» гастрита, при котором очевидны отек и кишечная метаплазия, а и «специализированной» кишечной метаплазии — специфического признака пищевода Барретта [3]. Клинические проявления при желчном рефлюксе не отличаются разнообразием. У большей части больных рефлюкс-гастрит протекает бессимптомно. Однако в ряде случаев могут возникать боль в надчревной области жгучего характера, тошнота, рвота с примесью желчи, симптомы демпинг-синдрома. При дуоденогастроэзофагеальном рефлюксе для большинства пациентов также характерно отсутствие жалоб. Вместе с тем, изредка могут быть следующие проявления: регургитация пищи, изжога, одино- и дисфагия, горечь во рту, тошнота, рвота желчью, боль за грудиной. Для пищевода Барретта нет характерной клинической симптоматики. Это объясняется тем, что измененный цилиндрический эпителий пищевода менее чувствителен к раздражителям, в частности к рефлюксату, чем природный сквамозный. Поэтому у около трети пациентов с пищеводом Барретта вообще не бывает симптомов гастроэзофагеальной рефлюксной болезни, а у остальных они выражены крайне слабо. При постановке диагноза хронического рефлюкс-гастрита учитывают наличие боли и/или ощущения тяжести в надчревной области после еды, особенно после операции (резекции желудка, ваготомии, холецистэктомии) и при хроническом нарушении кишечной проходимости. При фиброгастродуоденоскопии обнаруживают очаговую гиперемию, отек слизистой оболочки желудка. Желудочное содержимое окрашено в желтый цвет. Привратник, из которого в желудок порционно поступает желчь, зияет. При изучении биоптатов слизистой оболочки желудка выявляют гиперплазию ямочного эпителия, некробиоз и некроз клеток эпителия, отек и полнокровие собственной пластинки без признаков выраженного воспаления, иногда — признаки выраженной атрофии. В качестве метода функциональной диагностики используют 24-часовую рН-метрию, которая дает возможность оценить профиль внутрижелудочной рН, и рентгеноскопию желудка, при которой характерным признаком является регургитация бария из двенадцатиперстной кишки в желудок [4, 5, 11]. Диагностика гастроэзофагеальной рефлюксной болезни основывается на проведении мониторинга рН. При этом оценивают частоту и высоту рефлюкса, наличие в течение суток эпизодов желчного, кислого и/или смешанного рефлюксов (при желчном рефлюксе значения интрагастральной рН >7). Следует отметить, что признаков эзофагита (гиперемии, эрозивно-язвенных деструкций слизистой оболочки пищевода), выявляемых при эзофагогастроскопии, у большинства больных может не быть даже при выраженных жалобах, Это наиболее часто встречающийся клинический вариант гастроэзофагеальной рефлюксной болезни — неэрозивная гастроэзофагеальная рефлюксная болезнь. Дифференциальную диагностику следует проводить с кислым гастроэзофагеальным рефлюксом, эзофагеальной карциномой, пептическими язвами верхних отделов пищеварительного канала. Следует особо отметить, что дуоденогастральный рефлюкс часто сопровождает пептические язвы желудка и двенадцатиперстной кишки, когда нарушена моторно-эвакуаторная координация Однако при заживлении язв и стихании воспаления в слизистой оболочке гастродуоденальной зоны явления рефлюкса, как правило, проходят. Медикаментозное лечение желчного рефлюкса проводят в комплексе с базисной терапией основного заболевания. Оно направлено на нейтрализацию раздражающего действия компонентов дуоденального содержимого на слизистые оболочки желудка и пищевода, обеспечение их адекватного опорожнения и клиренс, Для лечения рефлюкс-гастрита и гастроэзофагеальной рефлюксной болезни используют средства, ускоряющие опорожнение желудка и пищевода, повышающие тонус нижнего пищеводного сфинктера. К наиболее эффективным из них относят селективные прокинетики (мотилиум, цизаприд). В тех случаях, когда заболевание сопровождается повышенным кислотообразованием, необходимо назначать антисекреторные препараты (предпочтение следует отдавать ингибиторам протонной помпы последних поколений — контралоку, париету, нексиуму). Для химического связывания желчных кислот и лизолицетина в рефлюксате традиционно используют антациды (фосфалюгель, маалокс), которые не снижают выработку соляной кислоты, что особенно важно при сохраненной или пониженной желудочной секреции. Кроме того, антациды обладают цитопротективными свойствами (усиливают выработку муцина и гидрокарбонатов), что благоприятно действует на слизистую оболочку гастродуоденальной зоны, поскольку продукция последних при желчном рефлюксе снижается. В целях цитопротекции рекомендуют также назначать сукральфат по 1 г 3 — 4 раза в сут в межпищеварительный период. Вместе с тем для устранения именно желчного рефлекса антисекреторные препараты, прокинетики и антациды недостаточно действенны. Стандартом лечения желчного рефлюкса считается препарат урсодезоксихолевой кислоты — урсофальк. Смысл его применения состоит в том, что урсодезоксихолевой кислоте свойственно изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсофалька желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода. При лечении урсофальком в большинстве случаев исчезают или становятся менее интенсивными такие симптомы, как отрыжка горьким, неприятные ощущения в животе, рвота желчью, Исследования последних лет показали, что при желчном рефлюксе оптимальной для урсофалька следует считать дозу 500 мг в 1 сут (по 250 мг в 2 приема). Длительность курса лечения не менее 2 мес. Таким образом, желчный рефлюкс, встречающийся довольно часто, не самостоятельное заболевание, а синдром, который сопровождает ряд заболеваний верхних отделов пищеварительного канала: хронические гастриты, гастроэзофагеальную рефлюксную болезнь, пептические язвы желудка и двенадцатиперстной кишки. Желчь и дуоденальное содержимое, являющиеся частью рефлюксата, контактируя со слизистыми оболочками желудка и пищевода, вызывают дополнительные нарушения (воспалительные, деструктивные и дисплазические) в поверхностном эпителии. Для лечения заболеваний, сопровождающихся желчным рефлюксом, базисную терапию целесообразно дополнять приемом урсодезоксихолевой кислоты, поскольку данный препарат можно рассматривать, как средство патогенетической направленности. Список литературы 1. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. — М.: Триада.- Х, 1998.- 496 с. 2. Бабак О.Я., Фадеенко Г.Д. Гастроэзофагеальная рефлюксная болезнь.- К.: Интерфарма, 2000.- 175 с. 3. Белова Е.В., Вахрушев Я.М. Характеристика агрессивнопротективных факторов при эрозивном поражении слизистой оболочки гастродуоденальной зоны // Терапевт арх. — 2002. — № 2. — С. 17-20. 4. Вахрушев Я.М., Никишина Е.В. Комплексное изучение патогенетических механизмов эрозивного поражения желудка и двенадцатиперстной кишки // Poc. гастроэнтерол. журн. — 1998.- № 3. — С. 22-29. 5. Гончарик И.И. Клиническая гастроэнтерология. — Минск: Интерпрессервис, — 2002. — 334 с. 6. Ткаченко Е.И., Голофеевский В.Ю., Саблин О.А. Клинические и функционально-морфологические особенности хронического рефлюкс-гастрита // Poc. гастроэнтерол. журн. — 1999. — № 1. — С. 9-17. 7. Фролькис А.В. Функциональные заболевания желудочно- кишечного тракта.- Л.: Медицина, — 1991. — 221 с. 8. Dixon М., Neville P., Mapsfone N. ef аl. Bile reflux gastritis and Barrett’ s esophagus: Further evidence of а role for duodenogastroesophageal ref lus? / GUT 2001, 49:359-363. 9. Fiorkermeier V. Choleic Liver Diesease, Dr Falk Pharma GmbH, 2001, 118 р. 10. Neuberger J. Immune effects of ursodeoxycholic acid In: Berg P., Lohse А., Tiegs G., Wendel А. Autoimmune Liver Disease. Kluwer Academic Publishers, Dordrecht, Boston, London, 1997, P. 93-103, 11. Sfendal С. Practical guide to gastrointestinal testing Medtronic Synectics, 1997, 280 р. 12. Stefaniwsky А. ef аl. Ursodeoxycholic acid treatment of bile reflux gastritis. Gastroenterol. 89. 1000-1004, 1985. 13. Ventura P. ef al. А double-blind controlled trial of the efficacy and safety of taurohyodeoxycholic acid in the treatment of dyspeptic disturbances associated with gallstones or other hepatic disoders // Clin. Drug Invest. 11:77- 83, 1996. Желчный рефлюкс: современные взгляды на патогенез и лечение. Бабак О.Я. Институт терапии АМН Украины, Харьков. Сучасна гастроэнтерологiя, 2003, № 1 (11). |
Источник