Уремический гастрит у человека
Содержание статьи
причины, симптомы, лечение, детотерапия, хирургия
 Воспаление слизистого слоя желудка или гастрит возникает при повреждении целостности его стенок различными факторами: бактерией Хеликобактер Пилори, агрессивными продуктами, едой второпях или всухомятку, голоданиями, стрессами и другими внешними раздражителями.
Воспаление слизистого слоя желудка или гастрит возникает при повреждении целостности его стенок различными факторами: бактерией Хеликобактер Пилори, агрессивными продуктами, едой второпях или всухомятку, голоданиями, стрессами и другими внешними раздражителями.
Если причиной является поражение слизистой токсинами собственного метаболизма, которые в норме выводятся с мочой, констатируется уремический гастрит.
Он возникает у людей с нарушенной работой почек, напрямую зависит от выполнения ими фильтрационной и выделительной функции. Помимо вызываемого воспалением дискомфорта, рвоты, изжоги, металлической тяжести в подреберье после еды и многих других симптомов, которые мешают жизнедеятельности человека, данный вид гастрита сопровождает почечные патологии, усугубляет общее состояние и может спровоцировать полный отказ от еды.
Причины уремического гастрита
Гастрит всегда возникает в ответ на повреждение слизистой оболочки, стенок желудка травмирующими, раздражающими и разъедающими его объектами, поступающими из вне. Однако, в результате задержки в организме азотистых, белковых соединений, которые не были своевременно выведены с мочой, происходит внутреннее повреждение собственными токсическими веществами. Примерами таких продуктов являются:
-
 мочевая кислота;
мочевая кислота; - аммиак;
- цианат;
- креатинин;
- пептиды.
Определенная концентрация этих органических веществ необходима здоровому организму, но контролировать их норму и выводить излишек является основой выделительной функцией почек. При их поражении, патологии, почечной недостаточности наступает состояние уремии – аутоинтоксикации продуктами обмена. Она является главной причиною возникновения раздражений, эрозий, язв на слизистой оболочке. При хроническом выделении токсинов, регулярная травматизация желудочно-кишечного тракта приводит к уремическому гастриту.
Существует перечень заболеваний почек и патологии мочеполовой системы, которые наиболее часто создают «благоприятные» условия для развития хронической уремии, а впоследствии гастрита:
- пиелонефрит;
- гломерулонефрит;
- поликистоз почек;
- сахарный диабет;
- аденома предстательной железы;
- почечнокаменная болезнь.
Любая из перечисленных патологий вызывает реакцию со стороны желудочно-кишечного тракта, может сопровождаться уремическим гастритом. Почечная недостаточность вызывает самую тяжелую его форму и соответственно характеризуется сложными проявлениями симптомов.

Симптомы
Токсический, по своему происхождению, уремический гастрит вызывает симптомы общей интоксикации организма, которые проявляются:
- отсутствием аппетита, в дальнейшем отказом от пищи;
- потерей веса;
- жаждой;
- горечью во рту;
- тошнотой;
- рвотой;
- тяжестью в эпигастральной области;
- диспепсическими расстройствами (понос);
- колющими болями в кишечнике;
- головными болями;
- запахом аммиака изо рта;
- температура тела не превышает показатель 35 градусов;
- общей слабостью и апатией;
- нарушением сна.
Гастрит развивается на фоне серьезной почечной патологии, поэтому его сопровождают кожные шелушения, высыпания, зуд и симптомы ярких нервных реакций: общая заторможенность, подергивание мышц, ослабление зрения, нарушение памяти. Проявление симптоматики зависит от степени развития уремического гастрита, а он в свою очередь, от тяжести поражения почек.
Экстренные меры
Если пациент легкой и средней степени тяжести, его состояние не отягощено кровоизлияниями, желудочными кровотечениями, в условиях стационара при нарастающих симптомах уремии применяют срочные меры, которые предотвращают дальнейшую интоксикацию организма. К ним относятся:
-
 промывание желудка с помощью зонда;
промывание желудка с помощью зонда; - солевые слабительные и клизмы, для быстрейшего очищения кишечника;
- внутривенно капельно вводят 40% раствор глюкозы и натрия хлорида;
- подключают препараты детоксикационной и регидратационной терапии;
- объемы вливаемых растворов напрямую зависят от тяжести состояния пациента;
Ежедневное поступление белков с продуктами питания ограничивают лечебной диетой.
Лечение
Лечение уремического гастрита напрямую зависит от уровня постоянной интоксикации организма собственными продуктами метаболизма. Поэтому терапию нужно проводить комплексно и начинать с очищения организма от токсинов. Принципы лечения заключаются:
- методы внепочечного очищения крови (иммуносорбция, криоферез, каскадный плазмаферез, термоплазмосорбция, гемодиализ);
- наполнение организма внутривенно капельно солевыми растворами (по показаниям);
- выведение отработанных жидкостей осмотическими диуретиками, фуросемидосодержащими;
- симптоматическое облегчение перенесения симптомов (рвоты, поноса);
- восстановление структуры желудочной слизистой;
- нормализация концентрации соляной кислоты;
- активизация ритмичной моторики желудка;
- назначение безбелковой диеты, для облегчения работы почек.

Одним из методов очищения крови от токсинов (гемосорбции) является процесс гемодиализа. Он осуществляется с помощью аппарата, который называют «искусственной почкой». Его используют для временного замещения очистительной и выделительной функции почек. «Искусственная почка» подключается внутривенно к системе кровоснабжения пациента и в течение нескольких часов освобождает кровь от токсических продуктов обмена. При этом объем крови в организме не изменяется. Процедура проводится в условиях стационара и обладает мощным внепочечным очистительным, лечебным эффектом.
После очищения крови и восполнения водного и электролитного баланса необходимо приступить к восстановлению пострадавшей желудочной слизистой и купировать симптомы уремического гастрита.
В период воспаления слизистой необходимо облегчить процесс пищеварения, с помощью ферментов, или препаратов, содержащих компоненты желчи, панкреатина: «Креон», «Мезим», «Фестал», «Пангрол».
Активизировать желудочную моторику с помощью: «Мотилиума», «Метоклопрамида», «Домперидона».
Стабилизировать выработку и содержание соляной кислоты, снизить ее агрессивность помогут: «Ренни», «Маалокс», «Альмагель», «Фосфалюгель».
Если в процессе уремического гастрита произошел сбой в выработке желудочной секреции, то нормализовать, устранить ее избыточность можно применяя один из препаратов: «Омеза», «Контролога», «Фамотидина», «Кваматела».

Согласовывать, определять схему лечения возможно только с учетом индивидуальной ситуации, отталкиваясь от основной причины, вызвавшей гастрит, его сложности, общего состояния пациента и сопутствующих патологиях.
Хирургическая помощь
Сложные, обширные поражения почек, терминальная стадия хронической почечной недостаточности, по показаниям, нуждаются в оперативной помощи. Это достигается путем удаления и трансплантации почки, с целью заместительной терапии. Несмотря на сложность операции, во многом благодаря парности данного органа, многие люди живут с одной или же донорской почкой.
В послеоперационный период особенно необходимо поддержать орган пищеварения. Соблюдать дробное питание согласно лечебной диете. Помочь перевариванию ферментами, защитить от агрессивной среды избыточности соляной кислоты. После исключения причины уремии и проведения восстановительного терапевтического лечения, соблюдая правила питания, уремический гастрит перестанет беспокоить.
Народные методы
Народная медицина предлагает методы лечения уремического гастрита природными компонентами. Однако, это один из сложных видов воспаления, которое требует квалифицированной медицинской помощи. Заболевание затрагивает глубокое поражение почек, развивается с нарушением в работе желудка, кишечника, печени, нервной, гормональной системы одновременно. Чревато развитием осложнений почечной недостаточности, комы.

Существует опасность летального исхода. Поэтому, лечение должно проходить строго в условиях стационара, традиционными методами под контролем специалистов. Народные методы можно применять только во время реабилитации, в поддерживающих целях.
Полезное видео
Важные вопросы питания рассмотрены в этом виео.
Диета
Диета является одним из компонентов лечения при уремическом гастрите. Употребление продуктов питания и методы приготовления блюд должны быть направлены на заживление и восстановление желудочной слизистой, сохранение энергетических затрат пациента и полноценного пополнения его ресурсов в условиях отсутствия аппетита, наличия тошноты, рвоты, кишечных колик.
Для соблюдения этих условий нужно отказаться от белковой пищи, мяса, мясных бульонов, сократить прием молочных продуктов, ограничить потребление соли и жидкости. Питаться 5-6 раз в день маленькими порциями, для того, чтобы легче было переваривать пищу и одновременно пополнять ее запасы.

Основное предпочтение отдавать овощам, фруктам, на первом этапе в запеченной и паровой обработке. Полностью исключить соленья, маринады. Повышать аппетитность блюд разнообразной зеленью. Комбинации продуктов, отклонение от диеты допустимы, но при обязательном согласовании с лечащим врачом.
Профилактика
Профилактическими мерами при уремическом гастрите является препятствие появлению факторов, способных провоцировать или вызвать уремию. Для этого важно следить за здоровьем почек путем:
- своевременно проходить лечение при хронических патологиях почек;
- избегать переохлаждения;
- соблюдать здоровый питьевой режим;
- отказаться от вредных привычек;
- отдавать предпочтение минеральным слабо газированным напиткам, сокам, травяным чаям, ягодным морсам;
- в период беременности находиться на медицинском учете, наблюдать состояние почек в течении сдавления их растущим плодом;
- проходить санаторно-курортное оздоровление.
В случае имеющейся хронической почечной патологии необходимо получить детальную врачебную консультацию о методах предотвращения гастрита медикаментозным путем.
Источник
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
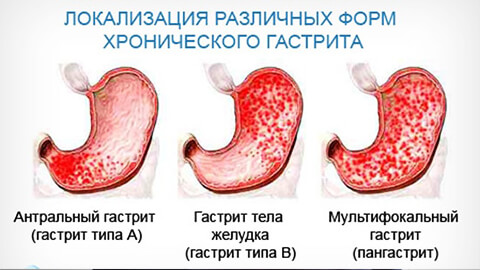
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
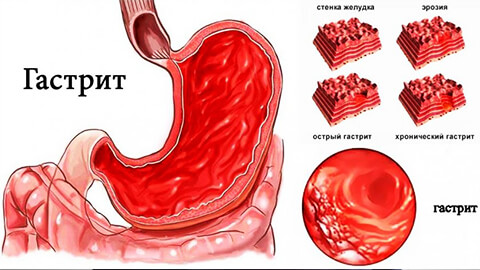
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник