Тошнота от запахов при колите
Содержание статьи
Этот грозный колит. Неприятность, которую можно избежать

Загрузка…
Колит относят к числу наиболее распространенных патологий желудочно-кишечного тракта. Представляет собой воспалительное заболевание толстого кишечника (вернее, его слизистой оболочки) с ярко выраженной симптоматикой, о которой мы еще скажем. Недуг может осложняться воспалительными процессами в желудке и тонком кишечнике. Он нередко сопутствует некоторым другим острым и хроническим заболеваниям (гриппу, пневмонии, тифу, паротиту, малярии и др.).
Бывает, это заболевание из-за похожих симптомов путают с синдромом раздраженного кишечника и по этой причине порой неправильно диагностируют. Но поскольку синдром раздраженного кишечника с толстой кишкой не связан, то, соответственно, с колитом он ничего общего иметь не может.
«Рука об руку» с дисбактериозом
Выделяют две формы колита — острую и хроническую. И в первом, и во втором случае особую роль в возникновении и развитии заболевания играет инфекционная составляющая — это чаще всего бактериальная дизентерия. Его могут спровоцировать другие представители патогенной микрофлоры (например, коли-бактерии, стафилококки, стрептококки, бактерии группы протея и т.д.). Иными словами, колит идет «рука об руку» с дисбактериозом. Воспаление может быть вызвано и ранее перенесенными кишечными инфекциями и неправильным питанием, а также неадекватной терапией различными лекарствами. Как показывает практика, причины воспаления действительно множественные. Обобщим основные факторы:
- инфекция в желудочно-кишечном тракте;
- заражение сальмонеллами, стафилококками и другой патогенной микрофлорой вследствие употребления некачественной пищи;
- наличие глистов (но не во всех случаях);
- неполноценное, однообразное питание (преимущественно углеводное);
- аллергия на некоторые виды пищи;
- хронические запоры;
- злоупотребление спиртными напитками;
- пренебрежение правилами личной гигиены (например, прикасание к продуктам питания грязными руками);
- длительный прием некоторых антибиотиков, могущих спровоцировать дисбактериоз;
- интоксикации (отравления свинцом, мышьяком и его препаратами, грибами);
- нервное и эмоциональное напряжение, стрессы.
Острый колит: причины, симптомы, лечение
Данная форма заболевания вызывается стафилококками, стрептококками, сальмонеллами и дизентерийными микроорганизмами. Она также возникает вследствие общих инфекций (грипп, ОРВИ, ОРЗ, корь), аллергии либо непереносимости некоторых медикаментов (чаще антибиотиков). Нередко при остром колите воспаляются желудок и тонкий кишечник. В результате по «принципу домино» нарушается нормальное функционирование и других органов желудочно-кишечного тракта. В зависимости от характера поражения толстого кишечника медиками диагностируется несколько разновидностей острого колита, а именно: катаральный, язвенный, эрозивный, иногда фибринозный.
К основным симптомам относятся:
- схваткообразные боли в животе и его вздутие;
- присутствие слизи и крови в кале;
- диарея (понос).
Заболевание обычно начинается внезапно и, как правило, с расстройства стула. Больных тошнит, у них нет аппетита. Мучает рвота, постоянно хочется пить. Они жалуются на общую слабость, резкое ухудшение самочувствия и повышение температуры. Однако здесь в рвоте и диарее есть свои плюсы: врачи относят эти проявления к защитным реакциям. То есть, таким способом организм пытается избавиться от попавших внутрь ядов.
Симптомы острого колита могут зависеть от местонахождения очага воспаления. Например, при поражении левой половины толстой кишки боли проявляется наиболее резко. Перед дефекацией они обычно усиливаются и отдают в промежность, крестец. Стул очень частый, до 20 раз в сутки (иной раз и более). Испражнения имеют неравномерную консистенцию: плотные массы «плавают» в крови или обильной слизи. Области нисходящей и сигмовидной ободочной кишок болезненны при пальпации. Здесь же выявляются урчание, шум плеска.
Данная симптоматика может проявляться на протяжении нескольких недель и при отсутствии лечения острая форма обычно переходит в хроническую стадию. Подобное нежелательное развитие событий можно предотвратить своевременно оказанной помощью.
Так, лечение острого колита включает в себя следующие мероприятия:
- обильное питье с целью восполнения потерь жидкости в организме. Рекомендуется пить специально приготовленный раствор, хорошо всасываемый кишечником: на литр теплой кипяченой воды добавляется чайная ложка соли и семь-восемь чайных ложек сахара. Можно пить минеральную воду и слабый чай, а кофе нежелательно, поскольку он действует на перистальтику кишечника и усиливает диарею. В ряде тяжелых случаев жидкость вводится внутривенно.
- лечебное голодание в течение одного-двух дней. Затем показана строгая диета до полного исчезновения симптомов заболевания.
- прием активированного угля. Назначается для адсорбции токсинов в толстом кишечнике.
- прием ферментных препаратов, обволакивающих и адсорбирующих веществ.
- физиотерапевтическое лечение.
О причинах, симптомах и лечении хронического колита
Хронический колит является заболеванием, где ведущий провоцирующий фактор — наличие инфекции в желудочно-кишечном тракте. Его проявления «многолики». Протекает в виде периодических обострений. Последние имеют место быть как результат употребления продуктов, оказывающих раздражение на толстую кишку; проявления аллергии; длительного приема различных антибиотиков; общего переутомления.
К основным симптомам хронического колита относят:
- схваткообразные боли в животе (но возникают не всегда, чаще сопровождают акт дефекации);
- чередующаяся с запорами диарея;
- выделение слизи (в ряде случаев с примесью крови);
- отсутствие аппетита;
- тошнота, отрыжка воздухом, неприятный привкус во рту;
- чувство тяжести и распирания живота (как следствие метеоризма);
- чувство давления в подложечной области (нередко проявляется в увязке с гастритом);
- ухудшение общего самочувствия (слабость, плохой сон, головные боли, раздражительность, подавленное настроение).
Хронический колит, бывает, возникает как следствие функциональных нарушений работы кишечника (например, при длительных запорах). К причинам относят и дискинезию (нарушения двигательной функции), которая связана с воздействиями рефлекторного характера со стороны желчного пузыря, мочевого пузыря, простаты и других органов.
В основе лечения хронического колита (вне зависимости от его этиологии) — диетический режим. Лекарственная терапия эффективна лишь в тех случаях, когда точно установлена причина. При построении диеты учитывается характер диспепсии (гнилостная или бродильная) и состояние поджелудочной железы, ее секреторной функции. Слишком строгая диета не нужна, так как есть риск истощения и развития гиповитаминоза, что только осложнит протекание колита.
Строгие ограничения в пище допускаются лишь в период обострения заболевания. Тогда из рациона исключаются продукты, раздражающие кишечник как механически, так и химически. Пища употребляется в варёном либо протертом виде. Питание дробное (6-7 раз в течение дня). Ограничивается употребление поваренной соли (до 8-10 г). Разрешены: не наваристый мясной бульон, приготовленные на пару котлеты из нежирных сортов мяса, отварная рыба (тоже нежирная), некислый творог, каши на воде, соки, кисели. Строгое табу на чёрный хлеб, острые блюда, различные копчености. Нежелательно употреблять в пищу сало и свинину, мясо гуся и молоко, сметану, яйца, консервы и т.д. Склонным к диарее больным не следует принимать пищу в холодном виде, это же относится и к питью.
Если хронический колит сопровождается запорами, то в рацион необходимо включать продукты для стимуляции работы кишечника: мясо в рубленом виде, овощи и фрукты — в отварном.
Профилактика колитов
Говорят, болезнь легче предупредить, чем лечить. Поэтому профилактические меры представляются очень важными.
Профилактика острого колита заключается в следовании нормам правильного питания и здорового образа жизни, соблюдении гигиены и санитарных правил.
В профилактике хронического колита особое внимание уделяется предупреждению и своевременному лечению острого колита и в особенности дизентерии. Большую роль в предотвращении заболеваний желудочно-кишечного тракта играет качественное питание и, соответственно, поддержание микрофлоры кишечника в здоровом состоянии. Не говоря уже о хорошем состоянии жевательного аппарата и укреплении нервной системы.
Источник
Воспалительные заболевания кишечника — Закофальк
Что такое воспалительные заболевания кишечника?
Воспалительные заболевания кишечника (ВЗК) — язвенный колит и болезнь Крона — заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. При язвенном колите поражается только толстая кишка, при болезни Крона- любой отдел пищеварительного тракта (от ротовой полости до прямой кишки), но наиболее часто тонкая и толстая кишка.
Поражение кишечника при язвенном колите
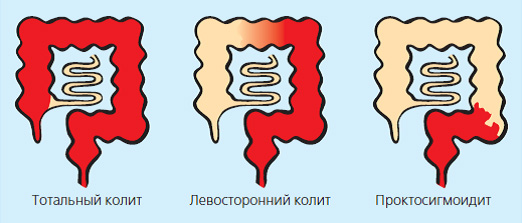
Поражение ЖКТ при болезни Крона

Данные о частоте воспалительных заболеваний кишечника в разных странах варьируют в широких пределах. Наиболее высокая заболеваемость в Скандинавских странах, северных штатах США, Израиле. В среднем ежегодно выявляют от 7 до 15 новых случаев язвенного колита и от 4 до 7 случаев болезни Крона на 100 000 населения. Эти болезни могут поражать любой возраст, но чаще всего проявляются в 20-40-летнем возрасте. Второй возрастной пик начала болезни — после 60 лет.
Почему возникают воспалительные заболевания кишечника?
К сожалению, причины развития воспалительных заболеваний кишечника до сих пор окончательно не установлены. Неизвестный фактор вызывает сбой в иммунной системе организма, который приводит к воспалению слизистой оболочки кишечника, в результате чего повреждается и стенка кишки.
В настоящее время считается, что воспалительные заболевания кишечника реализуются при взаимодействии 3 основных факторов:
- генетической предрасположенности;
- характера питания — преобладания в рационе рафинированных продуктов, увлечение фаст-фудом и др.;
- нарушение состава кишечной микрофлоры (микробиоты).
Для Вас важно знать, что язвенный колит и болезнь Крона являются хроническими заболеваниями, имеющими волнообразное течение, с периодами обострения и ремиссии. Постоянное медицинское наблюдение позволить хорошо контролировать Ваше состояние. Это предполагает регулярные визиты к врачу — до двух раз в год, даже если у Вас нет симптомов активной болезни. Посещение врача позволит не только наблюдать течение заболевания, но и корригировать лечение.
Как заподозрить воспалительные заболевания кишечника?
- понос (диарея) от 2-4 раз до 8-10 и более раз в сутки;
- примесь крови и слизи в стуле, кровь может быть, как в виде прожилок в кале, так и в чистом виде;
- ложные болезненные позывы на стул (тенезмы), с выделением слизи, крови или гноя («ректальный плевок») практически без каловых масс;
- боль в животе, чаще спастическая, усиливается перед стулом и не облегчается после стула;
- вышеуказанные симптомы часто возникают в ночное время или в предутренние часы.
К общим симптомам ВЗК относятся потеря веса, потеря аппетита, повышение температуры тела, усталость, замедление по сравнению со сверстниками роста и развития.
Могут ли быть поражены другие органы и части тела?
У некоторых больных ВЗК, могут развиться схожие патологии других частей тела — внекишечные проявления.
Наиболее частые из них:
- артрит (воспаление суставов)
- язвы ротовой полости (стоматит)
- поражения кожи (эритема — появление на голенях маленьких болезненных красных пятен)
- воспаление глаз (встречается реже). Следует обратиться к окулисту при покраснении глаз, резях, раздражении во избежание развития более серьёзных симптомов.
Как диагностировать?
При подозрении на ВЗК пациенту необходимо пройти ряд обследований:
1. Анализы крови (для выявления воспаления)
2. Анализ кала с целью выявления крови и исключения кишечной инфекции
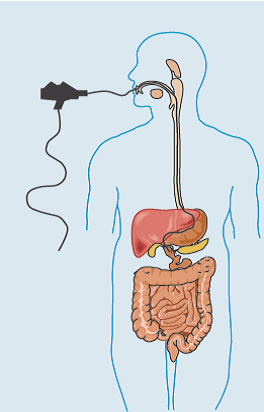
3. Эндоскопическое исследование:
— эзофагогастродуоденоскопия — аппарат в виде тонкой гибкой трубки (эндоскоп) вводится через рот для осмотра пищевода, желудка и верхней части тонкой кишки. Это исследование необходимо для диагностики болезни Крона, если воспалительный процесс возникает в верхних отделах ЖКТ и для выявления сопутствующих заболеваний.
— колоноскопия — «золотой стандарт» диагностики ВЗК. При этом исследовании эндоскоп вводится через задний проход в толстую кишку и нижнюю часть тонкой кишки. Эта процедура позволяет обследовать внутреннюю оболочку кишечника и взять биопсию (маленький кусочек ткани кишечника) с помощью эндоскопа. Микроскопический анализ биопсии позволяет в дальнейшем правильно поставить диагноз.
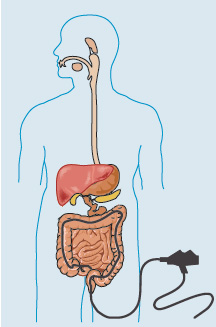
Более подробно о том, как правильно подготовиться к колоноскопии можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
4. Лучевые методы диагностики (ультразвуковое, рентгенографическое (с контрастным веществом) исследование, компьютерная томография и др.) играют вспомогательную роль в диагностике ВЗК.
Как лечатся воспалительные заболевания кишечника?
ВЗК — это хронические заболевания, которые чередуются периодами обострения и ремиссии (когда симптомов болезни нет).
Задачи лечения:
- при обострении как можно быстрее достичь ремиссии (ликвидировать воспаление);
- как можно более длительно поддерживать ремиссию — для этого необходимо принимать лекарства, которые будут предотвращать появление симптомов болезни;
- предотвратить осложнения заболевания.
Медикаментозное лечение ВЗК включает основные (направлены на купирование воспаление в кишечнике и предотвращение его возникновения) и вспомогательные (антибиотики, спазмолитики, ферменты, пребиотики, масляная кислота — направлены на купирование либо симптомов, либо на усиление основной противовоспалительной терапии) препараты. Выбор препарата и лекарственной формы зависит от локализации и распространенности воспаления в кишечнике, а также степени тяжести заболевания.

Какие лекарства используются для лечения ВЗК?
Основные препараты для лечения ВЗК:
1. Препараты 5-АСК (месалазин, сульфасалазин). Лекарственные формы — таблетки, гранулы для приема внутрь и свечи, клизмы, ректальная пена для местного введения в кишечник.
2. Стероидные гормоны (глюкокортикостероиды) — системные (действующие на уровне всего организма), вводятся внутрь или внутривенно и топические — будесонид (действующие непосредственно в зоне поражения кишечника), вводятся внутрь или местно в кишку в виде пены.
3. Иммуносупрессоры.
4. Биологические препараты — вводятся внутривенно или подкожно.
О чем нужно помнить во время лечения ВЗК:
1. Прием препаратов должен быть регулярным и постоянным, даже если у ребенка ремиссия и симптомов заболевания нет.
2. Любые изменения в терапии должны быть только с разрешения Вашего лечащего врача. ПОЭТОМУ САМОСТОЯТЕЛЬНО НЕЛЬЗЯ: прекращать прием лекарств, снижать дозу лекарств, заменять назначенные препараты на другие лекарства.
3. При появлении симптомов (рецидиве заболевания) не занимайтесь самолечением, сразу обратитесь к лечащему врачу.
Применение масляной кислоты при лучевых поражениях кишечника
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина — Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие — регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие — создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности — 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Источник
Расстройства ЖКТ при COVID-19 и обострение хронических заболеваний кишечника
Как COVID-19 влияет на работу органов пищеварительной системы? Какие желудочно-кишечные симптомы характерны для коронавирусной инфекции и как долго они могут сохраняться после выздоровления? Может ли новый вирус стать отправной точкой для дебюта заболевания ЖКТ и обязательно ли приводит к обострению хронических заболеваний кишечника? Есть ли разница между желудочно-кишечными расстройствами, вызванными коронавирусом, и гастроинтестинальной симптоматикой, которая появилась на фоне приема лекарственных препаратов?
Специально для сайта Здоровые люди доцент кафедры гастроэнтерологии и нутрициологии БелМАПО, к.м.н. Елена Адаменко ответила на наиболее частые вопросы, связанные с COVID-19 и его влиянием на органы пищеварения.

Какое влияние вирусная инфекция может оказывать на работу органов пищеварения у условно здорового человека без хронических заболеваний?
Прежде всего стоит напомнить, что наряду с респираторным в настоящее время общепризнан и фекально-оральный путь передачи вируса SARS-CoV-2. По данным исследований, при инфицировании вирус обнаруживается в тканях органов системы пищеварения: желудка, печени, пищевода, тонкой и толстой кишки. При этом РНК вируса может сохраняться в кале пациента даже спустя 40 дней после выздоровления, которое подтверждается лабораторными анализами.
Согласно последним данным, каждый пятый пациент, заболевший COVID-19 инфекцией, помимо классических респираторных проявлений, испытывает неприятные симптомы со стороны желудочно-кишечного тракта. Чаще всего речь идет о потере аппетита (жалобы на нее предъявляет каждый третий заболевший). Также характерными желудочными симптомами могут быть тошнота, рвота, боли в животе. Наиболее часто в литературе упоминается диарея, согласно метанализам, диареей страдает 12% заболевших. В некоторых случаях при вирусном инфицировании гастроинтестинальные проявления могут появиться даже раньше респираторных.
Желудочно-кишечные симптомы — не обязательный компонент клинической картины COVID-19, их может и не быть. Самыми частыми и характерными симптомами заражения являются все-таки слабость и одышка.
Важно отметить, что наличие гастроинтестинальной симптоматики никак не влияет на исход заболевания. Научные данные показывают, что смертность пациентов с COVID-19 с желудочно-кишечными проявлениями не отличается от общей смертности в популяции.
А если у человека изначально есть хронические заболевания ЖКТ, могут ли они утяжелять течение коронавирусной инфекции?

Вообще все пациенты с COVID-19 и любой имеющейся серьезной хронической патологией относятся к группе высокого риска неблагоприятного исхода. И есть еще один ключевой критерий — возраст. Чем старше пациент, чем серьезнее заболевание, тем выше риск.
Итальянский национальный институт здравоохранения сообщил, что только в 0,8% случаев смертей от коронавируса пациенты не имели сопутствующих заболеваний. В 50% случаев — одно и более хроническое заболевание, в 48,5% случаев — у пациентов было 3 и более ранее диагностированных заболевания.
По данным итальянских и китайских ученых, артериальная гипертензия, сахарный диабет и ожирение являются одними из наиболее доминирующих сопутствующих заболеваний наряду с сердечно-сосудистыми. Естественно, что различные иммунодефициты, злокачественные новообразования, почечная недостаточность, заболевания печени — это все тоже связано с худшим прогнозом.
Обязательно ли коронавирусная инфекция вызовет обострение хронического заболевания ЖКТ?
Нет. Например, среди наших пациентов с хроническими воспалительными заболеваниями кишечника (ХВЗК), которые находятся на иммуномодулирующей терапии, многие переносят инфекцию бессимптомно.
Есть ли принципиальное различие между желудочно-кишечными симптомами, которые вызваны непосредственно COVID-19, и желудочно-кишечными проявлениями, которые возникли на фоне проводимой терапии?

Если говорить о диарее как наиболее часто упоминаемом желудочно-кишечном симптоме COVID-19, то здесь, конечно, разграничить сложно. Потому что новая коронавирусная инфекция может протекать с диареей, но есть также и лекарственные средства, которые могут провоцировать ее развитие.
Если у пациента диагностирован COVID-19 и среди прочих симптомов отмечается диарея, врачи изначально расценивают ее как инфекционную (вызванную вирусом). Но если в течение 3-4 дней на симптоматической терапии нет улучшений, а наоборот, есть некоторое утяжеление состояния, встает вопрос о возможной бактериальной природе диареи. Назначаются дополнительные исследования для поиска причины. При бактериальной составляющей, естественно, подходы к лечению диареи несколько меняются.
Например, сегодня все чаще говорят о таком заболевании как псевдомембранозный колит, который нередко развивается после приема антибиотиков и сопровождается диареей. Соответственно, необходимо исключить антибиотикоассоциированную диарею (псевдомембранозный колит — самое тяжелое ее проявление).
При тяжелом течении псевдомембранозного колита качество жизни существенно ухудшается и требует назначения специфической терапии. При легком течении антибиотикоассоциированной диареи организм может справиться и сам.
Как долго могут сохраняться желудочные симптомы ковида после того, как человек уже считается выздоровевшим?
Однозначного ответа на этот вопрос нет, многое зависит от индивидуальных особенностей. Сошлюсь на клиническое итальянское исследование. Ученые оценивали стойкие симптомы у 143 пациентов, которые были выписаны из больницы после выздоровления от COVID-19. Эти симптомы оценивались через 60 дней после разрешения ковид-19-инфекции. Оказалось, что на момент оценки только у 18 человек вообще не было никаких симптомов. Жалобы на 1-2 симптома были у 32%, а у 55% было 3 и более симптома.
У 44% пациентов наблюдалось ухудшение качества жизни, наиболее часто они жаловались на утомляемость (53%), одышку (43%), боль в суставах (27%) и боль в груди (21%). Желудочно-кишечные проявления — диарея, потеря аппетита, боли в животе — отмечались в небольшом проценте случаев.
А что можно сказать о влиянии SARS-CoV-2 на печень?
 В ткань печени вирус может проникать, но в меньшем количестве, чем, например, он обнаруживается в холангиоцитах (это эпителиальные клетки, выстилающие желчные протоки). Поэтому у пациентов на фоне COVID-19 может наблюдаться повышение уровня ферментов печени, так называемых ферментов цитолиза. Из-за поражения желчевыводящих путей не исключено развитие холестаза, который характеризуется снижением или прекращением выведения желчи.
В ткань печени вирус может проникать, но в меньшем количестве, чем, например, он обнаруживается в холангиоцитах (это эпителиальные клетки, выстилающие желчные протоки). Поэтому у пациентов на фоне COVID-19 может наблюдаться повышение уровня ферментов печени, так называемых ферментов цитолиза. Из-за поражения желчевыводящих путей не исключено развитие холестаза, который характеризуется снижением или прекращением выведения желчи.
В некоторых случаях пациент может «пожелтеть» — склеры глаз, кожные покровы. Но это происходит при массивных повреждениях печени, когда нарушается выработка билирубина.
Что касается болевых ощущений, то сама по себе печень нервных окончаний не имеет, поэтому не болит. Но если печень остро повреждена или быстро увеличивается в объеме, она растягивает фиброзную оболочку (капсулу) печени, и тогда пациент может испытывать болезненные ощущения в правом подреберье. Схваткообразными болями могут сопровождаться также нарушения в желчевыделительной системе.
Если на фоне коронавирусной инфекции у пациента диагностировано поражение печени, назначается специфическая терапия параллельно с противовирусной.
Отмечу, что Европейская ассоциация по изучению болезней печени определила пациентов с заболеваниями печени, в частности, с циррозом печени, и пациентов после перенесенной трансплантации печени, как группу высокого риска неблагоприятного исхода при инфицировании COVID-19.
Нужно ли в целях профилактики как-то укреплять свою печень и/или помогать ей восстановиться?
Нужно. Следует избегать того, что повреждает печень: в первую очередь алкоголя. Причем, неважно, насколько напиток крепкий: если там есть этиловый спирт, печень будет под ударом. Также нужно быть осторожными с приемом гепатотоксичных лекарств: в частности, тех же нестероидных противовоспалительных средств. Их прием может быть оправдан только в том случае, если польза от их применения будет выше риска поражения органа. И решать это должен, разумеется, врач.
Что касается людей, которые переносят инфекцию бессимптомно?

У них нет явных клинических проявлений, значит, мы можем предположить, что поражение органов незначительно, организм восстановится сам.
Может ли ковид стать отправной точкой для дебюта заболевания?
Любая инфекция, не только COVID-19, может стать пусковым механизмом для развития какого-то хронического заболевания. Даже банальное переохлаждение.
К нам сейчас часто приходят пациенты, которые перенесли COVID-19. И мы у них диагностируем гастроэзофагальную рефлюксную болезнь, или какое-то другое поражение желудочно-кишечного тракта, которые до этого не были диагностированы. Но возникает вопрос: они не были диагностированы потому, что человек не обращался, или это спровоцировал ковид? Вот на эти вопросы сложно ответить наверняка. ЖКТ — такой орган, который и у условно здорового человека периодически дает о себе знать. Например, единицы людей ни разу в жизни не испытывали изжогу. Но много ли тех, кто после того, как испытал изжогу, обращается к врачу для обследования? Как правило, к врачу идут только тогда, когда эти симптомы начинают мешать в повседневной жизни.
У людей с целиакией, болезнью Крона COVID-19 протекает по-особенному?
Нет, по тем же законам. Все зависит по степени тяжести инфекции. Если человек является носителем вируса и нет клинических проявлений COVID-19, значит, лечится основное заболевание (целиакия, болезнь Крона и т. д.).
Но когда отмечаются клинические проявления коронавирусной инфекции, состояние оценивается в совокупности симптомов.
Если преобладают проявления COVID-19, больше усилий прилагается на то, чтобы подавить вирус. Если преобладают проявления хронической болезни, то основные усилия направлены на купирование хронической болезни. Т. е. все зависит от степени тяжести болезней и их проявлений.
Проблемы с глазами после ковида
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Читайте нас на Яндекс-дзен
Источник