Симптом менделя при гастрите
Содержание статьи
ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ : лечение, классификация, жалобы, диагностика —
ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Язвенная болезнь – это хроническое, циклически протекающее, рецидивирующее общее заболевание организма, местно проявляющееся изъязвлением слизистой оболочки желудка или двенадцатиперстной кишки под действием соляной кислоты и пепсина, захватывающее и глубже лежащие слои стенки органа. Язвы могут располагаться в желудке, в двенадцатиперстной кишке или в обоих органах одновременно.
Классификация. По локализации язвы различают следующие формы заболевания:
- Язва желудка
- Тип 1 – язва локализуется на границе тела и антрального отдела желудка, ча때е по малой кривизне желудка,
- Тип 2 – сочетание язвы желудка и язвы двенадцатиперстной кишки,
- Тип 3 – язва пилорического канала желудка,
- Тип 4 – высоко расположенная язва, локализующаяся около пищеводно-желудочного перехода на малой кривизне желудка (она более склонна к малигнизации).
- Язва двенадцатиперстной кишки
- Язва луковицы двенадцатиперстной кишки (наблюдается в 95% случаев),
- Постбульбарная язва (расположена дистальнее луковицы двенадцатиперстной кишки).
Этиология и патогенез.
Для язвы, локализованной в желудке, главным фактором ее возникновения является повреждение защитного барьера слизистой оболочки желудка, а также нарушение регуляции кислотопродуцирующей, кислотонейтрализующей и эвакуаторной функции желудка и двенадцатиперстной кишки. Одним из важных факторов нарушения защитного барьера слизистой оболочки является заброс (рефлюкс) желчи из двенадцатиперстной кишки в желудок.
Причиной возникновения язвы двенадцатиперстной кишки является повышенная продукция соляной кислоты слизистой оболочкой желудка.
Большое значение также придается наличию бактерий Helicobacter pylori в слизистой оболочке желудка и двенадцатиперстной кишки как причины возникновения, длительного существования и рецидивирования язв. Этот микроб обнаруживают у 90% больных язвенной болезнью двенадцатиперстной кишки и у 60-70% больных язвой желудка.
Одной из важных причин язвы двенадцатиперстной кишки является повышенный тонус блуждающего нерва, сопровождающийся гиперсекрецией соляной кислоты и нарушением (усилением) моторной деятельности желудка. А при язве желудка нередко наблюдается нарушение эвакуации пищи из желудка в двенадцатиперстную кишку, вызванное отеком слизистой оболочки вокруг язвы или спазмом привратника.
Из социальных факторов, способствующих язвенной болезни выделяют курение табака, прием алкоголя, нерегулярное питание.
Определенную роль играет и генетический фактор: у ближайших родственников больных язвенной болезнью риск возникновения заболевания выше в 10 раз, а у лиц с первой группой крови вероятность развития язвенной болезни двенадцатиперстной кишки выше на 30-40%.
Предрасполагают к развитию язвенной болезни и психосоматические факторы: постоянная внутренняя напряженность и нервно лабильный тип личности.
Жалобы.
Основными жалобами больных являются боли в верхней половине живота, изжога, отрыжка, тошнота и рвота.
Боли могут быть различной интенсивности, ноющими, жгучими, режущими, сосущими. Обычно наблюдается постепенное развитие болевого синдрома с увеличением его интенсивности. Усиление болей, как правило, связано с обострением язвенного процесса. Локализуются боли в эпигастральной области, в правом или левом подреберье, либо носят разлитой характер. Отмечается определенный ритм в их появлении, связанный с приемом пищи. Наблюдаются ранние и поздние (голодные, ночные) боли. Ранние боли появляются в течение первого часа после приема пищи, поздние боли (которые характерны для язвенной болезни двенадцатиперстной кишки) – через 1 – 4 часа. Для многих больных характерны жгучие боли в эпигастральной области, которые облегчаются приемом пищи, но примерно через час возобновляются вновь. А часть больных указывает на усиление болей после еды. Появление болей может быть связано также с физическим напряжением, переутомлением, психическими переживаниями. В то же время некоторые больные не отмечают строгой зависимости боли от приема пищи. Другие испытывают длительные постоянные боли, что наблюдается у больных хронической каллезной язвой.
Изжога наблюдается у 50-80% больных. Появляется она в начале заболевания, а нередко длительное время предшествует появлению болей. Возникает она сразу или через 2-3 часа после еды на высоте пищеварения и обусловлена понижением тонуса кардиального жома, желудочно-пищеводным рефлюксом (забросом) кислого желудочного содержимого и последующим эзофагитом.
Рвота наблюдается примерно у половины больных, чаще на высоте приступа болей, и обычно приносит облегчение. Тошнота обычно предшествует рвоте. Отрыжка при язвенной болезни бывает кислым содержимым, пищей или воздухом и связана с нарушением тонуса кардиального сфинктера. Аппетит при не осложненной язве не изменен. У значительной части больных, особенно с язвой двенадцатиперстной кишки, наблюдаются запоры, которые могут сопровождаться болями в животе спастического харак섨ера. Запоры обусловлены нервно-мышечной дискинезией ободочной кишки повышенным тонусом блуждающего нерва и чаще усиливаются при обострении язвенной болезни, но могут быть и в период ремиссии.
Анамнез.
Для большинства больных с хронической не осложненной язвенной болезнью характерен типичный, так называемый «язвенный анамнез». Характерными признаками язвенной болезни являются суточная ритмичность, периодичность и сезонность обострений. Периодичность – это смена периодов обострения с периодами ремиссий различной продолжительности. Обострение болезни чаще наблюдаются осенью и весной, что связывают с резкими колебаниями метеорологических условий, неустойчивым атмосферным давлением.
Обследование больного.
Симптоматика язвенной болезни, выявляемая при осмотре больного, довольно скудна. У некоторых больных с язвенной болезнью двенадцатиперстной кишки на фоне повышенного тонуса блуждающего нерва выявляется выраженный красный дермографизм и влажность кожных покровов. Язык обложен белым налетом, влажный.
При пальпации живота в эпигастрии или правом подреберье может выявляться болезненность, иногда – напряжение брюшных мышц. При язвенной болезни желудка и двенадцатиперстной кишки могут выявляться следующие симптомы:
симптом Менделя – ограниченная болезненность при легкой перкуссии эпигастральной области или в области привратника;
симптом Опенховского – болезненность при надавливании на область остистых отростков VIII – X грудных позвонков;
симптом Боаса – болезненность при надавливании на поперечные отростки Х грудного и I поясничного позвонков;
симптом Василенко – шум плеска при сотрясении брюшной стенки справа от средней линии в эпигастрии.
Диагностика.
У больных язвенной болезнью при скрытых или повторных кровотечениях может отмечаться анемия. Лейкоцитарная формула обычно в норме, СОЭ увеличивается в период обострения. Анализ мочи обычно без особенностей. Исследование кала способствуют выявлению скрытых кровотечений.
Исследование желудочной секреции у большинства больных выявляет повышение продукции соляной кислоты. Если при наличии язвы желудка выявляется снижение продукции соляной кислоты (ахлоргидрия), то очень велика вероятность того, что язва – злокачественная (малигнизированная). При исследовании обычно определяют уровень базальной секреции соляной кислоты и стимулированной гистамином секреции соляной кислоты для уточнения фазы секреции желудочного сока, в которую происходит максимальная ее продукция – или в первой (нервно-рефлекторной), или во второй (нейрогуморальной), либо одновременно в обеих фазах желудочной секреции. При желудочной язве уровень секреции соляной кислоты может быть повышенным, нормальным или пониженным. При локализации язвы в двенадцатиперстной кишке он всегда высокий. Однако нужно помнить, что наиболее высокие показатели секреции соляной кислоты наблюдаются не при язвенной болезни, а при синдроме Золлингера – Эллисона (опухоли, продуцирующей гастрин).
Инструментальные исследования:
- Фиброэзофагогастродуоденоскопия (ФЭГДС) – самый надежный метод диагностики язвенной болезни. Она позволяет осмотреть изнутри все отделы желудка и луковицы двенадцатиперстной кишки, выявить язвенную нишу, определить ее форму и величину, выявить характер изменений слизистой оболочки, наличие осложнений, и при необходимости – взять биопсию для исключения малигнизации или выявления Helicobacter pylori.
- Рентгеноскопия и рентгенография с контрастированием взвесью сульфата бария. Диагностическую точность повышает метод двойного контрастирования, когда в желудок еще дополнительно вводят и воздух. Рентгенологические признаки доброкачественной язвы:
- Ниша (кратер язвы) в виде углубления на контуре стенки желудка или стойкого контрастного пятна,
- Складки желудка конвергируют (сходятся) к язвенному кратеру,
- Основание язвы окружает широкий, прозрачный для рентгеновских лучей валик отечности,
- Кратер язвы гладкий, округлый или овальный,
- Стенка желудка в области язвы смещаема и нормально растяжима.
- Внутрижелудочная рН-метрия – дает более полное представление о кислотопродуцирующей функции различных отделов желудка.
- Ультразвуковое исследование (УЗИ) желудка проводится редко, однако метод не инвазивный и позволяет оценить толщину желудочной стенки, локализацию язвенной ниши желудка.
Лечение
Основной метод лечения не осложненной язвенной болезни консервативный. Хирургическое вмешательство требуется при развитии различных осложнений язвенной болезни (перфорации, кровотечении, пенетрации, малигнизации, рубцово-язвенного стеноза выхода из желудка). Операции при не осложненной язве выполняются очень редко, при неэффективности консервативной терапии.
Целями консервативной терапии являются снижение кислотности желудочного сока, эрадикация (уничтожение) Helicobacter pylori, заживление, рубцевание язвенного дефекта. Эффективного снижения кислотности желудочного сока можно добиться с помощью 2 основных групп препаратов: 1) блокаторов протонной помпы (омепразол, лансопразол, лосек, париет), 2) блокаторов Н2-гистаминовых рецепторов (квамател, ранитидин, фамотидин).
С целью воздействия на Helicobacter pylori используют амоксициллин, кларитромицин, метронидазол по специально разработанным эрадикационным схемам. Заживление и рубцевание язвенного дефекта могут ускорить прием внутрь облепихового масла, викалина, метилурацила, а также соблюдение диеты.
Хирургические вмешательства при язвенной болезни преследуют основную цель стойкого снижения кислотности желудочного сока и, по возможности, удаления части органа вместе с самой язвой. Все многообразие операций при язвенной болезни можно свести к двум видам – резекции желудка и ваготомии. При резекции желудка удаляются, как правило, дистальные 2/3 этого органа с формированием анастомоза культи желудка или с двенадцатиперстной кишкой «конец-в-конец» (способ по Бильрот 1), или с тощей кишкой («конец-в-бок») с ушиванием культи двенадцатиперстной кишки наглухо (способ по Бильрот 2). Операция ваготомии заключается в пересечении стволов или ветвей блуждающего нерва в брюшной полости с целью парасимпатической денервации желудка с целью снижения кислотности желудочного сока. Имеются различные виды ваготомии – стволовая, селективная и селективная проксимальная. При ваготомии язва остается на месте, а лишь создаются условия для ее заживления. Как резекции желудка, так и ваготомии могут сопровождаться многочисленными осложнениями, а также рецидивами заболевания.
Источник
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
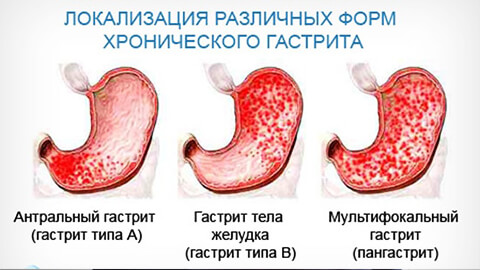
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
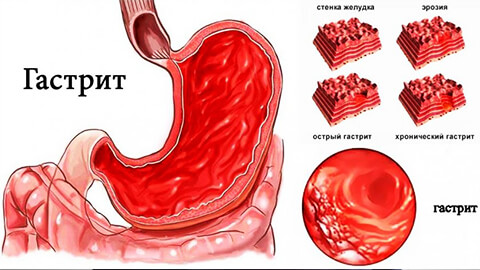
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник