Сдобные булочки при гастрите
Содержание статьи
Какая выпечка разрешена при гастрите
При гастрите рекомендуется строгая диета, ведь многие продукты воздействуют на слизистую желудка отрицательно, а при таком заболевании это ухудшит состояние здоровья, продлит болезнь, не будет способствовать излечению. Наоборот, правильно подобранная диета поможет избежать неприятных ощущений, улучшит самочувствие, в сочетании с лекарственными препаратами поможет избавиться от острого протекания болезни, продлить состояние ремиссии.

Определенные рецепты приготовления выпечки можно использовать в составе диетического меню.
Диетологи часто запрещают выпечку, но так хочется зачастую себя побаловать вкусным. Рассмотрим, можно ли при такой болезни всё же есть выпекаемую продукцию, разрешена ли запеканка при гастрите. Также приведём рецепты блюд, которые украсят рацион ваших блюд.
Общие правила питания при гастрите
При заболеваниях ЖКТ необходимо придерживаться определённых правил питания:
- все блюда должны быть тёплыми;
- продукты не должны загружать ЖКТ, должны легко усваиваться организмом;
- при остром течении болезни следует перетирать твёрдую пищу, отдавать предпочтение жидким блюдам;
- молочные продукты можно есть только обезжиренные;
- питаться следует часто, 6 раз в сутки, небольшими по объёму порциями;
- несмотря на исключение многих продуктов, блюда должны содержать витамины, минеральные вещества, необходимые организму;
- обязательно ешьте фрукты, запечённые либо в форме компотов, соков, муссов, желе, киселя;
- соль ограничьте до 10 г/сутки;
- не ешьте продукты, раздражающие слизистую: маринады, острое, жареное, консервы, колбасы, жирное, слишком кислое, очень солёное;
- откажитесь от специй, пряностей;
- мясо можно легко усваиваемое, паровые котлеты, фрикадельки;
- яйца разрешены всмятку либо в виде омлетов;
- рекомендуется нежирное молоко, творог;
- из напитков рекомендуют отвар шиповника, некрепкий чёрный и зелёный чаи, фруктовые соки.

Какие вторые блюда разрешены при гастрите
При заболевании, несмотря на строгость диеты и рекомендации есть лишь протертые, жидкие блюда, можно готовить и вторые блюда. Предлагаем рецепты при гастрите, разрешённые при хроническом течении заболевания и ремиссии. Для приготовления используйте обязательно нежирные ингредиенты. Хорошим выходом является использование при изготовлении вторых блюд пароварки. Недавнее изобретение — мультиварки — облегчают процесс готовки, продукты не теряют полезных свойств. Можно таким образом приготовить пюре, зразы, котлеты, кнели.
Картофельные зразы
- 150 – 200 г. мяса отварить в слабо подсолённой воде, после остывания пропустить через мясорубку;
- очищенный картофель (350 г.) сварить, размять, добавив соль, яйцо, 20 г. сливочного масла;
- из картофеля сделать лепёшки, вложить перемолотое мясо в центр, завернуть, закрепить края;
- довести зразы до готовности на пару.
Ленивые вареники
- 150 г. творога протрите через сито;
- добавьте 1 ст. ложку пшеничной муки, 1,5 чайной ложки сахара, яйцо;
- перемешайте, скатайте в колбаску, нарежьте небольшими кусочками;
- отварите в кипятке 5 минут;
- вытащив шумовкой, полейте сметаной.

Рыба в кляре
- возьмите 300 г. филе рыбы, порежьте на порции, подсолите, подержите на холоде полчаса;
- для кляра соедините 1 ст. ложку муки, 2 желтка яиц, 2 ст. ложки молока, перемешайте;
- взбейте белки от 2 яиц, введите в кляр, ещё перемешайте;
- разогрейте сковороду, налейте растительное масло, раскалите его;
- кусочки филе, обмакнув в кляр, обжарьте с двух сторон.
В сетях и справочниках вы найдёте много рецептов вторых диетических блюд, разрешённых при гастрите: мясные паровые котлеты, печёные яблоки, куриные котлеты, творожный крем, картофельные котлеты с сыром. Диета хоть и строгая, но предоставляет достаточно большой выбор блюд, которые позволят разнообразить ваш стол.
Советы диетологов по выпечке при гастрите
Гастроэнтерологи, диетологи рекомендуют свести к минимуму употребление выпечки при этом заболевании. Разрешается есть пшеничный хлеб, но можно только вчерашний, чёрствый, также можно сухари, но без вкусовых добавок и различных специй. Можно кушать сухой бисквит, печенье возможно включить в рацион лишь несдобное.

Между тем, при ремиссии возможно приготовить печенье, пирожки, не причиняющие вреда желудку, при этом с хорошими вкусовыми качествами. Причём употреблять выпечку можно будет в свежем виде, что тоже приятнее, чем вчерашнее, подсохшее. Печенье можно приготовить без дрожжей, из пресного теста. Обязательно следите за тем, чтобы содержание жиров было минимальным.
Что нельзя при гастрите из выпечки
При заболевании следует полностью исключить из выпечки следующее:
- ржаной, отрубной хлеб;
- свежеиспечённый пшеничный хлеб;
- изделия из муки грубого помола;
- сдобные булочки, печенье;
- кремовые торты, пироги;
- пряники;
- пиццу.
Употребление пиццы и сдобных пряников крайне нежелательно, поскольку эти продукты тяжёлые для больных гастритом; диета не рекомендует сушки, они раздражают слизистую, травмируют желудочные стенки, плохо усваиваются. А вот блины с нежирной начинкой (овощами, фруктами, творогом, нежирным мясом) есть можно, если кислотность у вас пониженная.

Рецепты вкусной выпечки, разрешённой при гастрите
Главное условие здесь — чтобы продукты были легко усваиваемыми, не содержали консервантов, специй. Предлагаем несколько рецептов таких блюд.
Кабачковый пирог с помидорами
Все продукты для такого пирога разрешаются диетологами. Вместо муки диета рекомендует применять манную крупу. Приготовление же блюда несложное, даже если вы неопытный кулинар, у вас получится очень вкусно.
- на крупной тёрке натрите баклажаны, кабачки;
- добавьте яйцо, манку;
- посолите немного;
- вымесите тесто, выложите в форму;
- покройте сверху помидорами, нарезанными кружочками;
- посыпьте тёртым сыром;
- запеките в духовке в течение 30 минут.
После остывания пирог можно кушать, не боясь навредить желудку.
Печенье из хлопьев
- возьмите 200 г. овсяных хлопьев, измельчите их в кофемолке либо блендере.
- возьмите любое фруктовое пюре (200 г.), размочите 40 г. сухофруктов и добавьте в него;
- смешайте овсяные хлопья с пюре, добавьте 10 г. кокосовой стружки;
- сформируйте печеньки, выложите на противень, застеленный бумагой для выпечки;
- запекайте полчаса при температуре 190 градусов.
Фруктовое пюре можно сделать самим, без добавления сахара, либо возьмите готовое детское питание.

Галетное печенье
Такое печенье является низкокалорийным, диетическим, при том обладает приятным вкусом, потому при гастрите разрешено. Печенье изготавливается из муки и воды с добавлением дрожжей, соли, иногда в маленьком объёме масла, сахара. По текстуре изделия сухие, не крошатся, без наполнителей, консервантов. Они долго хранятся.
Творожная запеканка
Запеканки при рассматриваемом нами заболевании — прекрасное средство разнообразить меню. Лёгкое, но сытное блюдо, отличающееся от надоевшей пресной еды, можно к тому же разнообразить за счёт разных ингредиентов.
- 200 г. протёртого творога смешайте с 200 г. кефира;
- добавьте яйцо, разрыхлитель теста, 70 г. манки;
- фрукты очистите, мелко нарежьте, добавьте в смесь;
- выложите смесь на противень, смазанный маслом;
- выпекайте 40 минут при 180 градусах;
- украсьте готовую запеканку ягодами.
Подаются запеканки при гастрите в остывшем виде со сметаной, обезжиренным йогуртом. Вместо фруктов можно использовать свежие овощи.
Помните: любые изделия из теста разрешаются при гастрите только в умеренном количестве, желательно подсушенными. Диета позволяет изделия выпечки, если вы соблюдаете основные правила и употребляете в небольших количествах эти виды блюд. Обязательно посоветуйтесь с врачами, какую диету нужно соблюдать, какие продукты использовать.
Источник
Можно или нет выпечку при гастрите
Обнаружив гастрит, врачи рекомендуют соблюдать специальную диету, способствующую сглаживанию неприятных симптомов болезни, улучшающую качество жизни пациентов. Иногда выпечка может входить в рацион питания пациента с гастритом.
Можно ли выпечку при болезнях желудка?
На этот вопрос ответит утвердительный. Да, действительно, выпечку едят при гастрите. Но какую выпечку едят без вреда?
 Воспаление желудка
Воспаление желудка
Когда разрешаются бисквиты?
Некоторые виды выпечки специалисты разрешают употреблять. Кушать сдобу, свежий бисквит не рекомендуется: эти продукты чрезмерно нагружают пораженный пищеварительный тракт. Сухой бисквит приготовленный несколько дней назад подходит.
Важно знать! В момент обострения желательно отказаться от любой выпечки, чтобы не нагружать желудок. После наступления ремиссии, любимые блюда, разрешенные к употреблению, постепенно включать в рацион.
В покупном бисквите содержится много вредных добавок, консервантов, негативно влияющих на слизистую оболочку пораженного органа. Магазинные бисквиты содержат много сахара. Такие продукты вкусные и ароматные, но неблагоприятно влияют на здоровье больного. Лучшим вариантом является приготовление сухого бисквита в домашних условиях.
 Хлебобулочные изделия
Хлебобулочные изделия
Какое печенье выбрать?
Печенье — подразумевает огромное количество выпечки, разных видов: с добавками, разные виды теста, добавлением сахара или без него. Поэтому даже специалисты не могут с точностью ответить, важно учитывать о каком печенье идет речь.
Пациент может спокойно употреблять три вида печенья:
- сухое;
- овсяное (исключая сдобное);
- галетное.
В рецептах такого печенья используются простые компоненты, которые найдутся в каждом доме. Выпечка получается низкокалорийной, гипоаллергенной, диетической, поэтому возможно есть практически всем. В выпечке домашнего изготовления отсутствуют всевозможные добавки, консерванты.
Запеканка
В состав входят различные овощи (баклажаны, морковь, картофель), сладкие фруктовые запеканки. Рекомендуется брать яблоки, сладкие сорта – особенно важно людям с высокой кислотностью. Есть блюдо нужно в небольших количествах, следя за реакцией организма.
Предпочтительнее готовить запеканку дома, используя свежие продукты без добавления консервантов, ароматизаторов. Запеканка с яблоками сама будет сладкой, поэтому не стоит добавлять много сахара. По возможности маргарин, сливочное масло заменить кефиром. Свежую запеканку есть нельзя, лучше кушать через день, когда немного подсохнет.
Пироги и булочки
Магазинная выпечка зачастую слишком сладкая, жирная, может спровоцировать обострение воспалительного процесса. Свежеиспеченная выпечка противопоказана людям с гастритом. Во время обострения гастрита сладкую выпечку независимо от дня приготовления вообще исключают.
 Булочки
Булочки
Другие хлебобулочные изделия
Все зависит от продукта, свежести, состава. Чаще всего хлебобулочные изделия едят на ходу. Что неблагоприятно отражается на желудке, порой количество съеденных булочек составляет 4-5 штук.
Обратите внимание! При гастрите свежая сдоба противопоказана, употребляют в небольших количествах (достаточно 1-2).
Если выпекать сдобные изделия дома, они будут полезнее покупных.
Что нельзя при гастрите из выпечки
При воспалении желудка есть выпечка, которую вообще нельзя употреблять. К таким продуктам относятся:
- ржаной, отрубной хлеб;
- сдобные пряники;
- сдобная выпечка, сладкое печенье;
- пицца;
- свежий хлеб пшеничной муки;
- кондитерские изделия с жирным кремом;
- выпечка муки грубых сортов.
Функция желудка при гастрите нарушается, поэтому все продукты будут хуже усваиваться организмом. При гастрите с низкой кислотность употребляют блины с добавлением овощей, фруктов, в качестве начинки используют нежирное мясо, творог.
Рецепты вкусной выпечки, разрешённой при гастрите
При гастрите можно питаться разнообразно и вкусно, для этого придется пересмотреть свой рацион питания. Предлагаем несколько диетических рецептов.
Кабачковый пирог с помидорами
Все ингредиенты разрешаются к употреблению пациентам с гастритом. Для теста рекомендуют использовать вместо пшеничной муки манную крупу. Кабачковый пирог по данному рецепту может приготовить даже начинающий кулинар.
На крупной терке нужно натереть кабачки, баклажаны. В полученную смесь добавляется яйцо, манная крупа, немного соли. Тесто замешивается, выкладывается в форму для выпекания. Поверх него выкладываются помидоры, предварительно нарезанные кружочками. Посыпается тертым сыром. Пирог выпекается в духовке около получаса.
 Пирог с кабачками и помидорами
Пирог с кабачками и помидорами
Печенье из хлопьев
Для приготовления овсяного печенья нужно взять 200 граммов хлопьев, затем воспользоваться блендером (кофемолкой). В качестве начинки берется фруктовое пюре, иногда добавляют немного сухофруктов. Все смешать в одной емкости, затем приступают к формированию печенья. На противень выкладывают печенья небольшой формы, сверху украшают кокосовой стружкой. Запекать полчаса, оптимальная температура – 180 градусов.
Галетное печенье
Такую выпечку разрешается, есть людям с воспалительными явлениями в желудке. Для приготовления галетного печенья нужно немного составляющих. Может длительно храниться.
Потребуется 1 стакан муки, 1 столовая ложка сахара, растительного масла, 1 небольшое яйцо, сода на кончике чайной ложки. В большой чашке смешивается яйцо, масло, молоко, хорошо перемешивается венчиком. К однородной массе постепенно добавляется мука с содой. В конечном итоге получается тесто, которое не должно прилипать к рукам.
Тесто должно быть тонким – 1-2 миллиметра. С помощью ножа или формочек вырезаются печенья, затем выпекаются в духовке около 5 минут, температуре 200 градусов.
Интересный факт! Слоеное тесто при гастрите для выпекания галетного печенья не используется!
Творожная запеканка
При гастрите включают запеканку на основе нежирного творога. Такую творожную запеканку разбавляют фруктами, ягодами.
Рецепт: необходимо 200 граммов творога смешать с таким же количеством кефира. К этой смеси добавляется яйцо, щепотка разрыхлителя для теста, 60-80 граммов манной крупы. Фрукты (яблоки, слива) нужно почистить, нарезать, добавить в смесь. Все выкладывается в форму, предварительно смазанную маслом. В духовке запеканка находится около 40 минут при 180 градусах, после чего подают на стол. Сверху блюдо украшают свежими ягодами. Для больных с повышенной кислотностью рецепты блюд не должны включать в себя цитрусовые, все кислые ягоды, фрукты.
 Творожная запеканка
Творожная запеканка
В заключении хотелось бы сказать, при воспалении желудка выпечку включают в рацион, главное правильно готовить и выбирать. Это поможет остановить прогрессирование заболевания и не вызвать новое обострение.
Дополнительную информацию по теме статьи можно узнать из видеоролика:
Источник
Питание при хроническом гастрите: ликбез от диетолога
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.

Что же способствует возникновению гастрита, может быть названо его причиной?
- Инфицированность хеликобактерной инфекцией (Helicobacter Pylori), в первую очередь. Эта хорошо изученная бактерия ассоциирована почти с 95% случаев язвы желудка и признана фактором риска рака желудка. При ее выявлении стоит серьезно отнестись к рекомендациям вашего врача, в том числе в отношении антибактериальной терапии.
- Длительный прием некоторых медикаментов. Аспирин и другие препараты из группы нестероидных противовоспалительных средств обладают выраженным раздражающим действием на слизистую желудка. Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
- Чрезмерное употребление алкоголя – прямой путь к гастриту. При исследовании людей, в течение года регулярно употреблявших алкоголь (независимо от крепости!) у 100% из них были признаки гастрита .
- Курение табака кроме заболеваний легких (что логично), также вызывает воспаление пищевода и желудка, является независимым фактором риска гастрита и рака желудка. Это происходит и за счет прямого воздействия смол на слизистую и общим действием аммиака и никотина.
- Все, что способствует повышенной выработке желудочного сока и повышению его кислотности или снижению защитных свойств слизистой желудка, тоже может быть причиной гастрита. Но здесь действие различных факторов очень индивидуально. Стрессовые ситуации, большие порции еды и, наоборот, длительные периоды голодания, даже бег на длинные дистанции, воспалительные заболевания других органов – у разных людей могут стать пусковым механизмом обострения гастрита.
- Несколько обособленно, тоже очень индивидуально, стоит такая причина, как аллергия или непереносимость отдельных продуктов. Употребление молочных продуктов, некоторых злаковых, цитрусовых или бобовых может спровоцировать симптомы гастрита. Но это не делает весь перечень продуктов «вредными» для всех.
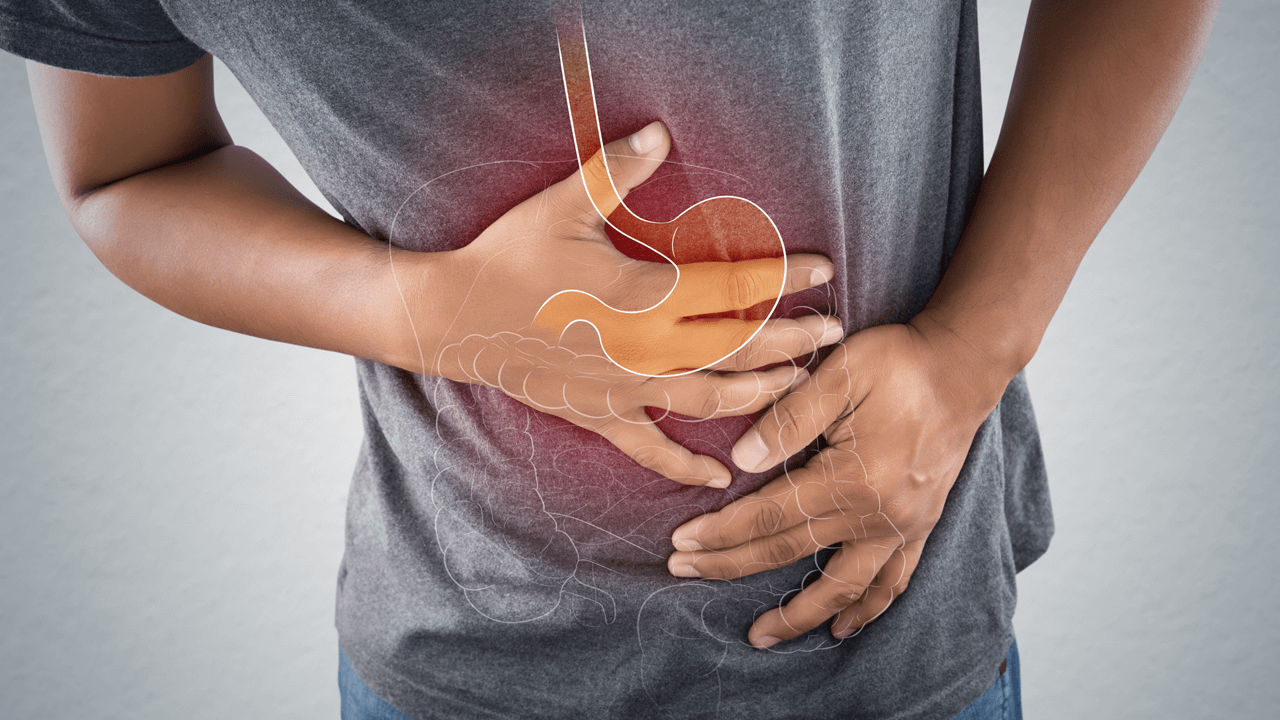
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
- Это тот случай, когда действительно оправдано питание частое и небольшими порциями. 4-5 приемов пищи в течение дня примерно одинакового объема, в период обострения – до 7-8 раз в день. Большие порции способствуют более длительному нахождению пищи в желудке и повышенной секреции желудочного сока.
- Способы приготовления пищи выбирать щадящие, не создающие аппетитную «корочку». Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
- Избегать чрезмерного употребления алкоголя (больше 1 порции на прием для женщин и 1-2 порций для мужчин). При обострении необходимо исключить алкоголь полностью, от 2-3 месяцев до полугода
- Хорошо пережевывать пищу. Можно не считать количество жевательных движений, как иногда рекомендуется (от 20 до 33), но обращать внимание на то, с какой скоростью вы едите, не заглатываете ли пищу практически целиком. Отношение к приему пищи, как к серьезному и приятному занятию — залог хорошего пищеварения и сохранения здоровой слизистой. Поэтому еще так важно есть с аппетитом, это способствует гармонизации процесса пищеварения. А болезнь — это всегда дисгармония, дисбаланс
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
- Источники полноценного белка: нежирные сорта мяса, птицы и рыбы, приготовленные щадящими способами, если и поджаренные, то без панировки, маргарина и избытка любого жира. Яйца лучше вареные всмятку или в виде омлета, не жареные.
- Хлеб предпочтительно не самый свежий, «только из печи», неостывший – такой хлеб вызывает секрецию соляной кислоты еще до того, как попадет в рот. Сдобные булочки, пончики, жареные в масле – тоже за рамками нашего выбора. Во время обострения ограничиваются также грубые сорта хлеба: ржаной, с отрубями. Предпочтение слегка подсушенному белому хлебу, так называемой «вчерашней выпечки», сухому несоленому печенью типа галет.
- Крупы, макароны, картофель и бобовые – практически любые. С ними важнее способ приготовления. Снова выбираем варку, тушение, запекание.
- Супы, приготовленные на некрепком мясном, рыбном или просто овощной отваре, с крупой, овощами, картофелем, Крепкие насыщенные костные бульоны (как и студни) содержат множество экстрактивных веществ, усиливающих секрецию соков как желудка, так и поджелудочной железы, поэтому их стоит ограничивать или исключить во время обострения.
- Молочные продукты выбирать только свежие, не очень кислые. Как ни странно, исследования показали, что цельное молоко, раньше считавшееся чуть ли не лекарством от гастрита, не самый лучший для него продукт. Выяснили, что молоко повышает кислотность желудочного сока. Поэтому выбирать лучше свежие кисломолочные продукты – натуральный йогурт, кефир, нежирную сметану, молодые несоленые сыры. Молочные продукты, богатые пробиотиками (полезными живыми микроорганизмами) в исследованиях показали свою пользу в лечении гастрита
- Овощи допустимы любые. Индивидуально могут быть ограничены или исключены совсем такие овощи, как репа, редька, редис. Иногда большое количество свежих помидоров, особенно со шкуркой может стать причиной обострения. Кабачки, тыква, морковь, свекла, капуста – разрешены. В период обострения их свежие варианты заменяются на приготовленные.
- Фрукты предпочтительно спелые, некислые сорта. Запеченные, в компоте, киселе, в виде фруктового желе фрукты переносятся обычно лучше. Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
- Напитки также могут быть очень разными: некрепкий чай, напиток из цикория, овощные соки, компоты или морсы из ягод, фруктов и сухофруктов, кисели. Стоит совсем отказаться от крепкого кофе, сладких газированных напитков. Минеральные воды могут быть элементом терапии при обострении и в стадии ремиссии. Но назначаются они почти как лекарства, с точным указанием вида воды, количества, времени приема, температуры. И без газа.
Особенности питания при остром гастрите и обострении хронического
Когда симптомы очень выраженные и требуется лечение гастрита, наряду с медикаментозной терапией (ее определяет врач!) назначается и диетотерапия или лечебное питание. Без этого компонента невозможно достичь ремиссии, улучшения самочувствия.

Помимо лекарств назначается и диетотерапия.
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:
Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
- Любые алкогольные напитки. Если обострений нет, через 6-8 месяцев могут быть включены 1-2 порции хорошего вина в неделю.
- Кофе тоже употреблять нежелательно (как и крепкие чаи и насыщенное какао), так как кофеин является сильным стимулятором желудочной секреции. Но в состоянии стойкой ремиссии 1 чашка кофе утром, с молоком допустима. Конечно, при отсутствии неприятных ощущений в ответ.
- Консервы, копчености, колбасные изделия, готовые соусы, сильно соленые продукты, маринады желательно максимально удалить из своего привычного меню. Если есть проблемы с желудком, вероятность негативного воздействия этих продуктов очень велика. К тому же, ни одна система питания не относит их к разряду здоровых. Было исследование, показавшее связь Helicobacter pylori cсолью. Оказалось, вредоносная бактерия очень любит солености и эрадикационная терапия (для устранения этой инфекции) более эффективна при разумном ограничении соли в рационе
- Газированные напитки, как сладкие, так и минеральные воды. Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
- Много разных мнений по поводу специй и горечей. Острый перец, имбирь, куркума, чеснок, лук и другие – богатейшие источники антиоксидантных веществ, которые защищают организм от всего, что можно представить – от УФ-излучения, воспаления до микробов и грибов. Есть даже данные о пользе чеснока и куркумы против хеликобактерной инфекции. При этом замечено, что горечи и пряности могут провоцировать желудочный дискомфорт. В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.

- «Грубая еда». Речь идет о продуктах, богатых клетчаткой. Действительно, у некоторых людей сырая капуста, свежие кислые яблоки, отруби, ржаной хлеб, жесткая листовая зелень вызывает неприятные ощущения, симптомы гастрита. Но это не повод исключать их из рациона совсем. Любому человеку рекомендуется сочетать сырые овощи и фрукты с приготовленными. При повышенной чувствительности доля термически обработанных продуктов может быть увеличена. Лечебный стол при гастрите (1а, 1б) предполагает полное исключение свежих продуктов этой группы. Важно найти собственный баланс между пользой овощей и их переносимостью. Так, яблоки сырые можно есть спелые и сладкие, а зеленые кислые – запекать, зеленые листья петрушки и укропа нарезать как можно мельче и добавлять в тарелку с горячим блюдом – они станут мягче, но сохранят витамины. А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
Источник