Рефлюкс гастрит хирургическое лечение
Содержание статьи
Оперативное лечение рефлюкс-эзофагита
Частая изжога — явление, известное многим. Есть домашнее средство — сода, есть таблетки, гели от изжоги. Все это средства самолечения. Они могут помочь один раз, два раза. Потом все может пройти. А может и не пройти. Более того, симптомы могут нарастать, и в этом случае врачи говорят о развитии гастроэзофагеальной рефлюксной болезни (ГЭРБ).

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Что такое рефлюкс и чем он опасен
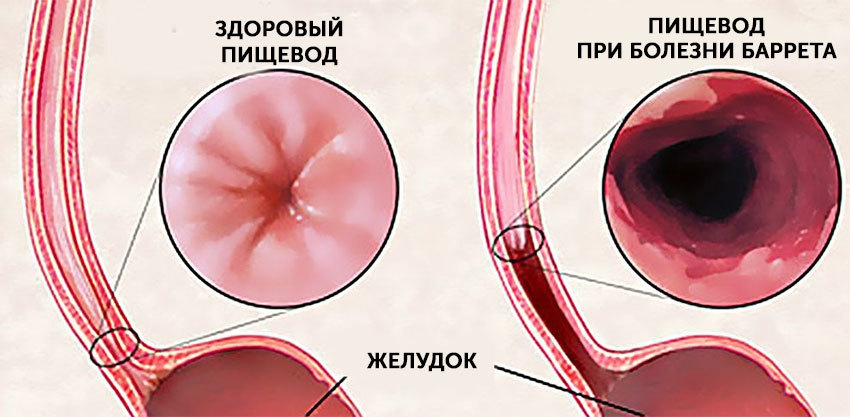
Обратный заброс содержимого полого органа называется рефлюксом. Это обратный ток жидкости, против направления ее естественного движения. Наиболее частый вид рефлюкса — обратный заброс содержимого желудка в пищевод.
Пища в желудке переваривается посредством соляной кислоты. Когда его содержимое попадает в пищевод, это вызывает резкое раздражение слизистой. Кислота обжигает ее. Если это происходит часто, регулярно, такое раздражающее воздействие приводит к воспалению, а затем и изъязвлению слизистой.
Причина рефлюкса — слабая работа сфинктера, запирающего пищевод и отделяющего его от желудка. В норме этот клапан должен препятствовать попаданию кислой желудочной среды на слизистые пищевода.
Помимо того, что постоянная изжога снижает качество жизни, изъязвление и воспаление слизистой пищевода повышает риск развития онкологического заболевания.

В ряде случаев это дает основания расценивать рефлюкс-эзофагит как предраковое состояние, а именно при образовании язвы, перерождении эпителиальных тканей и развитии болезни Барретта. Результатом этого процесса может стать образование аденокарциномы, рак пищевода.
Симптомы и диагностика рефлюкс-эзофагита
Главный, мучительный признак рефлюкса — жжение, боль за грудиной. Изжога сопровождается кислой или горьковатой отрыжкой. После еды возможна тяжесть в животе.
Симптомы обычно усиливаются при физической нагрузке, а также после обильной пищи, в положении лежа. С развитием рефлюкс-эзофагита глотание становится затрудненным, далее развивается непроходимость пищевода.
Хроническая изжога, особенно если она не облегчается и не проходит после приема антацидов — показание к эзофагогастроскопии. Миниатюрный аппарат с видеокамерой спускается на гибкой трубке в пищевод. С его помощью врач обследует слизистые стенки и делает забор ткани — биопсию.
Биоптат направляется для морфологического исследования. На этой стадии может быть диагностирована болезнь Барретта или ее осложнение — аденокарцинома.
Для визуального исследования пищевода выполняется рентгенография. На рентгеновском снимке врач видит изъязвление стенок пищевода (если оно есть), сужение его просвета.
При необходимости могут быть назначены дополнительные обследования, чтобы изучить картину заболевания в комплексе — манометрия сфинктера пищевода, электромиография. Для оценки кислотности проводится Рн-мониторинг.
Показания и преимущества операции
Оперативное лечение рефлюкс-эзофагита показано при наличии язвы, кровотечения, болезни Барретта, предракового состояния или рака пищевода. В этих случаях консервативная терапия бесполезна.
Другие показания к операции: сужение пищевода, грыжа диафрагмы.
Хирургическое лечение помогает вернуться к нормальной жизни и избавиться от мучительных симптомов, когда применение лекарственных препаратов не дает эффекта.
Еще одно преимущество операции состоит в том, что она помогает предупредить развитие ракового заболевания или устранить его на ранней стадии. В этом случае консервативные методы лечения могут стать причиной упущенного времени.
Зачастую человек самостоятельно идет на операцию, отчаявшись избавиться от хронической изжоги и не в силах ее дольше терпеть. В отличие от медикаментозной терапии, которая лишь облегчает симптомы, хирургическое лечение устраняет причину рефлюкс-эзофагита.
По опыту нашей клиники боле чем в 90% случаев оперативное лечение рефлюкс-эзофагита дает положительные результаты. Симптомы проходят, нормализуется процесс глотания, исчезает опасность развития рака, язвы и других осложнений. Исчезает необходимость приема антацидов и других медикаментозных средств.
Наши врачи вам помогут
Оставьте свой номер телефона
Подготовка к операции
Перед проведением операции выполняется весь комплекс диагностических мероприятий — фиброэндоскопия пищевода и желудка, рентгенография, манометрия сфинктера пищевода, суточный Рн-мониторинг. Назначаются общий клинический и биохимический анализы крови, коагулограмма, анализы на вирусные инфекции, ЭКГ. Изучив анамнез, врач клиники «Медицина 24/7» должен исключить противопоказания к проведению хирургического лечения.
За сутки питание следует ограничить до минимума, разрешена только самая легкая пища. За 8 часов до операции рекомендуется не пить. Перед операцией делается очистительная клизма или назначается слабительное.
Суть оперативного лечения рефлюкс-эзофагита
Суть оперативного лечения рефлюкс-эзофагита состоит в укреплении сфинктера пищевода. Для этого стенки желудка обертываются вокруг его нижней части и ушиваются. Таким образом создается дополнительная мышечная манжета.
Такое хирургическое вмешательство называется фундопликацией по методике Рудольфа Ниссена. Операция выполняется открытым или лапароскопическим способом.
В первом случае доступ создается путем разреза брюшной стенки, во втором случае — с помощью нескольких проколов. В клинике «Медицина 24/7» предпочтение отдается малоинвазивным, лапароскопическим операциям, которые имеют ряд преимуществ.
В первую очередь, это значительно меньшая травматизация тканей и почти полное отсутствие послеоперационных следов, нет необходимости снятия швов. Реабилитация после лапароскопической операции проходит быстрее, легче.
Лапароскопические операции требуют особенно высокой квалификации хирурга. Такой квалификацией обладают специалисты клиники «Медицина 24/7», что служит залогом успешных результатов лечения и минимального риска осложнений.
Как выполняется операция
На брюшной стенке делаются небольшие разрезы, через которые внутрь вводится лапароскоп с видеокамерой и хирургические инструменты. Брюшная полость надувается сжатым воздухом.
Мышечная стенка желудка надрезается, подтягивается к нижней части пищевода и обертывается вокруг нее. Тем самым создается муфта, которая фиксируется швами.
При открытом проведении операции последовательность действий хирурга такая же. Отличие состоит только в создании доступа путем разреза брюшной стенки с последующим наложением на него шва. Открытая операция занимает в среднем на полчаса меньше времени. Есть случаи, когда такой способ выполнения операции Ниссена считается предпочтительным. Решение принимается индивидуально.
Мы вам перезвоним
Оставьте свой номер телефона
После операции
Первые сутки после проведения операции пациент питается жидкой пищей через зонд. На вторые сутки можно вставать, пить. Выполняется контрольный рентгеновский снимок, чтобы оценить результаты операции, проходимость и работу пищевода, сфинктера.
На третьи сутки можно самостоятельно принимать жидкую пищу. Если самочувствие нормальное, пациент выписывается из стационара.
Далее рацион можно постепенно расширять и разнообразить, но соблюдать диету придется минимум в течение недели. В эти дни нельзя принимать ванны. В течение 3 — 4 недель после операции следует избегать высоких физических нагрузок.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
Дуодено-гастральный рефлюкс — симптомы, причины, диагностика и методы лечения.
Прямые эфиры в Инстаграмм каждое
воскресенье в 12:00
Подписывайтесь, чтобы не пропустить!
Подписаться
Актуальность проблемы
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
- несостоятельность сфинктера: дуоденальное содержимое через пилорический и нижний сфинктеры пищевода способно попадать в желудок и пищевод;
- антродуоденальная дисмоторика — при которой координация между пилорическим и антральным отделом желудка и двенадцатиперстной кишкой нарушается, что влияет на направление движения дуоденального содержимого.
- анатомические особенности в зоне ДПК, в результате чего развивается хроническое нарушение дуоденальной проходимости; это приведет к развитию дуодено-гастрального рефлюкса (артериомезентериальная компрессия, рубцовые изменения связки Трейца, спайки в зоне луковицы ДПК);
- вследствие хирургического удаления привратника отсутствует естественный антирефлюксный барьер.
Патогенетический механизм развития осложнений при ДГР
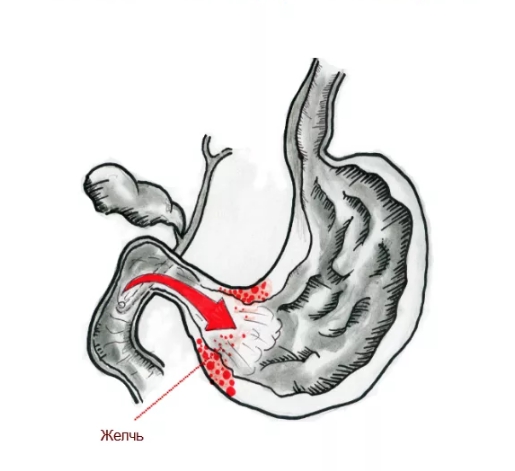
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
- Суточная рН-метрия — с ее помощью можно определить профиль внутрижелудочной рН (при наличии желчного гастрита интрагастральная рН>7), а также высоту рефлюкса (тело желудка, антральный отдел, пищевод).
- Билиметрия — дает возможность обнаружить желчные кислоты, сделав соскоб с языка, это будет служить подтверждением имеющейся патологии — дуоденогастроэзофагеального рефлюкса.
- Ультразвуковое исследование — эхография с водной нагрузкой — при ДГР, когда происходит заброс щелочного содержимого 12-перстной кишки в кислую желудочную среду, то на эхо-граммах периодически, в соответствии с забросом в желудок дуоденального содержимого, наблюдается ретроградное движение жидкости в направлении от привратника к телу желудка и пузырьков газа на эхогенных участках.
- При фиброгастродуоденоскопии наблюдается очаговый отек и покраснение слизистой желудка, его содержимое — желтого цвета, при этом привратник, от куда забрасывается желчь к желудку, зияет.
- На основании биопсии слизистой желудка можно определить гиперплазию ямочного эпителия, а также некроз и некробиоз эпителиальных клеток, выявляется полнокровие и отек собственной пластинки, но при отсутствующих симптомах воспаления. В некоторых случаях возникает атрофия слизистой желудка.
- Для рентгеноскопического исследования желудка и двенадцатиперстной кишки характерным подтверждением ДГР считается регургитация бария в направлении от ДПК к желудку.
- Фиброоптическая спектрофотометрия (Bilitec, 2000) — один из самых точных и эффективных диагностических методов при билиарном рефлюксе, в основе которого лежит определение абсорбционного спектра билирубина.
- Радионуклидная билиарная сцинтиграфия с использованием меченного 99mTc меброфенина — неинвазивная методика, способная заменить фиброоптическую спектрофотометрию.
- Чтобы определить причину возникновения ХНДП (хронического нарушения дуоденальной проходимости), результатом которой будет ДГР, рекомендована зондовая дуоденография в условиях гипотонии. При этом по косвенным признакам определяется артериомезентериальная компрессия — АМК, также оценивается высокое стояние дуоденоеюнального угла — в этом случае может быть поражение связки Трейца. С целью определения артериомезентериальной компрессии двенадцатиперстной кишки может быть проведена МСКТ брюшной полости с сосудистой фазой с использованием контрастного вещества, что дает возможность определить угол между верхней брыжеечной артерией и аортой — артериомезентериальный угол. Однако существует более простой метод измерения угла — ультразвуковое исследование с доплеровским датчиком.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
- антагонисты дофаминовых рецепторов (домперидон, метоклопрамид);
- агонисты 5НТ4 серотониновых рецепторов (тегасерод, мосаприд);
- средства комбинированного воздействия, к ним относятся блокаторы ацетилхолинэстеразы (гидрохлорид итоприда), антагонисты периферических дофаминовых D2 рецепторов, агонисты мотилиновых рецепторов (эритромицин), неселективные блокаторы синтеза NO, агонисты опиоидных периферических рецепторов (тримебутина малеат) и т. д.
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
- Если до вмешательства обнаружены причины ХНДП, что привели к дуодено-гастральному рефлюксу, операция направлена на их устранение. При этом выполняется рассечение связки Трейца, после чего дуоденоеюнальный угол низводится и формируется дуоденоеюнальный анастомоз при АМК. При имеющемся выраженном спаечном процессе проводится дуоденолиз.
- При зиянии привратника выполняется пилоропликация, целью которой является уменьшение ДГР.
- Если есть показания к проведению оперативного вмешательства при ГПОД и калькулезном холецистите хронической формы, показана фундопликация с крурорафией и холецистэктомией.
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
Задать вопросы или записаться на консультацию
ТЕЛЕМЕДИЦИНА
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник