Полипоз при язвенном колите
Содержание статьи
Псевдополипоз ободочной кишки
Псевдополипоз ободочной кишки – это вторичное патологическое состояние, при котором на слизистой оболочке ободочной кишки образуются множественные выпячивания, по внешнему виду напоминающие полипы. Возникает при воспалительных заболеваниях кишечника и некоторых инфекциях ЖКТ. Клиническая картина псевдополипоза ободочной кишки определяется основным заболеванием, у пациентов могут наблюдаться диарея, боли в животе, тенезмы, метеоризм, похудание и патологические примеси в кале. Диагноз выставляется на основании данных эндоскопического исследования и биопсии. В некоторых случаях используются КТ и рентгенография с контрастированием. Требуется лечение основной патологии.
Общие сведения
Псевдополипоз ободочной кишки – состояние, при котором на стенке ободочной кишки появляются выросты, которые имитируют полипы кишечника, но являются участками сохранившейся слизистой оболочки либо островками избыточной регенерации железистого эпителия, возникшими на фоне воспалительного или инфекционного процесса в ободочной кишке. Чаще всего причиной развития псевдополипоза ободочной кишки становится неспецифический язвенный колит. По данным специалистов в области современной проктологии, псевдополипы выявляются у 22-64% пациентов, страдающих этим заболеванием.
Иногда псевдополипоз ободочной кишки обнаруживается при болезни Крона и дизентерии. Заболевание обычно развивается в возрасте 40-65 лет. Исследователи отмечают, что псевдополипы не склонны к озлокачествлению, при этом в отдельных случаях в процессе регенерации железистого эпителия сигмовидной кишки могут возникать участки дисплазии, в последующем трансформирующиеся в колоректальный рак.
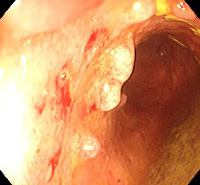
Псевдополипоз ободочной кишки
Причины
Псевдополипоз ободочной кишки характеризуется появлением бляшек различного размера и формы, выступающих над поверхностью стенки в просвет кишечника. Причиной образования таких бляшек становятся повреждения слизистой при воспалительных заболеваниях кишечника (неспецифическом язвенном колите, болезни Крона) и некоторых инфекционных поражениях ЖКТ (чаще всего при дизентерии). При болезни Крона псевдополипоз ободочной кишки выявляется гораздо реже, чем при неспецифическом язвенном колите, что обусловлено различиями в течении и преимущественной локализации воспалительного процесса при этих двух заболеваниях.
Патанатомия
Узлы при псевдополипозе ободочной кишки могут представлять собой сохранившиеся участки нормальной слизистой оболочки, окруженные язвами и очагами поверхностного некроза. Такие выросты также могут образовываться в результате разрастания железистого эпителия при восстановлении слизистой. Под разрастаниями иногда обнаруживаются островки соединительной ткани. В некоторых случаях псевдополипоз ободочной кишки возникает в результате образования избыточных грануляций. В формировании узлов могут играть роль не только изъязвления слизистой, но и растяжения стенки кишечника при перистальтических движениях, травмы воспаленной слизистой твердыми каловыми массами и т. д.
Количество и размеры псевдополипов при псевдополипозе ободочной кишки существенно варьируют. У одних больных выявляются единичные узлы, у других – множественные образования, покрывающие значительную часть слизистой оболочки сигмовидной кишки. Средний диаметр узла при псевдополипозе ободочной кишки составляет 5-10 миллиметров, при этом отдельные псевдополипы могут достигать 5 и более сантиметров. С учетом внешнего вида узлов различают обычные псевдополипы, образования в форме шапочки и глубокий кистозно-полипозный колит.
Симптомы псевдополипоза
Специфическая симптоматика псевдополипоза ободочной кишки отсутствует. Пациенты предъявляют жалобы, характерные для основного заболевания. При неспецифическом язвенном колите наблюдаются поносы. Возможен кашицеобразный стул с примесями слизи, крови и гноя. Больных псевдополипозом ободочной кишки беспокоят частые ложные позывы и боли в левой половине живота. Отмечаются слабость, нарушения аппетита и потеря веса. Выраженность гипертермии зависит от тяжести патологии, температура тела может колебаться от 37 до 39 градусов. Иногда выявляются внекишечные симптомы: боли в суставах, анкилозирующий спондилит (болезнь Бехтерева), афтозный стоматит, увеит, узловатая эритема и пр.
Для псевдополипоза ободочной кишки при болезни Крона также характерны боли в животе, расстройства стула, потеря аппетита, снижение массы тела, слабость и гипертермия различной степени выраженности. Обнаруживаются те же внекишечные проявления, что и при неспецифическом язвенном колите. Отличительными особенностями псевдополипоза ободочной кишки при болезни Крона являются склонность к образованию рубцовых сужений просвета кишечника, более высокая частота развития осложнений (кишечной непроходимости, кишечного кровотечения, перфорации толстой кишки) и нарушения со стороны печени и почек. При дизентерийном псевдополипозе ободочной кишки наблюдаются острое начало, общие симптомы интоксикации и выраженные кишечные расстройства (многократный понос, урчание, схваткообразные боли, патологические примеси в кале).
Диагностика
Псевдополипоз ободочной кишки диагностируется на основании эндоскопических исследований. В процессе ректороманоскопии или колоноскопии врач изучает состояние слизистой, выявляет изъязвления и другие изменения, характерные для неспецифического язвенного колита и других заболеваний, способных спровоцировать псевдополипоз ободочной кишки. Эндоскопист оценивает количество, размер и форму псевдополипов, берет образцы ткани узлов и соседних участков слизистой оболочки для морфологического исследования.
В процессе изучения морфологической структуры образований, возникающих у больных псевдополипозом ободочной кишки, определяется неизмененный эпителий, разрастания эпителия или грануляционная ткань. При исследовании слизистой оболочки, пораженной язвенным колитом выявляются расширенные капилляры, кровоизлияния, язвы и крипт-абсцессы. Подслизистый слой обычно изменен незначительно. Слизистая оболочка кишечника у пациентов с болезнью Крона грубая, бугристая, по внешнему виду напоминает «булыжную мостовую».
Ирригоскопия при псевдополипозе ободочной кишки малоинформативна, поскольку позволяет обнаруживать только достаточно крупные псевдополипы и при этом не дает возможности оценивать форму узлов, состояние и общий вид слизистой оболочки. Компьютерная томография обеспечивает более точные результаты, но, как и контрастная рентгенография, не предоставляет врачу достаточно информации для дифференцировки псевдополипоза ободочной кишки и других заболеваний, сопровождающихся появлением дефектов наполнения на рентгенограммах. Обе методики применяют только при недоступности эндоскопических исследований или наличии противопоказаний к проведению ректороманоскопии и колоноскопии.
Дифференциальную диагностику псевдополипоза ободочной кишки осуществляют с множественными полипами, диффузным семейным полипозом, колоректальным раком, липомами и карциноидами ободочной кишки. Окончательный диагноз выставляют на основании данных микроскопического исследования.
Лечение псевдополипоза
Тактику лечения псевдополипоза ободочной кишки определяют в зависимости от вида и степени тяжести основной патологии. При неспецифическом язвенном колите рекомендуют полноценное сбалансированное питание, в периоды обострения назначают иммуносупрессоры, глюкокортикоидные средства и препараты 5-аминосалициловой кислоты. При псевдополипозе ободочной кишки с выраженными нарушениями водно-электролитного обмена проводят инфузионную терапию. По показаниям применяют антибиотики. При неэффективности консервативной терапии, дисплазии слизистой оболочки, ярко выраженных внекишечных проявлениях и осложнениях неспецифического язвенного колита (мегаколоне, перфорации сигмовидной кишки, кишечном кровотечении, озлокачествлении участка измененной слизистой оболочки) осуществляют хирургические вмешательства.
Терапия псевдополипоза ободочной кишки при болезни Крона также предусматривает использование глюкокортикоидов, иммуносупрессоров, препаратов 5-аминосалициловой кислоты и антибиотиков. Дополнительно назначают блокаторы фактора некроза опухоли, блокаторы интегриновых рецепторов, витамин D и гипербарическую оксигенацию. При осложнениях проводят операции. Неспецифический язвенный колит и болезнь Крона являются хроническими заболеваниями с рецидивирующим течением. Пациентам необходимы регулярные осмотры и поддерживающая терапия в период ремиссии.
При псевдополипозе ободочной кишки, обусловленном дизентерией и другими кишечными инфекциями, назначают специальную диету, проводят этиотропную терапию с использованием противомикробных препаратов, осуществляют дезинтоксикационные мероприятия. Прогноз при данной патологии определяется типом и особенностями течения основного заболевания. Больные с псевдополипозом ободочной кишки находятся под наблюдением врача-проктолога и гастроэнтеролога.
Источник
7 первых симптомов полипов кишечника
Патологические процессы в кишечнике в виде полипов могут вести к развитию серьёзных осложнений. Узнайте, на какие признаки полипов кишечника надо обращать внимание и почему необходимо контролировать ситуацию, чтобы избежать нежелательных последствий в виде пертурбации образований доброкачественной природы в злокачественные.
Содержание:
- Виды опухолевидных образований кишечника доброкачественного характера и их симптомы
- Симптомы полипов в кишечнике
- Причины возникновения полипов кишечника
- Как диагностируют полипы кишечника за рубежом?
- Лечение полипов кишечника
- Профилактика опухолеподобных образований кишечника
- Прогноз при полипах кишечника
Виды опухолевидных образований кишечника доброкачественного характера и их симптомы
Обычно полипозное образование внутри кишечника носит доброкачественный характер, формируясь из клеток эпителиальной ткани, разрастаясь в просвет кишки. Полипы  различаются по размерам, форме, они могут «стоять» на ножке или на широком основании, одиночными, множественными (полипоз), мягкой текстуры.
различаются по размерам, форме, они могут «стоять» на ножке или на широком основании, одиночными, множественными (полипоз), мягкой текстуры.
Патология кишечника в виде полипов обычно наблюдается у людей немолодого возраста, имеющих повышенную массу тела, диабетиков, у заядлых курильщиков, также она может быть вызвана генетическими мутациями.
Рассматривая частоту возникновения полипов на разных участках кишечника, можно заметить, что больше всего их развивается в отделах толстой и прямой кишки, меньше – в зоне тонкого кишечника. В двенадцатиперстной кишке полипы диагностируются довольно редко (примерно 0,2% всех эндоскопических осмотров).
Опухолеподобное разрастание в виде полипа не является онкологией, но со временем есть вероятность его трансформации в опухоль недоброкачественного характера.
Существует много типов полипозных образований в кишечнике, но среди них самые распространённые – это:
- Аденоматозные, которые наблюдаются примерно у 70% пациентов старшего возраста. Именно этот вид опухолевидного образования чаще других подвержен перерождению в недоброкачественную опухоль.
- Зубчатые полипы в зависимости от размера и локализации имеют разную степень малигнизации. В случае расположения небольших образований в нижней области толстой кишки риск минимален, а если полип крупный и находится в верхней области кишечника, то опасность злокачественной трансформации возрастает.
- Воспалительные полипы образуются при возникновении таких патологий кишечника как болезнь Крона, неспецифический язвенный колит. Хотя у такого вида опухолеподобных разрастаний зафиксирован низкий процент перерождения в онкологию, всё же не следует пренебрегать лечебным процессом.
От точной постановки диагноза и определения вида патологии зависит и эффективность лечения полипов кишечника за границей.
Симптомы полипов в кишечнике
Присутствие полипов в кишечнике тяжело определить по каким-либо специфическим клиническим признакам. Степень симптоматического проявления зависит от объема и местоположения в кишечнике, числа образований, их структуры, процесса трансформации и прочих факторов.
Однако среди ключевых симптомов, которые могут указывать на полипы в разных частях кишечника, нужно назвать следующие проявления:
- наличие кровянистых и слизистых выделений;
- периодические боли в нижней половине живота, носящие схваткообразный характер;
- ненормальное функционирование кишечника (запоры, диарея);
- ощущение инородного тела в области анального отверстия при крупных полипах;
- переполнение желудка, отрыжка, тошнота;
- ректальные кровотечения;
- изменения в цвете стула (от тёмного с кровяными прожилками до чёрного);
- малокровие из-за постоянного кишечного кровотечения.
Вместе с тем при небольших размерах полипа симптомы никак не проявляются. Опухолевидные разрастания такой природы обнаруживают во время скрининга, который является неотъемлемой частью программы лечения рака за рубежом.
Причины возникновения полипов кишечника
Однозначно ответить на вопрос о причинах появления полипов в кишечнике довольно проблематично. Но существуют факторы, которые могут вести к образованию опухолевидных разрастаний доброкачественного характера, среди них:
- наследственность;
- пожилой возраст;
- нарушения, связанные с гормональным фоном и обменом веществ в организме;
- пол (у мужского чаще диагностируют полипоз);
- малоактивный образ жизни;
- курение;
- ухудшение экологии;
- нерациональное питание с преобладанием в меню продуктов с большим содержанием жиров и углеводов и недостатком клетчатки;
- пищевая аллергия, связанная с непереносимостью глютена;
- хронические и воспалительные болезни пищеварительного тракта;
- предрасположенность к запорам;
- нарушения в микрофлоре кишечника;
- атеросклероз.
Как диагностируют полипы кишечника за рубежом?
На ранних этапах развития такой патологии в кишечнике нет какой-либо ярко выраженной симптоматики, поэтому в некоторых зарубежных странах в целях максимально эффективного предупреждения онкологических заболеваний ввели прохождение ежегодных специальных тестов для населения. Один из них — гемокульт-тест — даёт возможность увидеть с помощью определённых химических реакций скрытую кровь в кале, которая бывает даже при очень маленьких полипах и может свидетельствовать о более серьёзных заболеваниях. Своевременное выявление патологии у пациента способствует удешевлению стоимости лечения рака за рубежом.
Пальцевое исследование является традиционным методом диагностики, когда врач обнаруживает опухолевидные разрастания и прочие патологии в нижних участках кишечника.
Использование МРТ, КТ позволяет наблюдать опухолеподобные образования в некоторых частях кишечника. Но для диагностирования их в прямой или сигмовидной кишке лучше пройти ректороманоскопию. Специальный прибор ректоскоп помогает визуализировать внутренние стенки органа более тщательно. Медики дают рекомендации людям, которые уже перешагнули 50-летний рубеж, проходить такое обследование не реже чем 1 раз в 5 лет.
Ирригоскопия даёт возможность увидеть полипозные образования размером более 10 мм. Её выполняют с применением контрастного препарата, который вводится в толстую кишку. Затем выполняют ирригограммы по типу рентгеновских снимков.
На сегодня самым информативным способом для диагностирования полипов все еще остаётся колоноскопия. Этот метод позволяет узнать обо всех патологиях кишечника. При обследовании полипа может быть проведена ещё и биопсия. Изъятый образец тканей сразу же отправляют на исследования (гистологию и цитологию). Такое обследование предшествует и началу лечения рака кишечника за границей.
Использование новейших методик лабораторных анализов помогает максимально точно диагностировать полипоз и найти самый эффективный метод лечения.
Лечение полипов кишечника за границей
Самый действенный способ удаления полипов кишечника — хирургический. Стремление вылечить опухолевидное образование в домашних условиях не принесёт желаемых результатов, а лишь усугубит ситуацию, так как патология может перейти в злокачественную стадию, а ценное время будет упущено.
Нынче для удаления полипов прибегают к такому методу лечения как ТAMIS (трансанальная малоинвазивная хирургия). Ранее его впервые опробовали в онкоцентрах Израиля, а сейчас высокотехнологичная аппаратура и квалификация врачей позволяют выполнять такую процедуру быстро и безболезненно и в ведущих клиниках постсоветских стран.
В некоторых случаях используют комбинированное оперативное вмешательство: иссечение опухолевидного образования и электрокоагуляцию небольших полипов. Зарубежные хирурги выполняют полипэктомию в амбулаторных условиях с применением ректоскопа и эластичной лигатуры. По их мнению, такой способ достаточно прост, малотравматичен, он проходит без побочных осложнений при удалении даже крупных полипов.
При подозрении на злокачественное перерождение опухолевидного образования в кишечнике проводится резекция оболочки, окружающей полип. Далее эти удалённые ткани врач направляет на гистологический и цитологический анализы для подтверждения диагноза. Такой подход активно применяют в при лечении рака в Израиле и других странах.
Профилактика опухолеподобных образований кишечника
Профилактические мероприятия, которые призваны понизить шансы возникновения полипов в кишечнике, сводятся к рекомендациям по ведению активного образа жизни, организации сбалансированного питания, исключению отрицательных привычек (курение и алкоголь), периодическому профилактическому осмотру на предмет выявления воспалительных заболеваний желудочно-кишечного тракта и своевременному удалению обнаруженных незлокачественных образований в кишечнике.
Прогноз при полипах кишечника
Нужно подчеркнуть, что прогноз при полипах кишечника в большинстве случаев благоприятен при условии их своевременного удаления. Длительно существующие единичные или многочисленные полипы большого или малого размера имеют тенденцию к трансформации в злокачественные образования, поэтому не следует откладывать лечение. Пациенты, у которых были выявлены опухолевидные разрастания в кишечнике, должны ежегодно проходить эндоскопическое обследование, чтобы даже после устранения доброкачественного образования исключить возможность рецидива.
Источник
симптомы НЯК, чем лечить неспецифический язвенный колит в статье проктолога Куракина А. А.
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
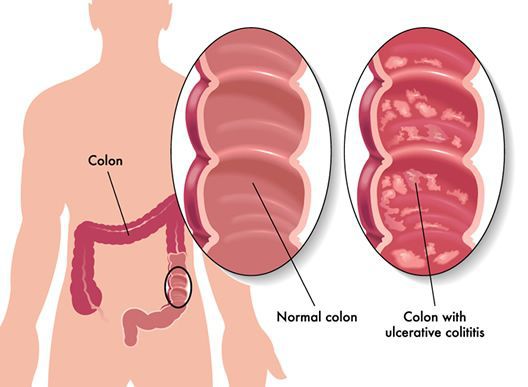
Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается.[2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
Первые признаки заболевания: кровь и слизь в стуле, диарея, боли в животе, повышение температуры тела.
Основными симптомами неспецифического язвенного колита кишечника являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
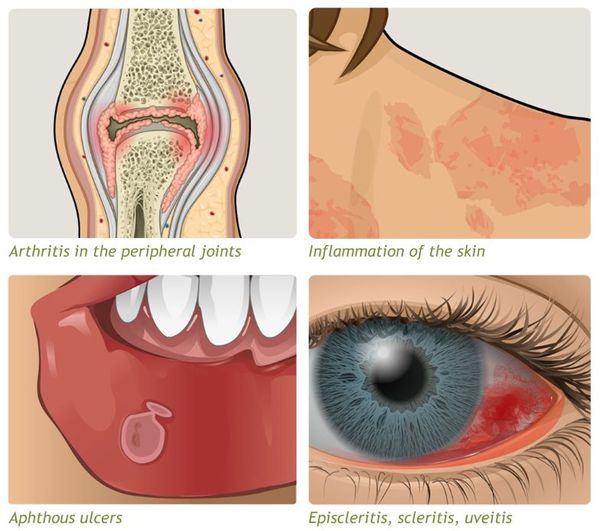
Заболевание хроническое — симптомы возникают только при обострении, при ремиссии их может не быть.
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).
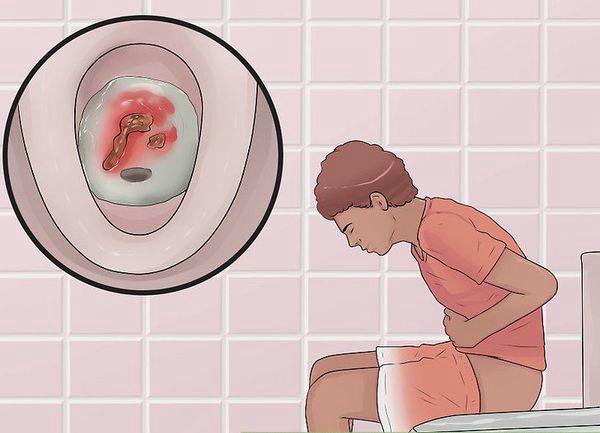
При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
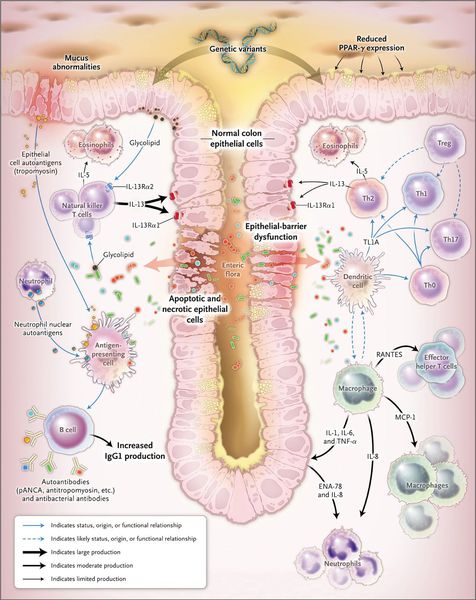
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
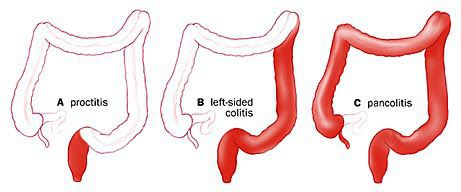
По степени тяжести течения:[3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хронический язвенный колит непрерывного течения (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хронический язвенный колит рецидивирующего течения (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
Язвенный колит — это хроническое заболевание, при котором бывают периоды, когда возникает обострение и периоды, когда симптомы затухают или не выявляются — стадия ремиссии. Язвенный колит может обостряться без явной причины, однако чаще это происходит под воздействием стресса, неправильного питания и приёме некоторых лекарств.
Местные осложнения
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
- колоректальный рак.
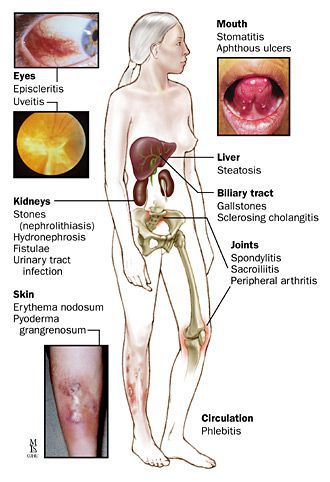
Системные осложнения
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
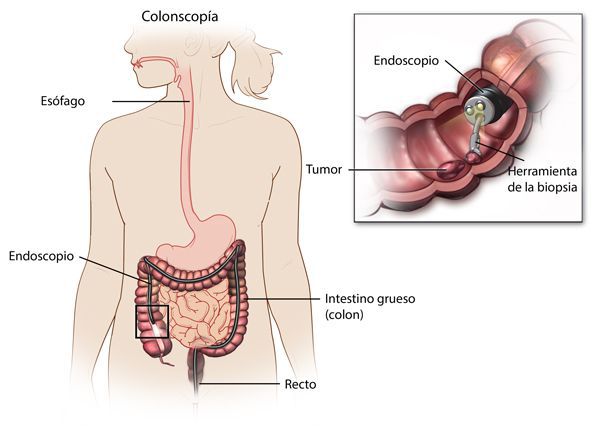
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
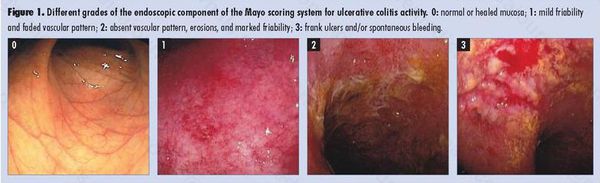
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
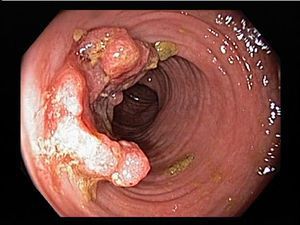
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
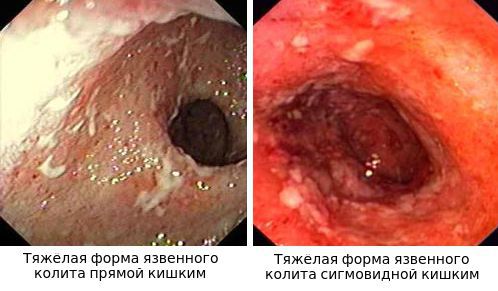
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
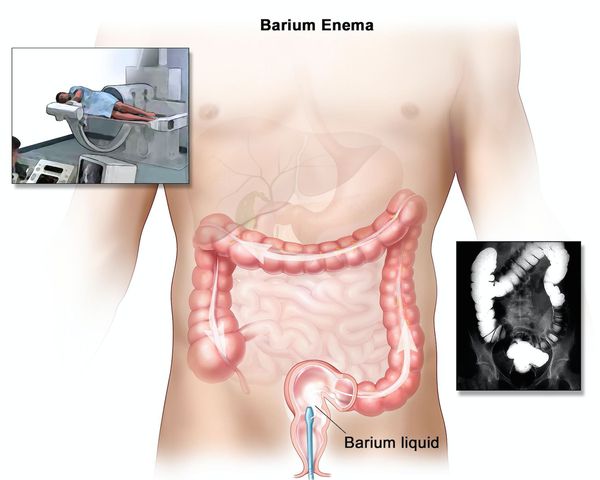
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
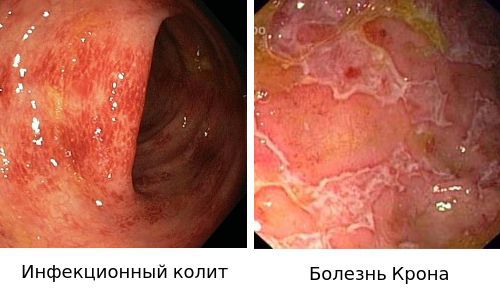
Дифференциальный диагноз:
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Диета
Назначаются диеты № 4, 4Б, 4В по Певзнеру. Цель диеты — уменьшить воспаление, бродильные и гнилостные процессы в кишечнике, нормализовать функции кишечника и других органов пищеварения. Блюда жидкие, полужидкие, протёртые, сваренные в воде или на пару. Исключены очень горячие и холодные блюда.
Разрешённые при язвенном колите продукты:
- сухари, супы слизистой консистенции, сваренные на обезжиренном мясном, рыбном бульоне или овощном отваре, с хорошо проваренными крупами, лапшой или вермишелью, допускается добавление фрикаделек;
- нежирное мясо и рыба;
- тщательно проваренные каши;
- фруктовые пюре;
- свежий протёртый творог;
- сахар в маленьких дозах;
- желе и кисели из черники, кизила, черемухи, айвы, груш;
- крепкий черный чай, можно с лимоном, отвар из шиповника, черной смородины, черники и черемухи;
- паровой омлет, яйца, сваренные вкрутую; сливочное масло.
Запрещенные при язвенном колите продукты:
- сдоба и кондитерские изделия;
- чёрный хлеб;
- мясные и рыбные жирные бульоны;
- колбасы, солёная и копчёная рыба, консервы;
- алкоголь;
- кофе;
- молоко;
- газированные сладкие напитки;
- свежие овощи и фрукты;
- перловая и пшеничная каши, бобовые.
Консервативная терапия
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки;
- артериальная гипертензия;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
Противорецидивное лечение
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопич