От вздутия кишечника при колите
Содержание статьи
Колит
Из-за чего возникает колит кишечника
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
- Пищевого отравления.
- Аллергической реакции.
- Воздействия некоторых медикаментов.
- Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
- Глистная инвазия.
- Заболевания органов малого таза у женщин.
- Бесконтрольное употребление антибиотиков.
- Алкоголизм.
- Хронический дисбактериоз.
- Злоупотребление пряностями, острой пищей.
- Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит — это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
Классификация заболевания
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
- тифлит;
- трансверзит;
- сигмоидит;
- панколит;
- проктит.
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.
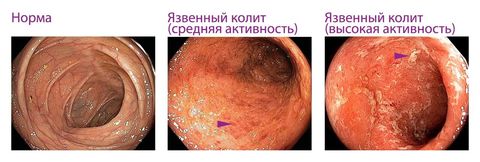
По причине возникновения выделяют:
- инфекционный;
- лекарственный или токсический;
- ишемический — характерен для пациентов после 55-60 лет;
- радиационный или лучевой;
- язвенный — самый распространенный вид.
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Основные признаки колита
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
- диарею;
- обширную боль в животе;
- рвоту;
- метеоризм;
- режущие или жгучие боли в области прямой кишки;
- лихорадочное состояние.
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
- нарушение стула;
- ноющие боли, преимущественно сбоку и внизу живота;
- характерно усиление дискомфорта после еды или при активных движениях;
- постоянное вздутие;
- отрыжка;
- неприятный привкус во рту;
- изжога.
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Какие могут быть осложнения
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
- возникновение рубца, который приводит к сужению просвета толстого кишечника;
- внутреннее кровотечение;
- некроз тканей, что влечет развитие перитонита;
- нетравматическое прободение или разрыв кишечника;
- острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии
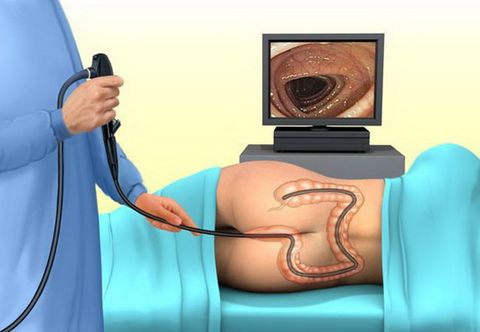
Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
- Рентген брюшной полости.
- Эндоскопию кишечника (колоноскопию).
- Ирригоскопию — рентген с введение контраста в толстую кишку. Позволяет точно обнаружить воспалительный процесс и границы его распространения.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
Как лечить колит кишечника
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
- копчености;
- сахар, сладости;
- мясо, включая бульоны;
- бобовые;
- соль, уксус;
- овощи, фрукты;
- все продукты, которые направлены на улучшение перистальтики кишечника.
Количество соли в день должно не превышать 8-10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3-5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
Кишечный колит: прогноз и профилактика
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
Источник
Боли и вздутие в кишечнике: что делать
Практически каждый человек сталкивался с таким физиологическим явлением, как вздутие и болезненность внутри живота. Кишечник всегда наполнен газами, но нормальный их объем не превышает 1500 мл. Часть этого объема образуется внутри ЖКТ в результате жизнедеятельности естественных микроорганизмов, небольшая доля попадает через носоглотку, когда человек разговаривает во время еды. Если газовый объем увеличивается до показателей 3000 мл и выше, данный процесс сопровождается возникновением сильного дискомфорта и болевого синдрома разной интенсивности.
Основные симптомы патологии кишечника
В большинстве случаев неприятные признаки распирания в ЖКТ выступают следствием неправильного сочетания продуктов, не сбалансированный диетический режим или врожденная непереносимость каких-либо веществ, входящих в состав продуктов. Но если ранее были диагностированы такие серьезные системные нарушения, как гепатит, некроз тканей печени, дисфункция поджелудочной железы (панкреатит), систематически возникающие боли и повышенное газообразование свидетельствуют о проявлении указанных аномалий.
 Основными признаками нарушений, которым подвергается кишечник, выступают:
Основными признаками нарушений, которым подвергается кишечник, выступают:
- резкое увеличение диаметра живота;
- острый спазмирующий синдром, ощущение схватывающих блей;
- четко слышимые звуки «брожения», бульканья;
- не связанные с недавними приемами пищи отрыжки;
- тошнота разной интенсивности;
- сложно-контролируемое отхождение газов;
- изменение плотности стула.
Одним из факторов, влияющих на состояние, в котором находится кишечник, выступает стресс. Любые незначительные эмоциональные переживания сказываются на его функциональности. Неприятные ощущения и невозможность контролировать внутренние процессы усугубляют ситуацию. Больной переживает еще больше, старается скрыться от социума, испытывает стеснение. Моральный дискомфорт еще больше способствует развитию метеоризма.
Причины болей и вздутия в кишечнике
Описанные проблемы могут появиться даже при обычной смене климата или часового пояса. Нередки нарушения функций ЖКТ при изменении пищевых привычек. Вспучивание живота, сопровождающееся болезненностью, может возникнуть по причинам, которые разделяются по происхождению на две группы:
- Пищевые.
- Последствия заболеваний.
Если вздутие выступает следствием реакции на какой-либо продукт, частичное или полное его исключение из дневного порциона избавит от неприятных ощущений в животе. В данном случае не потребуется специального лечения. Кишечник способен негативно реагировать на продукты, содержащие грубые биологические, неперевариваемые элементы (клетчатка), пищу, запускающую процесс гниения (мучное), глютенсодержащая еда, молоко и его производные. Чрезмерное потребление сладостей и газированных жидкостей также неблагоприятно сказывается на работе ЖК-системы.
Культура еды также влияет на склонность к вспучиванию кишечника. Быстрые перекусы на бегу, любовь к жирным и острым гастрономическим изыскам, калорийность которых превышает норму в несколько раз, вечерние и ночные переедания со временем приводят к развитию хронического вздутия живота. Любители активно общаться в процессе поглощения пищи также входят в группу риска. Воздух заглатывается при разговоре, табакокурении, присутствии стоматологических устройств во рту (протезы, брекет-системы), заболеваниях горла воспалительного характера.
Для снижения риска метеоризма рекомендуется следовать нескольким правилам:

- не есть большое количество фруктов разных фруктов за один прием, лучше заменить ими десерт после основного блюда;
- клетчатка хорошо размягчается во время тушения или запекания;
- бобовые культуры перед приготовлением лучше замачивать.
Вторая группа причин метеоризма относится к имеющимся заболеваниям, которые поражают не только желудочно-кишечный тракт, но и мочеполовую систему, железистые органы. Самой опасной патологией выступает онкологический процесс, протекающий в колоректальной системе или в желтом теле яичника у женщин. Боли и вспучивание возникают из-за застоя желчи, сниженной выработке отдельных видов ферментов или кислот. Механические препятствия в ЖК-путях (спайки, перегибы, сужение, опухоли) также приводят к метеорической аномалии. Воспалительные процессы в слизистой или закупорка сосудистых каналов препятствует нормальному всасыванию газов из ЖКТ.
Не относящиеся к указанным группам причины патологии отстоят отдельно. Способствовать развитию временного вздутия способны гормональные сбои, например, в предменструальный период у женщин. Время вынашивания плода у беременных также сказывается на работе всех систем. Происходит механическое сдавливание кишечника, что затрудняет его перистальтику. При неудобной позе засыпания могут передавливаться петли каналов. После просыпания и начала активности метеоризм исчезает.
Диагностические меры
При появлении неприятной симптоматики необходимо обратиться к терапевту или гастроэнтерологу, которые проведут первичный сбор анамнеза, осмотр и опрос больного. При необходимости к обследованию будут привлечены другие узконаправленные специалисты: неврологи, онкологи, хирурги, гинекологи или инфекционисты. На первичном этапе проводится сбор и оценка данных лабораторных анализов. Выясняется наличие или отсутствие воспалительных процессов, паразитарных поражений, патогенной микрофлоры.
Далее назначаются аппаратные способы исследования, перечень которых заключается в следующем:
- неинвазивный осмотр прямой кишки;
- зондирующие способы визуализации (эндоскопия, колоноскопия);
- ультрасонография;
- исследование ультразвуком (изучаются сопредельные органы);
- контрастная рентгенография или МСКТ;
- ирригоскопия;
- МРТ кишечника.
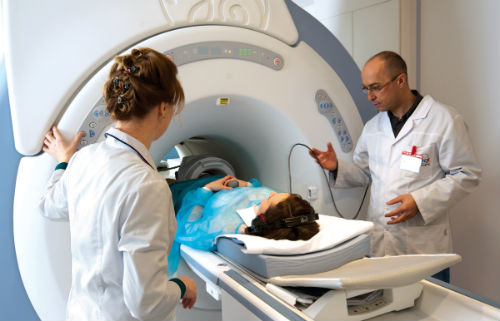 Инструментально проникающие способы исследования не всегда применимы в отдельных случаях. Существует риск дополнительного травмирования при ректальном введении зонда, а традиционные методики в виде УЗИ или рентгенографии иногда не способны выдать корректные результаты из-за наслоений кишечных структур. Максимально информативным, безопасным и безболезненным способом служит магнитно-резонансный скрининг, который позволяет изучить даже далеко расположенные петли каналов, недоступные для колоноскопии.
Инструментально проникающие способы исследования не всегда применимы в отдельных случаях. Существует риск дополнительного травмирования при ректальном введении зонда, а традиционные методики в виде УЗИ или рентгенографии иногда не способны выдать корректные результаты из-за наслоений кишечных структур. Максимально информативным, безопасным и безболезненным способом служит магнитно-резонансный скрининг, который позволяет изучить даже далеко расположенные петли каналов, недоступные для колоноскопии.
Что делать при вздутии кишечника?
Если после проведенного обследования выясняется, что источник систематических проблем с желудочно-кишечным трактом выступает неправильное питание, необходимо обратиться к диетологу, который поможет исключить вредные продукты в каждом персональном случае и подобрать корректный по составу порцион. При обнаружении сложных заболеваний необходимо воздействовать на их первопричину. Лечение корректируется, исходя из тяжести патологии, включает как медикаментозную, так и инструментальную терапию. При обнаружении опухолевых или спаечных процессов решается вопрос о хирургическом вмешательстве.
После проведенного лечения и реабилитационного периода необходимо пройти повторное исследование аппаратным способом. Ядерно-резонансный сканер не оказывает вредоносного влияния на клетки организма, иммунную и нервную системы, поэтому проходить диагностику можно столько раз, сколько требуется в клинических целях.
Где делают МРТ кишечника?
 Дистанционный скрининг на аппаратной установке доступен в специализированных медучреждениях, содержащих диагностические кабинеты с высокоточным оборудованием. В Санкт-Петербурге ведут прием как государственные, так и частные организации, распределенные по всем районам города. Перед записью на исследование необходимо убедиться, что в клинике применяются томографы, частота генерации поля которых составляет 1,5 Тесла и более. Только высокопольные машины гарантируют получение корректного результата сканирования.
Дистанционный скрининг на аппаратной установке доступен в специализированных медучреждениях, содержащих диагностические кабинеты с высокоточным оборудованием. В Санкт-Петербурге ведут прием как государственные, так и частные организации, распределенные по всем районам города. Перед записью на исследование необходимо убедиться, что в клинике применяются томографы, частота генерации поля которых составляет 1,5 Тесла и более. Только высокопольные машины гарантируют получение корректного результата сканирования.
Найти и сравнить медцентры МРТ можно на сервисе «Единого центра записи» Санкт-Петербурга. В верхней части страницы размещен номер консультационной службы, операторы которой не только подробно ответят на имеющиеся вопросы, но и подскажут адреса удобно расположенных клиник, запишут на свободное время. Учреждения распределены по расположению, рейтингам, ценам на услуги и техническим показателям оборудования, что облегчает сравнение и выбор. Бронируйте процедуру через портал и получите специальную скидку от сервиса.
Автор: Лаева Алина Вадимовна
Терапевт, блоггер
Источник
Как «сдуть» живот?
Хотя со вздутием живота и повышенным газообразованием сталкивался почти каждый, тема эта является весьма щекотливой и редко выносится на обсуждение.
Однако сегодня, когда в мире отмечают День здорового пищеварения, мы поговорим о том, что же делать, если метеоризм часто застает вас врасплох?
Основные причины вздутия живота:
- Реакция на определенные продукты. Так, повышенное газообразование вызывает лактоза из молока, раффиноза из сырой капусты, растворимые волокна из бобовых, грубая клетчатка из отрубей, твердых фруктов и цельного зерна. Это не значит, что такие продукты нельзя употреблять пищу, но при частом метеоризме их содержание в рационе лучше свести к минимуму. Кроме того, вздутие провоцирует тяжелая и жирная еда, затрудняющая пищеварение.
- Избыток воздуха в пищеварительной системе. Жевание жевательной резинки, употребление газированных напитков, использование трубочки для напитков — все эти действия могут привести к непроизвольному заглатыванию лишнего воздуха и, следовательно, к вздутию живота.
- Сидячий образ жизни. При отсутствии физической активности замедляется перистальтика кишечника, и газы не находят естественного выхода.
- Женские гормональные колебания. Так, в период ПМС у многих женщин ослабевают стенки брюшных мышц и скапливается лишняя жидкость, что и приводит к вздутию.
- Запор. Вздутие возникает, когда содержимое кишечника остается в нем надолго. В таком случае необходимо искать причины запора и избавляться именно от него.
- Заболевания ЖКТ. Вздутие и метеоризм могут быть симптомами колита, гастрита, панкреатита. При наличии болей и серьезного дискомфорта обязательно обратитесь к врачу!
- Возраст. К сожалению, с годами мышцы пищеварительной системы могут ослабевать и терять тонус.
- Некоторые антибиотики. Убивая не только вредные, но и полезные бактерии, они приводят к дисбактериозу. Поэтому прием антибиотиков непременно следует сопровождать препаратами для восстановления микрофлоры.
- Вода во время еды. Запивая пищу большим количеством воды, мы снижаем концентрацию желудочного сока и ухудшаем пищеварение. Это может привести к брожению еды в кишечнике. Поэтому пить воду лучше в промежутках между приемами пищи.
Что делать?
Эти меры помогут вам быстро избавиться от неприятных симптомов.
1. Если вздутие сопровождается болями и другими тревожными симптомами, то обязательно обратитесь к врачу! Вам помогут выявить точную причину проблемы и подберут лечение.
2. Делайте специальные упражнения
Чтобы укрепить пресс и улучшить перистальтику кишечника, поочередно напрягайте и расслабляйте мышцы живота, задерживаясь на несколько секунд. Выполняйте 15-20 раз подряд.
А чтобы помочь естественному отхождению газов, лежа на спине, несколько раз медленно поднимите и опустите ноги.
3. Пейте теплую воду по утрам
Стакан воды за 20-30 минут до завтрака нормализует выделение желудочного сока и препятствует газообразованию в ЖКТ.
4. Пересмотрите свой рацион
Если вас часто беспокоит вздутие живота, то включите в меню отварной рис, гречневую кашу, запеченные овощи и фрукты, нежирную рыбу и птицу, яйца всмятку. Из молочных продуктов оставьте только кефир и ряженку.
5. Для симптоматического лечения используйте энтеросорбенты
«Полисорб», «Энтерол», «Энтеросгель» поглощают газы, подавляют брожение и выводят токсины. Однако на постоянной основе применять их не стоит, чтобы не навредить микрофлоре кишечника.
6. Заваривайте мяту
Натуральная измельченная мята эффективно снимает симптомы метеоризма.
7. Пропейте курс ферментов или пробиотиков
Если вздутие вызвано неправильным питанием и перееданием, на помощь придут такие препараты, как «Мезим», «Панкреатин», «Фестал». А если причиной дискомфорта стал дисбактериоз или запор, то вам помогут полезные бактерии: «Линекс», «Хилак Форте».
У препаратов имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Источник