Острый эрозивный гастрит с эзофагитом
Содержание статьи
Эрозивный гастродуоденит
Эрозивный гастродуоденит — это воспалительное заболевание, которое характеризуется повреждением эпителиального слоя желудка и двенадцатиперстной кишки и формированием эрозий (дефектов слизистого слоя, которые, в отличие от язв, не затрагивают подслизистую и мышечную оболочки). Симптомами заболевания могут быть боль в эпигастральной зоне, изжога, рвота с наличием темных сгустков крови и черный стул. Для диагностики эрозивного гастродуоденита используется эзофагогастродуоденоскопия с биопсией и определением наличия хеликобактерной инфекции. Лечение направлено на снижение кислотности желудочного сока, эрадикацию хеликобактер пилори и защиту слизистой оболочки.
Общие сведения
Эрозивный гастродуоденит — поверхностный воспалительный процесс в желудке и ДПК, сопровождающийся появлением единичных или множественных мелких эрозий на слизистой оболочке. Является распространенной патологией гастродуоденальной зоны. Эрозивный гастродуоденит развивается преимущественно в молодом возрасте, в равной степени у женщин и мужчин. Изучением особенностей патогенеза и прогрессирования данной патологии занимается клиническая гастроэнтерология.
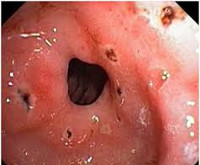
Эрозивный гастродуоденит
Причины
Эрозивный гастродуоденит может возникать на фоне агрессивного влияния различных негативных факторов — внешних и внутренних. Чаше всего к развитию данной патологии приводят следующие экзогенные факторы:
- инфицирование хеликобактер пилори;
- длительные стрессы;
- неправильное питание;
- заболевания ЖКТ.
- употребление грубой или острой пищи, горячих или слишком холодных напитков;
- прием медикаментов (нестероидных противовоспалительных средств, глюкокортикоидов);
- злоупотребление алкоголем.
Из эндогенных причин стоит выделить наследственные генетические нарушения, повышенную продукцию соляной кислоты, наличие рефлюкса содержимого двенадцатиперстной кишки в желудок, снижение защитных свойств желудочной слизи, кишечные инфекции, сопутствующую патологию печени и поджелудочной железы.
Патогенез
На фоне усиленного кислотообразования и обратного заброса из двенадцатиперстной кишки угнетается регенерация клеток в эпителиальном слое, в результате чего и образуются эрозивные дефекты. В прогрессировании эрозивного гастродуоденита существенную роль играют экзогенные факторы, среди которых наибольшее влияние оказывает инфекция хеликобактер пилори.
Основным морфологическим субстратом в данном случае являются эрозии (дефекты слизистой, не проникающие в подслизистый и мышечный слой), что отличает заболевание от обычного поверхностного гастрита. Патологический процесс может сопровождаться кровотечением из эрозивных дефектов, которое приводит к развитию анемии. При длительном течении эрозивный гастродуоденит может провоцировать формирование язвенной болезни желудка и двенадцатиперстной кишки.
Симптомы эрозивного гастродуоденита
Эрозивный гастродуоденит может быть как острым, так и хроническим. Острый вариант патологии возникает на фоне однократного приема недоброкачественных продуктов или различных токсинов. Хронический гастродуоденит формируется при нарушении равновесия между повреждающими и защитными факторами, влияющими на слизистую. Хроническая форма имеет затяжное рецидивирующее течение (в сравнении с обычным гастритом).
Эрозивный гастродуоденит плохо поддается лечению и долго не переходит в стадию ремиссии. Наиболее распространенным симптомом болезни является периодическая или постоянная боль в верхней половине живота. Боль возникает практически сразу после приема пищи или через несколько часов. Также при эрозивном гастродуодените может беспокоить изжога, отрыжка кислым или тошнота, которые возникают в основном после еды. Больные отмечают склонность к запорам и периодическое вздутие живота.
При обострении заболевания у пациентов с эрозивным гастродуоденитом появляется рвота слизью и кислым содержимым желудка, в рвотных массах могут определяться сгустки темной крови, нейтрализованной соляной кислотой. Возможно появление жидкого стула черного цвета. Аппетит при эрозивном гастродуодените может быть как нормальным, так и пониженным.
Выраженность тех или иных симптомов во многом обусловлена степенью поражения слизистой оболочки, локализацией эрозий, нарушением работы других органов и систем. При остром течении заболевания все симптомы возникают внезапно, поэтому пациенты обычно обращают на них внимание. Хронический эрозивный гастродуоденит может протекать без выраженной клинической симптоматики, и больные начинают беспокоиться только при обнаружении темного кала.
Осложнения
Эрозивный гастродуоденит может приводить к развитию заболеваний других органов ЖКТ, таких как панкреатит и холецистит. Кроме того, наличие эрозивного гастродуоденита ухудшает общее самочувствие, вызывая проявления астено-невротического синдрома — слабость, головную боль, патологию сна. На фоне частых кровотечений из эрозий развивается хроническая постгеморрагическая анемия. Она проявляется учащенным сердцебиением, повышенной утомляемостью и головокружениями.
Диагностика
Определяет спектр диагностических процедур и назначает лечение врач-гастроэнтеролог. Для выявления патологии используется комплекс инструментально-лабораторных методов:
- Эзофагогастродуоденоскопия. Помогает определить наличие воспалительных изменений слизистой в желудке или двенадцатиперстной кишке, размеры эрозий и их месторасположение. Врач-эндоскопист обнаруживает отек и покраснение слизистой, ее рыхлость и повышенную ранимость. Кроме того, зачастую наблюдается кровоточивость в месте формирования дефектов слизистого слоя. Критерием диагностики эрозивного гастродуоденита служит выявление мелких кровоизлияний и множественных эрозий, которые обычно покрыты серой пленкой. Как правило, размер дефектов эпителия находится в пределах 0,3-0,5 мм. Для уточнения характера морфологических изменений используется эндоскопическая биопсия.
- Выявление хеликобактерной инфекции. В связи с тем, что эрозивный гастродуоденит в большинстве случаев развивается на фоне инфицирования хеликобактер пилори, необходимо использовать специальные диагностические методы выявления данного микроорганизма. Helicobacter pylori можно обнаружить при морфологическом исследовании биоптатов слизистой желудка и двенадцатиперстной кишки с помощью микроскопии. Более точным методом является ПЦР-диагностика хеликобактер и дыхательный тест. Кроме того, часто выполняют поиск антител в крови и определение хеликобактер в кале методом ИФА.
- ОАК. Всем больным с подозрением на эрозивный гастродуоденит обязательно проводится общий анализ крови. При наличии частых и длительных кровотечений из эрозивных дефектов в нем можно обнаружить снижение уровня эритроцитов, гемоглобина и цветного показателя. Это свидетельствует об анемии вследствие хронической кровопотери.
Лечение эрозивного гастродуоденита
Диетотерапия
Необходимой составляющей эффективного лечения эрозивного гастродуоденита является соблюдение правильного режима питания. Это особенно важно в период обострения, когда должна назначаться щадящая диета. Она предусматривает полное исключение жареных, жирных и острых продуктов, газированной жидкости и бульонов с наваром. Также следует исключить из рациона слишком грубую, холодную или горячую пищу. Питание должно быть дробным и частым, не менее пяти раз в сутки.
Лекарственная терапия
Медикаментозная терапия в первую очередь предполагает эрадикацию инфекции хеликобактер пилори при ее обнаружении. Для этого используются схемы первой или второй линии. Первая линия — трехкомпонентная эрадикационная терапия, которая включает ингибитор протонной помпы (омепразол, рабепразол и др.), амоксициллин и кларитромицин. При ее неэффективности назначается терапия второй линии. Она предусматривает назначение антисекреторного препарата, тетрациклина, метронидазола и препаратов висмута.
Также необходимо применение препаратов для защиты слизистой, к которым относятся антациды и алгинаты. Важным компонентом лечения эрозивного гастродуоденита являются цитопротекторы: висмут и сукральфат. Эти средства образуют над эрозиями защитную пленку, которая препятствует агрессивному влиянию на них повышенной кислотности.
Рекомендуется назначение репарантов и антиоксидантной терапии, которая улучшает регенеративные процессы в слизистой оболочке. Для этой цели применяются витамины А, Е и С. Для уменьшения болевого синдрома используются спазмолитические препараты, такие как дротаверин и папаверин. Если причиной развития эрозивного гастродуоденита является психоэмоциональный стресс, больным показан прием седативных препаратов.
Прогноз и профилактика
Прогноз при данной патологии благоприятный, но без своевременного лечения она может приводить к формированию язвенной болезни. Для профилактики эрозивного гастродуоденита необходимо придерживаться щадящей диеты, из которой следует исключить острую, грубую и горячую пищу. Кроме того, рекомендуется избегать приема противовоспалительных средств, которые могут привести к появлению эрозий. При обнаружении хеликобактерной инфекции необходимо своевременно проводить эрадикационную терапию.
Источник
Эзофагит
Эзофагит — это поражение слизистой оболочки пищевода воспалительного характера. Проявлениями эзофагита могут служить жгучая боль за грудиной, нарушения глотания, изжога, повышенная саливация. Осложнением эзофагита могут явиться пептическая язва, стеноз, перфорация пищевода, болезнь Барретта. Диагностический минимум состоит из проведения эзофагоскопии, эндоскопической биопсии и рентгенографии пищевода. Лечение назначается с учетом этиологии эзофагита; включает диету, медикаментозную терапию, физиотерапию; при необходимости — хирургическое лечение сужения пищевода (бужирование, рассечение рубцовых стриктур и др.).
Общие сведения
Эзофагит — воспалительное заболевание стенки пищевода острого или хронического течения. При эзофагите воспалительный процесс развивается во внутренней, слизистой оболочке пищевода и при прогрессировании может поражать более глубокие слои. Среди заболеваний пищевода эзофагит является наиболее частым, в 30-40% случаев заболевание может протекать без выраженной симптоматики.
Эзофагиты могут быть следствием различного рода повреждений слизистой пищевода или развиться вследствие инфекционного поражения, гастрита, заброса желудочного сока (иногда с желчью) из желудка. Эзофагит вследствие рефлюкса (заброса) желудочного содержимого выделяется как отдельное заболевание — гастроэзофагеальная рефлюксная болезнь.
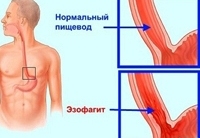
Эзофагит
Причины эзофагита
 Острый эзофагит развивается вследствие повреждающего фактора кратковременного действия:
Острый эзофагит развивается вследствие повреждающего фактора кратковременного действия:
- острые инфекционные процессы (грипп, грибковое поражение, дифтерия и др.);
- физическое повреждение (ожог, травмирование при введении зонда, повреждение инородными телами);
- химический ожог (повреждение едкими химическими веществами);
- аллергическая реакция на пищевые продукты (как правило, сочетается с другими признаками аллергии).
Наиболее тяжелыми бывают повреждения пищевода после ожогов. В патогенезе инфекционного эзофагита основным фактором развития воспаления считается снижение иммунных свойств организма.
Причины развития хронических эзофагитов также разнообразны:
- алиментарный эзофагит (употребление очень горячей, острой пищи, крепкого алкоголя);
- профессиональный эзофагит (работа, связанная с вдыханием паров едких химических веществ);
- застойный эзофагит (раздражение слизистой остатками скопившейся пищи при разного рода затруднениях эвакуационной функции пищевода);
- аллергический эзофагит (развивается в связи с пищевой аллергией);
- дисметаболический эзофагит (связан с нарушениями обмена — гиповитаминозами, недостаточностью микроэлементов и тканевой гипоксией, продолжительной интоксикацией организма и т. п.);
- идиопатический ульцерозный эзофагит (особая форма хронического воспаления пищевода неясной этиологии, морфологически подобная язвенным колитам и гранулематозу пищевода (неспецифический регионарный стенозирующий эзофагит).
В качестве отдельного заболевания выделяют пептический, или рефлюкс-эзофагит. Он развивается вследствие гастроэзофагеального рефлюкса (заброса желудочного содержимого в пищевод). Иногда сочетается с дуодено-гастральным рефлюксом. Рефлюкс из желудка в пищевод может возникать по следующим причинам: недостаточность кардии (нижнего пищеводного сфинктера); хиатальная грыжа (грыжа пищеводного отверстия диафрагмы); недостаточная длина пищевода.
Классификация
Эзофагит по течению может быть острым, подострым и хроническим. По характеру воспалительного процесса и его выраженности в гастроэнтерологии различают катаральный, отечный, эрозивный, псевдомембранозный, геморрагический, эксфолиативный, некротический и флегмонозный эзофагиты.
Катаральный и отечный эзофагит (наиболее часто встречающиеся формы) ограничиваются гиперемией слизистой и ее отеком. При остром инфекционном процессе, а также химических и тепловых ожогах пищевода возможно развитие эрозий слизистой оболочки (эрозивный эзофагит). При тяжелом течении инфекции нередко происходит развитие некротической формы. Геморрагический эзофагит сопровождается кровоизлияниями в стенку пищевода. При псевдомембранозной форме фиброзный экссудат не сращен с подслизистой тканью в отличие от эксфолиативного эзофагита. Флегмона пищевода, как правило, развивается при повреждении стенки пищевода инородным телом.
По локализации и распространенности воспалительного процесса различают дистальный, проксимальный и тотальный эзофагит. Классификация эзофагита по степени поражения имеет различия для острого и хронического течения заболевания. Острые эзофагиты и ожоги пищевода делят на три степени:
- поверхностное поражение без эрозивных и язвенных дефектов;
- поражение всей толщи слизистой с язвенными дефектами и некрозом;
- поражение распространяется на подслизистые слои, образуются глубокие дефекты с возможностью перфорации стенки пищевода, кровотечения. После залечивания возможно образование рубцовых стриктур.
Хронический эзофагит по выраженности поражения стенки делят на 4 степени согласно классификации Савари и Миллера (классификация эндоскопических признаков хронического эзофагита):
- гиперемия без эрозивных дефектов в дистальных отделах;
- разрозненные мелкие эрозивные дефекты слизистой;
- эрозии слизистой сливаются друг с другом;
- язвенное поражение слизистой, стеноз.
Симптомы острого эзофагита
Выраженность симптоматики при остром эзофагите имеет прямую зависимость от выраженности воспалительного процесса в слизистой пищевода. При катаральной форме эзофагит может протекать без клинических симптомов, только иногда проявляясь повышенной чувствительностью пищевода к горячей или холодной пище. Тяжелые формы эзофагита проявляются выраженным болевым симптомом (острая, сильная, жгучая боль за грудиной, отдающая в шею и спину), расстройством глотания (дисфагия) из за сильной боли, изжогой, повышенным слюноотделением.
В крайне тяжелых случаях — кровавая рвота вплоть до шокового состояния. Тяжело протекающий эзофагит спустя неделю может смениться периодом мнимого благополучия (резкое стухание симптомов, возможно даже употребление твердой пищи), но без адекватного лечения спустя несколько недель (до 3-х месяцев) заживления тяжелых дефектов пищеводной стенки может привести к образованию грубых рубцов и стеноза, что приведет к прогрессированию дисфагии и регургитации пищи.
Симптомы хронического эзофагита
При рефлюкс-эзофагите основным клиническим проявлением является изжога (жжение в области эпигастрия и за грудиной). Как правило, изжога усиливается после приема жирной, острой пищи, кофе, газированных напитков. Переедание также способствует развитию симптоматики. Другими вероятными симптомами могут быть: отрыжка (воздухом, кислым, горьким с примесью желчи); ночью может проявляться регургитация. Нередки присоединения расстройств дыхания, ларингоспазм, бронхиальная астма, частые пневмонии. Симптомы нарушения дыхания проявляются, как правило, ночью, в горизонтальном положении тела.
Хронический эзофагит может протекать с болями за грудиной в районе мечевидного отростка, иррадиирующими в спину и шею. Для хронического эзофагита характерна умеренная выраженность болевого симптома.
У детей первого года жизни недостаточность сфинктера пищевода можно диагностировать по многократным умеренным срыгиваниям сразу после кормления в горизонтальном положении. При упорных срыгиваниях могут развиться симптомы гипотрофии.
Осложнения
 Осложнениями эзофагитов могут стать следующие заболевания и состояния:
Осложнениями эзофагитов могут стать следующие заболевания и состояния:
- пептическая язва пищевода (часто развивается при болезни Баррета), характеризуется образованием глубокого дефекта стенки пищевода, может вести к грубому рубцеванию и укорочению пищевода;
- сужение (стеноз) просвета пищевода (ведет к нарушению прохождения пищи в желудок, снижению массы тела);
- прободение стенки пищевода (перфорация) — осложнение, опасное для жизни, требует срочного хирургического вмешательства;
- гнойные осложнения эзофагита — абсцесс, флегмона (как правило, являются следствием повреждения пищевода инородным телом);
- болезнь Барретта (при продолжительном рефлюкс-эзофагите без адекватного лечения развивается перерождение эпителия пищевода — метаплазия). Пищевод Баррета — предраковое состояние.
Диагностика
 Если острый эзофагит проявляется клинической симптоматикой, то диагностика этого заболевания, как правило, не составляет проблем — локализация болевого симптома весьма специфична и характерна. Опрос позволяет выявить вероятную причину развития эзофагита. Для подтверждения диагноза используется:
Если острый эзофагит проявляется клинической симптоматикой, то диагностика этого заболевания, как правило, не составляет проблем — локализация болевого симптома весьма специфична и характерна. Опрос позволяет выявить вероятную причину развития эзофагита. Для подтверждения диагноза используется:
- Эзофагоскопия. Показывает изменения в слизистой, их выраженность. Проведение эндоскопического обследования пищевода проводят не ранее чем на шестой день после проявления выраженной клинической картины. Показания для эндоскопического обследования выявляются индивидуально. При необходимости берут эндоскопическую биопсию слизистой и исследуют гистологически.
- Манометрия. Нарушения моторной функции пищевода выявляются с помощью эзофагоманометрии.
- Рентген. Рентгенография пищевода позволяет выявить изменения контуров пищевода, изъязвления, отек стенки и скопление слизи.
Лечение эзофагита
Острый эзофагит
Эзофагит вследствие химического ожога требует срочного промывания желудка для удаления химического агента. Для лечения легких форм острых эзофагитов больным рекомендовано воздерживаться от приемов пищи 1-2 дня, медикаментозное лечение заключается в приеме антацидов и препаратов группы фамотидина. После начала питания исключают продукты, способные повредить слизистую (алкоголь, кофе, горячая, острая, грубая пища) и пища, активизирующая выработку желудочного сока (шоколад, жирные продукты). Всем больным эзофагитом рекомендован отказ от курения.
При тяжелом протекании болезни — бережное питание вплоть до отказа от энтерального питания, обволакивающие и гелевые антацидные препараты. При выраженной интоксикации проводится инфузионная терапия с помощью дезинтоксикационных растворов. Для подавления инфекционного процесса показана антибиотикотерапия.
При язвенном эзофагите с выраженным болевым симптомом прописано обезболивание и противопоказано промывание желудка. При безуспешности массированного лечения антибиотиками очагов гнойного воспаления (флегмона, абсцесс) — хирургическая санация. Также показанием к хирургическому лечению эзофагита является развитие тяжелой стриктуры пищевода, не поддающейся дилатации.
Хронический эзофагит
В терапии хронического эзофагита основное значение играет устранение фактора его возникновения. Важнейшей составляющей лечения является строгое соблюдение диеты и режима питания и образа жизни. Рекомендации по диете в период острых клинический проявлений: употребление умеренного количества мягкой протертой пищи комнатной температуры. Исключение из рациона продуктов, оказывающих раздражающее действие на слизистую — острые, жирные, жареные, газированные, алкоголесодержащие продукты. Также исключают пищу, содержащую большое количество клетчатки.
Больным эзофагитом необходимо отказаться от курения и приема лекарственных препаратов, влияющих на тонус сфинктера пищевода (седативные препараты, транквилизаторы, теофиллин, простагландины и т. п.). Также следует отказаться от приемов пищи не менее чем за полтора-два часа до сна, не принимать горизонтальное положение после еды, не проводить много времени наклонясь. Спать рекомендуется на приподнятом изголовье. Терапия хронического эзофагита:
- препараты, снижающие кислотность желудочного сока (антациды — оптимальным выбором являются гелевые антациды с анестетиками, ингибиторы протоновой помпы, блокаторы Н2-гистаминовых рецепторов);
- препараты, усиливающие тонус кардии (нижнего сфинктера пищевода и ускоряющие продвижение пищевого комка из желудка в двенадцатиперстную кишку (блокаторы дофа-рецепторов и холиномиметики).
- при рефлюкс-эзофагите хороший результат дает амплипульстерапия;
- снижение болевого синдрома достигается сеансами электрофореза ганглиоблокаторов;
- грязелечение и бальнеотерапия.
При тяжелом течении рефлюкс-эзофагита со стриктурами, язвами и стенозом физиотерапия противопоказана. Операции при стенозе пищевода заключаются в эндоскопическом рассечении стриктур, расширении или бужировании пищевода. По показаниям проводится резекция и пластика пищевода.
Прогноз и профилактика
При отсутствии осложнений (стеноз, перфорации, кровотечение, воспаление средостения и т. п.) прогноз благоприятен. Важным фактором в перспективе излечения эзофагита является строгое соблюдение режима питания, образа жизни и рекомендаций по диете.
Профилактика эзофагитов подразумевает избегание причин его развития — ожогов горячей пищей, химическими веществами, повреждений инородными телами и т. п. Профилактика хронического эзофагита — регулярное диспансерное обследование у гастроэнтеролога и при необходимости — лечение. Больным хроническим эзофагитом в качестве профилактики обострений показано санаторно-курортное лечение.
Источник