Острый гастрит нозологические формы
Содержание статьи
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
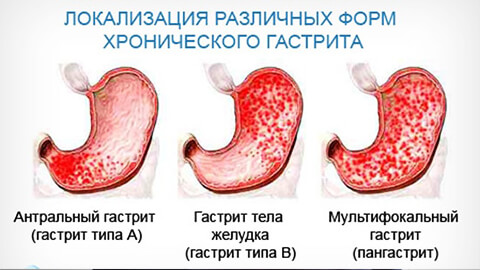
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
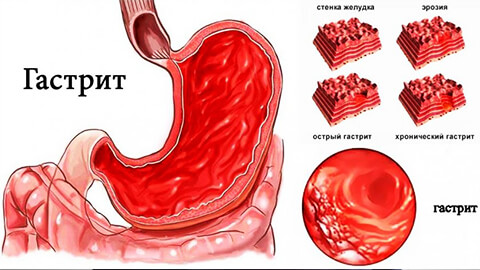
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник
Острый гастрит — описание, патогенез, симптомы, диагностика, лечение.
Описание Острого гастрита:
Острый гастрит — воспалительный процесс различной этиологии, поражающий преимущественно слизистую оболочку желудка. Острый гастрит встречается в любом возрасте и, как правило, можно проследить его связь с определенным этиологическим фактором. Особенностью данной нозологической формы является сочетание ранимости слизистой оболочки желудка и чрезвычайно большого количества факторов, приводящих к ее повреждению.
Патогенез Острого гастрита:
Патологическая анатомия острого гастрита характеризуется воспалительными изменениями слизистой оболочки желудка. Различают катаральный (простой), фибринозный, некротический (коррозивный) и гнойный (флегмонозный) гастрит.
Катаральный гастрит. Слизистая оболочка желудка утолщена, отечна, полнокровна, покрыта большим количеством вязкой слизи, на поверхности ее — мелкоточечные кровоизлияния и эрозии. При микроскопическом исследовании отмечаются дистрофия, некробиоз и слущивание покровного эпителия, образование эрозий. Иногда эрозии многочисленные, сливающиеся. В этих случаях говорят об эрозивном гастрите. На поверхности эпителия и в собственной пластинке слизистой оболочки — серозный или серозно-слизистый экссудат, диффузная лейкоцитарная инфильтрация преимущественно поверхностных отделов эпителия и выраженное полнокровие сосудов с кровоизлияниями. Глубокие слои слизистой оболочки, включая железы, обычно интактны.
Фибринозный гастрит характеризуется некротическими изменениями слизистой оболочки, пропитыванием зоны некроза фибринозно-гнойным экссудатом с формированием на поверхности слизистой оболочки пленки. Если некроз поверхностный, то пленка рыхло соединена с подлежащими тканями, легко снимается (крупозный гастрит). Иногда в желудке развивается глубокий некроз, фибрин проникает на всю его глубину, пленка прочно фиксирована к подлежащим тканям (дифтеритический гастрит). По удалении ее обнажаются многочисленные язвенные дефекты.
Некротический гастрит возникает при попадании в желудок химических веществ, при этом развиваются коагуляционный (отравление кислотами) и колликвационный (отравление солями) некроз. Разрушается не только слизистая оболочка (коррозивный гастрит), но и глубже расположенные слои стенки, образуя многочисленные эрозии, острые, чаще перфоративные язвы.
Гнойный гастрит. Основным условием развития этой формы гастрита являются нарушение целостности слизистой оболочки и переход воспаления на все слои стенки желудка (флегмона желудка). Гнойный гастрит нередко сочетается с язвой, распадающейся опухолью или травмами. Макроскопически стенка желудка резко утолщена за счет слизистой оболочки и подслизистого слоя. Складки слизистой оболочки грубые, покрыты фибринозными наложениями. Микроскопически отмечается диффузная лейкоцитарная инфильтрация не только слизистой оболочки, но и всех слоев, включая серозную оболочку. Вовлечение последней сопровождается перигастритом и перитонитом.
Воспаление при остром гастрите бывает во всех отделах желудка (диффузный гастрит), но может быть и локальным (очаговый гастрит). Среди очаговых форм выделяют фундальный, а игральный, пилороантральный, пи лоро дуоденальный.
Симптомы Острого гастрита:
Клиническая картина и течение острого гастрита зависят во многом от характера повреждающего агента, длительности его воздействия и реакции организма на него. Как правило, первые клинические симптомы появляются через 6-12 ч после воздействия патогенного фактора. На первый план выступают признаки желудочной диспепсии: потеря аппетита, ощущение неприятного вкуса во рту, тяжесть и боли в эпигастральной области обычно умеренной интенсивности, слюнотечение, тошнота, отрыжка воздухом и пищей, рвота содержимым желудка с примесью слизи и желчи; рвотные массы обильные, имеют неприятный запах. Иногда рвота повторяется, усиливается слабость, появляются головокружение и головная боль. При употреблении инфицированной пищи может быть кашицеобразный или жидкий стул несколько раз в день; отмечаются урчание и вздутие живота, может повыситься температура до субфебрильных и даже фебрильных цифр.
Проявления острого гастроэнтерита наиболее выражены при инфицировании пищи сальмонеллами и стафилококками. У таких больных понос повторяется многократно, слабость прогрессирует, нарастает обезвоживание, а температура достигает 39 °С и выше. Срочная госпитализация больных становится необходимой.
При осмотре больной бледен, кожа сухая, язык обложен серо-желтым налетом, ощущается неприятный запах изо рта, живот вздут, пальпация живота чувствительна, давление в эпигастральной области может усиливать тошноту. Количество мочи, особенно в тяжелых случаях, уменьшено, появляется альбуминурия, в осадке иногда обнаруживаются ураты. В анализе крови может отмечаться умеренный нейтрофильный лейкоцитоз.
В случае упорной рвоты и появления поноса повышается количество гемоглобина, эритроцитов, бикарбонатов плазмы, снижается содержание воды и хлоридов.
Главными симптомами острого флегмонозного гастрита являются высокая лихорадка, сопровождающаяся ознобом, рвота, сильные боли в эпигастральной области, состояние больного быстро ухудшается, пульс становится частым и малым, рвота повторяется, рвотные массы иногда содержат гной. Больной беспокоен; язык сухой, лицо осунувшееся, живот болезненный, мышцы в эпигастральной области напряжены, редко удается пальпировать болезненную опухоль в области желудка; в случае перфорации желудка определяются симптомы раздражения брюшины.
Исследование крови выявляет нейтрофильный лейкоцитоз со сдвигом формулы влево, в моче — альбуминурия и эритроцитурия.
При остром коррозивном гастрите прием концентрированных ядов сразу вызывает сильные жгучие боли в полости рта, глотке, пищеводе, желудке, затруднение глотания. Постоянная рвота не приносит облегчения, рвотные массы содержат слизь и кровь, иногда обрывки слизистой оболочки пищевода и желудка. При осмотре на губах, слизистой оболочке полости рта и зева — следы ожогов, гиперемия и отек слизистой оболочки рта и глотки. При попадании яда в гортань — отек гортани с явлениями ларинго-спазма. Из-за сильных болей развивается шок: снижается артериальное давление, пульс частый, малый, живот вздут, болезненный при пальпации. Иногда отмечается гемолиз в результате резорбции яда, окраска мочи меняется (гемоглобинурия).
Обсуждая вопросы о течении и прогнозе острого гастрита, следует сказать, что в течение нескольких дней острый экзогенный гастрит завершается выздоровлением. Свидетельством начинающегося обратного развития процесса служит появление аппетита и улучшение самочувствия.
Острый гастроэнтерит вследствие употребления инфицированной пищи может представлять большую опасность у ослабленных и пожилых больных или пациентов, имеющих другие серьезные заболевания.
Продолжительность и степень тяжести острого эндогенного гастрита определяются характером основного патологического процесса, который обусловил появление поражения слизистой оболочки.
Наиболее неблагоприятный прогноз отмечается у больных с острым коррозивным гастритом. В течение первых 2 — 3 сут не исключен смертельный исход в результате шока и перитонита после прободения желудка. По некоторым данным, летальность достигает 50 %. Исходом химических повреждений пищевода и желудка могут быть стриктуры пищевода, рубцовые деформации желудка, что заставляет прибегать к различным хирургическим вмешательствам (пластика пищевода, гастростома).
При остром флегмонозном гастрите прогноз также плохой — возможны перфорация желудка, развитие гнойного перитонита, плеврита, медиастинита, абсцессов брюшной полости и сепсиса.
Диагностика Острого гастрита:
Установление диагноза острого гастрита базируется в первую очередь на анамнестических данных: погрешности в диете (прием алкоголя, употребление недоброкачественной пищи), введение ядов с целью самоубийства.
Помогает в диагностике и эпидемиологический анамнез: острый бактериальный гастрит нередко поражает группу людей. В случае острого коррозивного гастрита при опросе пострадавшего или родственников, осмотре аптечки, бутыли или банки с ядовитым веществом, осмотре больного можно установить факт приема яда и уточнить характер и дозу химического вещества.
Некоторое значение имеют осмотр полости рта больного и определение запаха выдыхаемого яда. При отравлении соляной кислотой наблюдается некроз слизистой оболочки рта со струпом характерного белого цвета, при отравлении азотной кислотой — струп желтого цвета, серной кислотой — черного цвета. При отравлении щелочами — некроз слизистой оболочки полости рта с выраженным отеком и грязно-серо-коричневым налетом.
Определенную диагностическую ценность для установления характера острого гастрита имеют химическое и бактериологическое исследование рвотных масс и испражнений, изучение пищевых продуктов, вызвавших токсикоинфекцию, посуды из-под ядовитых веществ.
В необходимых случаях проводят рентгенологическое исследование пищеварительного тракта, органов грудной клетки, эндоскопические методы исследования.
Изучение желудочной секреции позволяет судить о степени нарушения основных функций желудка.
Следует отличать острый гастрит от других заболеваний, сопровождающихся рвотой. Наиболее важен дифференциальный диагноз с инфарктом миокарда (гастралгическая форма). Типичной врачебной ошибкой является диагноз «пищевого отравления» и назначение промываний желудка больному с острым инфарктом миокарда. Наличие в анамнезе у больного приступов стенокардии, гипертонической болезни, сильных болей за грудиной или в подложечной области, признаков коллапса, а главное изменений электрокардиограммы, которую следует непременно делать во всех сомнительных случаях, позволяет поставить правильный диагноз.
Острые воспалительные заболевания органов брюшной полости (аппендицит, холецистит, панкреатит) могут дебютировать рвотой, что не исключает острый гастрит. Клиническое течение, появление симптомов раздражения брюшины, изменение картины крови (нейтрофильный лейкоцитоз со сдвигом формулы влево), повышение активности амилазы и трипсина в сыворотке крови позволяют достаточно быстро уточнить диагноз.
Диагноз острого флегмонозного гастрита обычно ставят при лапаротомии или вскрытии. Предположить такой диагноз можно при сочетании таких симптомов, как высокая лихорадка, проявления перитонита верхних отделов живота, сильные боли в эпигастральной области, если отсутствуют клинико-инструментальные признаки язвенной болезни или острого панкреатита.
Лечение Острого гастрита:
Терапия острого гастрита зависит от состояния больного, формы и распространенности воспалительного процесса, В случае острого (катарального) гастрита достаточно удалить содержимое желудка, вызвав рвоту, предварительно дав больному выпить несколько стаканов теплой воды или раствора питьевой соды. В некоторых случаях приходится промывать желудок теплой водой, 0,5 % раствором питьевой соды или изотоническим раствором хлорида натрия, используя толстый зонд. Первые 1 — 2 дня рекомендуется голод; разрешается небольшими порциями пить крепкий чай (теплый или остывший), теплое щелочное питье (боржом или славяновская минеральная вода), настой шиповника. При тошноте целесообразно давать чай с лимоном. На 2 — 3-й день болезни можно добавить жидкую пищу (слизистые супы, нежирный куриный бульон, кефир, в случае переносимости — молоко с яичным белком). Затем включают в рацион жидкую манную, овсяную или протертую рисовую каши, кисели, фруктовые желе, мясное суфле, мясные и рыбные кнели, яйца всмятку, сухари из белой муки. Через 5-7 дней — стол № 1. Постельный или полупостельный режим в течение нескольких дней, лечебное питание, в случае необходимости — обволакивающие средства (соединения висмута 0,5-1 г 3 раза в день), при болях — препараты белладонны сравнительно быстро нормализуют состояние больного с острым «банальным» гастритом.
В свете последних данных о роли HP в этиологии острого гастрита можно применять коллоидный субцитрат висмута (денол) по 1 таблетке 3 раза до еды и по 1 таблетке на ночь в сочетании с оксациллином 0,5 X 4 раза в день в течение 10 — 14 дней. В более тяжелых случаях с продолжающейся рвотой, нарастающим обезвоживанием и явлениями хлорпении следует внутривенно капельно вливать 0,5 — 1 л 5 % раствора глюкозы с аскорбиновой кислотой и витаминами группы В, различные солевые растворы, подкожно 0,85 % раствор хлорида натрия (до 2 л). В случае коллапса вводят кардиотонические средства и вазоактивные препараты (кордиамин, кофеин, метазон, норадреналин).
Для лечения бактериальных острых гастритов и гастроэнтеритов применяют антибиотики (левомицетин, тетрациклин, неоми-цин, ампициллин, цефалексин) в соответствующих дозах.
Лечение гастрита, возникшего в результате действия химических веществ (в первую очередь концентрированных кислот и едких щелочей), заключается в устранении болей, возбуждения и явлений острой сосудистой недостаточности и удалении ядовитых веществ из желудка.
Токсические вещества как можно быстрее должны быть удалены из желудка. Если нет противопоказании, то в желудок вводят толстый зонд, желудочное содержимое удаляют и проводят промывание водой до тех пор, пока промывные воды не станут чистыми и не утратят запах химических веществ. Иногда больному через нос вводят тонкий желудочный зонд, смазанный вазелином, откачивают желудочное содержимое и промывают желудок. При промывании желудка можно применять теплое молоко с яичным белком и растительным маслом.
В случае поражения слизистой оболочки крепкими кислотами вводят жженую магнезию с молоком, гидроксид алюминия. При попадании едких щелочей рекомендуют вводить в желудок соки цитрусовых, лимонную или уксусную кислоты (2 — 4 г в растворе).
Против использования метода нейтрализации органических кислот щелочными растворами выступают специалисты в области неотложной терапии: недопустима, по их мнению, попытка нейтрализации кислот раствором бикарбоната натрия из-за опасности перфорации стенки желудка. В случае перфорации желудка необходимо оперативное вмешательство; операция показана также при развитии стриктур пищевода, рубцовых деформациях желудка.
Для прекращения болей применяют 1 — 2 мл 1 % Sol. morphim hydrochloridi; 2 % Sol. omnoponi; 2 % Sol. promedoh; 0,005 % раствора фентанила и 0,25 % раствора дроперидола, 2 мл 0,5 % раствора седуксена.
Оперативное вмешательство типа гастротомии с дренированием гнойного очага, резекции и даже гастрэктомии — единственный способ лечения острого флегмонозного гастрита. Операцию производят на фоне лечения антибиотиками, полиглюк ином, гемодезом, сердечно-сосудистыми средствами.
Источник