Особенности диетотерапии при гастрите типа б
Содержание статьи
Диета при гастрите типа A и B

В современном мире существует масса негативных факторов создающих благоприятную среду для возникновения гастрита.
Сюда мы можем отнести нерегулярное питание, еда всухомятку, фаст-фуд,слишком большие перерывы между приёмами пищи, крайне малое количество живой пищи в рационе. Люди стали значительно больше употреблять так называемую заводскую пищу – полуфабрикаты, консервы, пакетированные соки, колбасные изделия, майонезы и пр. Вся эта пища просто нашпигована всевозможными консервантами, усилителями вкуса, красителями и прочей дрянью, способной нарушить правильное функционирование нашего желудочно-кишечного тракта и не только. В нашем рационе крайне мало полноценных белковых продуктов, свежих овощей и фруктов. Большая часть людей имеют хроническое обезвоживание организма из-за крайне малого потребления обычной питьевой воды, что вызывает нарушения, приводящие к гастритам и язвам. Прибавим сюда ухудшение экологии, курение, алкоголь, стрессы и картина становится всё безрадостнее. Если ещё «вчера» гастритами болели люди среднего и пожилого возраста, то «сегодня» уже это заболевание распространилось и на детей школьного возраста.
Существует два типа гастритов
- Тип A – связан с пониженной секреторной функцией желудка. В данном типе желудочные железы вырабатывают крайне малое количество соляной кислоты и энзимов способствующих пищеварению.
- Тип B – связан с повышенной кислотностью желудочного сока. Этот тип гастрита диагностируют в 4 раза чаще типа A. Это ведёт к поражению слизистой желудка, её воспалению, истончению и атрофии.
В обоих случаях человека беспокоят тупые боли в животе, изжога, тяжесть в желудке, неприятная отрыжка. С утра натощак человек может ощущать горечь во рту и его может подташнивать, а при переедании может случиться диарея, запор или попросту может стошнить. Лучшим выходом для избавления от любого из типов гастрита станет, конечно же, определённая диета или же просто правильное питание, о котором мы сейчас и поговорим.
По теме: Атрофический гастрит — причины, симптомы, лечение.
Диета при гастрите
Прежде, чем начать употреблять правильные продукты, необходимо составить график приёма пищи. По возможности равномерно распределите по времени 6 приёмов пищи. Они не должны быть обильными. Еда должна приниматься небольшими порциями и вовремя. Необходимо полностью убрать из рациона чрезмерно горячую и холодную пищу. По возможности она должна быть тёплой, чтобы не раздражать слизистую желудка.

Диета при гастрите типа A
Рекомендуется в пищу
- Нежирное мясо, рыба и птица в вареном или запеченном виде.
- Всевозможные супы с рыбой, мясом, грибами, различными овощами и крупами.
- Овощи и фрукты в сыром, отварном и печенном виде: яблоки и груши мягких сортов, сладкие (не кислые) апельсины и другие цитрусовые, клубника, малина, виноград.
- Неострый сыр, обезжиренная ветчина, малосольная сельдь или предварительно вымоченная.
- Очень полезны кисели, компоты из свежих ягод и сухофруктов, отвар шиповника, некрепкий чай с лимоном и различные свежевыжатые соки из фруктов и ягод.
- Несвежий хлеб, сухарики без добавок и сухое печенье.
Не рекомендуется в пищу
- Жаренные, острые, пересоленные и жирные блюда.
- Всевозможные консервы из мяса и рыбы.
- Сдобные хлебобулочные изделия, свежий хлеб, жареные пирожки и прочие изделия из теста.
- Мороженое, сильно охлаждённые и газированные напитки.
- Алкоголь (в особенности пиво и шампанское).
Диета при гастрите типа B
Рекомендуется в пищу
- Коровье или козье молоко в чистом виде. Оно обладает свойством незначительно снижать кислотность желудочного сока и обволакивает поражённые участки в желудке и двенадцатиперстной кишке, что способствует более быстрому восстановлению слизистых.
- Молочные сливки и некислый творог.
- Сладкие и мягкие сорта яблок и груш, бананы.
- Макароны отварные, всевозможные каши (кроме пшенной).
- Овощи в варёном, тушеном или печёном виде.
- Нежирные виды рыбы, мяса и птицы.
Не рекомендуется в пищу
- Концентрированные жирные мясные или грибные бульоны.
- Жаренные, острые, пересоленные и жирные блюда.
- Копчёности.
- Соленья, квашеные овощи и маринады.
- Острые овощные закуски.
- Овощи в сыром виде.
- Сдоба, чёрный хлеб и свежий белый хлеб.
- Мороженое, сильно охлаждённые и газированные напитки.
- Алкоголь (в особенности пиво и шампанское).
И в том и в другом случае крайне полезно будет пить чистую не газированную воду в достаточном количестве (30 мл на 1 кг массы тела). Только благодаря этому вы можете в значительной степени поправить своё здоровье не только при гастрите, но и при язвенной болезни желудка или двенадцатиперстной кишки. Если вас помимо гастрита мучит изжога, рекомендуем к прочтению данный материал, рассказывающий о том, как с помощью обычной воды устранить этот крайне неприятный симптом – Замучила изжога? Пейте воду. Правильная диета при гастрите совместно с употреблением достаточного количества воды залог успешного и быстрого выздоровления даже без медикаментов.
Эта статья была полезна для вас? Поделитесь ей с другими!
О сайте | Пользовательское соглашение | Политика конфиденциальности | Контакты
Мы в социальных сетях: Facebook | ВКонтакте | Одноклассники | Twitter | Pinterest
Этот контент предназначен только для информационных и образовательных целей. Он не предназначен для предоставления медицинских консультаций или замены таких консультаций или лечения у личного врача. Всем читателям этого контента рекомендуется проконсультироваться со своими врачами или квалифицированными медицинскими работниками по конкретным вопросам здоровья. Издатель этого контента не несет ответственности за возможные последствия для здоровья любого человека или лиц, читающих или следящих за информацией в этом образовательном контенте. Все читатели этого контента, особенно те, кто принимает лекарства, отпускаемые по рецепту или без рецепта, перед началом любой программы питания, приемом пищевых добавок или изменением образа жизни должны проконсультироваться со своим врачом.
При использовании материалов нашего сайта, обратная ссылка на сайт обязательна. © MagicWorld.su, 2013-2021 | Все права защищены.
Источник
Гастрит типа б: основная причина хронического гастрита и история
Гастрит типа Б возникает в случае заражения человека бактерией гастрита Helicobacter pylori. Основная причина гастрита типа Б именно бактерия. Такой вид гастрита может передаваться от человека к человеку через поцелуи, предметы личной гигиены, посуду. Клиника гастрита Б редко выделяется особенным течением — чаще всего это умеренный гастрит с периодами обострения. Симптомы, характерные для гастрита типа Б — голодные боли, изжога, отрыжка, жжение в пищеводе, ощущение тяжести в желудке. На страницах журнала gastritinform.ru мы поговорим об особенностях протекания хронического гастрита типа B. Читайте следующую статью.
Гастрит типа B общие сведения
Гастрит типа В (антральный, экзогенный, вызванный Helicobacter pylori). Гастрит типа В — более распространенная форма хронического гастрита. У молодых больных поражается антральный отдел, а через 15-20 лет изменения распространяются на весь желудок. Распространенность хронического гастрита типа В увеличивается с возрастом, достигая 78% у лиц старше 50 лет и почти 100% у лиц старше 70 лет.
Гастрит типа В вызывается Helicobacter pylori, а характерные для него гистологические изменения исчезают после антибактериальной терапии. Хроническая инфекция, вызванная Helicobacter pylori, приводит к многоочаговому атрофическому гастриту и метаплазии желудочного эпителия.
 Гастрит типа В более распространенная форма хронического гастрита
Гастрит типа В более распространенная форма хронического гастрита
Более того, при лечении, направленном на подавление секреции соляной кислоты (например, Н2-блокаторами или ингибиторами Н+,К+-АТФазы ), чаще развивается атрофия слизистой, и поэтому возрастает риск рака желудка . Кроме того, эти препараты повышают активность гастрита, вызванного Helicobacter pylori, что также приводит к атрофии слизистой и предрасполагает к раку желудка.
Основная причина гастрита типа Б
Основной причиной гастрита типа Б в настоящее время считают инфицирование бактерией Helicobacter pylori (хеликобактер). Около 85% случаев гастрита возникают именно из-за этого. Заражаются бактерией Helicobacter pylori, как правило, дети и молодые люди. Через посуду, предметы гигиены, недостаточно продезинфицированный эндоскоп и даже при поцелуях – с пищей и слюной — микроб попадает в рот, а затем в желудок.
Бактерия вырабатывает различные вещества, которые позволяют ей выжить в кислой среде, и компоненты, повреждающие желудок. Пройдя через слой защитной слизи она прикрепляется к клеткам эпителия (внутренней поверхности) антрального (пограничного с 12-перстной кишкой) отдела желудка, и начинает размножаться, вызывая повреждение слизистой оболочки – гастрит.
Хронический гастрит типа Б
Гастрит типа B – одна из форм хронического гастрита, при котором чаще всего поражен антральный отдел. Практически в 70% случаях гастрита медики диагностируют именно гастрит типа В. Часто можно встретить другие название недуга – антральный бактериальный гастрит. Такое название происходит от места распространения заболевания и причины его появления.
Основная причина развития хронического гастрита типа В – Helicobacter pylori. В результате возникает хроническая инфекция, которая развивается в атрофический гастрит и провоцирует возникновение метаплазии желудочного эпителия. Гастрит типа В протекает почти без симптомов. Проявления гастрита В похожи на симптомы гастрита типа А, но все-таки присутствуют некоторых отличия. Зачастую симптомы появляются в голодном состоянии.
Проявляется хронический гастрит типа Б :
 Гастрит типа B одна из форм хронического гастрита при котором чаще всего поражен антральный отдел
Гастрит типа B одна из форм хронического гастрита при котором чаще всего поражен антральный отдел
- схваткообразными болями в верхней части живота;
- частой тошнотой, которая оканчивается рвотой;
- вздутием, запорами, диареей;
- желудочными кровотечениями (характерны именно для хронического гастрита);
- отрыжкой с кислым привкусом;
- ощущением тяжести живота;
- изжогой; комом в горле; жжением в пищеводе.
Признаки хронического гастрита типа В становятся ярко выраженными при несоблюдении диеты и употребления вредных продуктов питания. Обострение часто сопровождается сильными спазмами и болями. При таких симптомах, как кровь в рвотных массах или кале следует срочно посетить стационар. Данные симптомы характерны для хронического язвенного гастрита и гастродуоденита. Это может быть признаками прободения язвы и желудочного кровотечения. Состояния очень опасные для жизни и требуют незамедлительной госпитализации.
Для выявления причины хронического заболевания, человек сдает кровь, кал, проходит дыхательные тесты. Все это позволяет безошибочно поставить диагноз, понять какой у человека тип гастрит. От этого напрямую зависит лечение.
Клиника гастрита типа Б
Тип B (бактериальный) — антральный гастрит, связанный с обсеменением слизистой оболочки желудка бактериями Helicobacter pylori — составляет до 90 % всех случаев хронического гастрита. Хронический гастрит типа Б клинически проявляется как местными, так и общими расстройствами, которые, как правило, появляются в периоды обострений.
Местные расстройства характеризуются симптомами диспепсии. После еды возникает чувство тяжести, вздутия или распирания в желудке. Пациенты жалуются на частую отрыжку, тошноту, появление неприятного привкуса во рту. Эти симптомы свидетельствуют о синдроме нарушения эвакуации, повышенном внутрижелудочном давлении.
Общие расстройства могут проявляться следующими синдромами: слабостью, раздражительностью, нарушениями со стороны сердечно-сосудистой системы — кардиалгии, аритмии, артериальной неустойчивостью.
При антральном гастрите могут проявляться признаки, характерные для язвенной болезни желудка. После принятия пищи возникает отрыжка или изжога, которые являются следствием эзофагита. Может наблюдаться нарушение стула – чаще запоры.
Пациентов беспокоят голодные боли с локализацией в области эпигастрия (спустя 1,5-2 часа после принятия пищи или ночью), тошнота, сопровождаемая рвотой. Но, в отличие от язвенных болей, они носят менее интенсивный характер, не подвержены сезонным изменениям. Болевые ощущения часто пропадают при коррекции рациона питания или при соблюдении диеты.
При длительно текущем заболевании у пациентов наблюдаются симптомы авитаминоза, поскольку при появлении сбоев в процессах пищеварения организмом не усваиваются в нужном объёме те или иные полезные вещества. Фиксируются общие расстройства: раздражительность, слабость, аритмия, пониженное артериальное давление и др.
Хронический гастрит типа Б лечение
При лечении хронического гастрита любого типа необходимо строго придерживаться диеты и соблюдать режим питания.
 При лечении хронического гастрита любого типа необходимо строго придерживаться диеты и соблюдать режим питания
При лечении хронического гастрита любого типа необходимо строго придерживаться диеты и соблюдать режим питания
Необходимо исключить все внешние факторы, провоцирующие заболевание – это, прежде всего, вредные привычки (злоупотребление алкоголем и курение).
При повышенной кислотности проводится лечение антацидными препаратами (например, альмагель, гастал, ренни), направленное на нейтрализацию (связывание) соляной кислоты. При повышенной секреции желудочного сока назначают лекарственные средства, блокирующие Н2-гистаминовые рецепторы (например, Омез).
Для лечения антрального гастрита применяются препараты, обладающие обволакивающим действием на слизистую оболочку желудка. Препарат сукрафальт, обладая цитопротективным (защитным) действием, увеличивает производство желудочной слизи. Подобным воздействием обладает также де-нол и трибимол. Для снятия болезненных симптомов применяются спазмолитики, а для лечения нарушений в системе пищеварения — ферментные препараты.
Основной целью при лечении хронического гастрита этого типа является не только восстановление слизистой оболочки, но и применение комплекса лечебных методик, направленных на полное уничтожение бактерии НР в организме (эрадикация). С этой целью к медикаментозной терапии необходимо подключать антибактериальные препараты: антибиотики широкого спектра действия (например, амоксициллин).
При лечении народными методами, которое применяется в качестве дополнительного, поддерживающего средства, предпочтение следует отдавать настоям из трав, обладающих противовоспалительным, обволакивающим действием. Хорошо действует настой ромашки, который также снимает болезненные симптомы, уменьшает метеоризм. При пониженном аппетите помогает настой полыни, одуванчика (из корней растения).
 Диетотерапия является ведущей в комплексном лечении хронического гастрита
Диетотерапия является ведущей в комплексном лечении хронического гастрита
Диета при хроническом гастрите типа Б
Диетотерапия является ведущей в комплексном лечении хронического гастрита. При составлении диеты учитывают кислотность желудочного сока (гипо- или гиперацидный вариант гастрита). Наиболее строгая диета назначается в период обострения. По мере улучшения самочувствия больного диета постепенно расширяется.
Антральный гастрит в специализированной литературе называют гастритом типа В. Болезнь слизистого покрова желудка в этом случае было вызвано бактериями. Для начала обязательно вычеркнуть из меню все специи, продукты с консервантами, усилителями вкуса, ароматизаторами; маринады, соленья; острое; концентрированные бульоны; сырые овощи.
Соблюдая лечебное питание при гастрите типа Б, важно знать: температура употребляемой пищи не должна превышать 60 градусов по шкале Цельсия, а также не быть холоднее, чем 15 градусов. Оптимальной специалисты называют пищу в пределах 37 градусов. Относительно порций и суточного рациона, то на протяжении дня общий вес еды не должен превышать 3000 граммов.
При этом всю пищу разделить на такие порции:
- завтрак – 30 % от суточной калорийности;
- перекус – 15 %;
- обед – 40 %;
- ужин – 15 %.
В некоторых случаях больному приписывают диету с 6-8 разовым питанием, также придерживаясь правила расчета калорий. Ужинать не позднее, чем за 2 часа до сна.
Источники:
- https://gastritinform.ru/humbio.ru/humbio/har3/000dcc0b.htm
- https://gastrolekar.ru/gastrit/hronicheskij-tipa-a-b.html
- https://zhkt.ru/zheludok/gastrit/tipa-v.html
- https://products.propto.ru/article/dieta-pri-gastrite
Post Views:
2 905
Навигация по записям
Источник
Диета при хроническом гастрите — особенности правильного питания
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.

Что же способствует возникновению гастрита, может быть названо его причиной?
- Инфицированность хеликобактерной инфекцией (Helicobacter Pylori), в первую очередь. Эта хорошо изученная бактерия ассоциирована почти с 95% случаев язвы желудка и признана фактором риска рака желудка. При ее выявлении стоит серьезно отнестись к рекомендациям вашего врача, в том числе в отношении антибактериальной терапии.
- Длительный прием некоторых медикаментов. Аспирин и другие препараты из группы нестероидных противовоспалительных средств обладают выраженным раздражающим действием на слизистую желудка. Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
- Чрезмерное употребление алкоголя – прямой путь к гастриту. При исследовании людей, в течение года регулярно употреблявших алкоголь (независимо от крепости!) у 100% из них были признаки гастрита .
- Курение табака кроме заболеваний легких (что логично), также вызывает воспаление пищевода и желудка, является независимым фактором риска гастрита и рака желудка. Это происходит и за счет прямого воздействия смол на слизистую и общим действием аммиака и никотина.
- Все, что способствует повышенной выработке желудочного сока и повышению его кислотности или снижению защитных свойств слизистой желудка, тоже может быть причиной гастрита. Но здесь действие различных факторов очень индивидуально. Стрессовые ситуации, большие порции еды и, наоборот, длительные периоды голодания, даже бег на длинные дистанции, воспалительные заболевания других органов – у разных людей могут стать пусковым механизмом обострения гастрита.
- Несколько обособленно, тоже очень индивидуально, стоит такая причина, как аллергия или непереносимость отдельных продуктов. Употребление молочных продуктов, некоторых злаковых, цитрусовых или бобовых может спровоцировать симптомы гастрита. Но это не делает весь перечень продуктов «вредными» для всех.
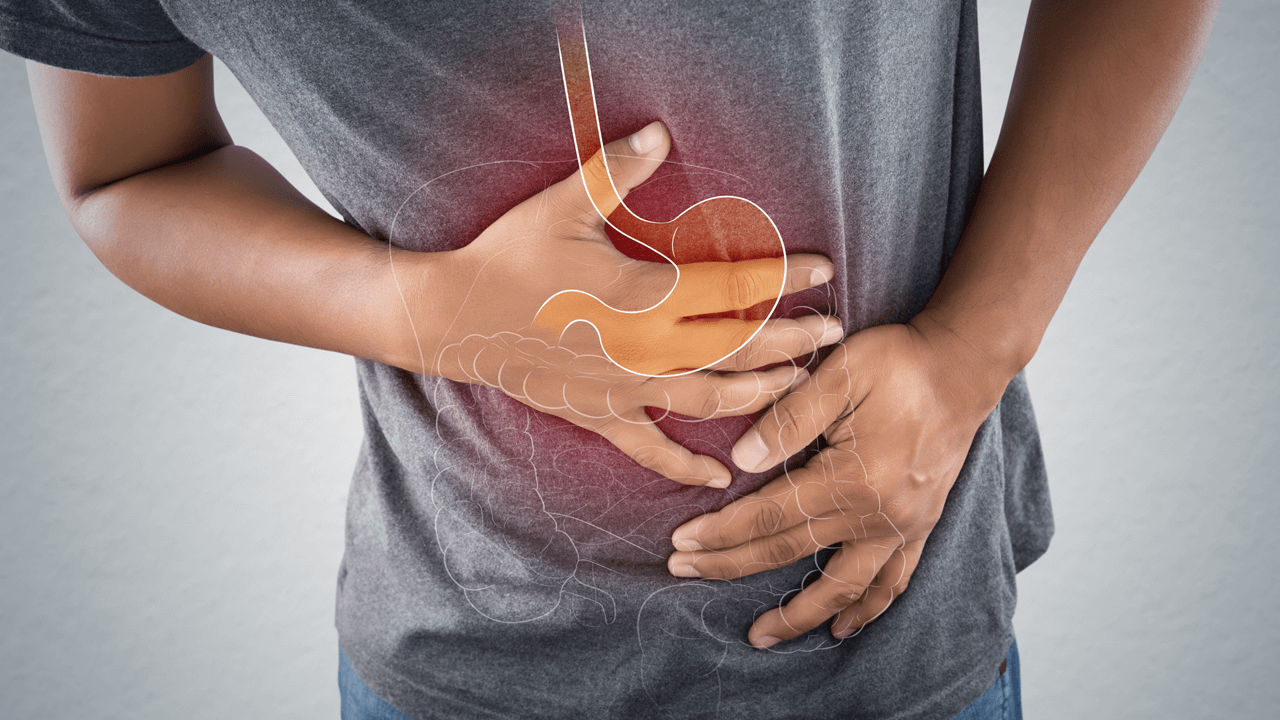
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
- Это тот случай, когда действительно оправдано питание частое и небольшими порциями. 4-5 приемов пищи в течение дня примерно одинакового объема, в период обострения – до 7-8 раз в день. Большие порции способствуют более длительному нахождению пищи в желудке и повышенной секреции желудочного сока.
- Способы приготовления пищи выбирать щадящие, не создающие аппетитную «корочку». Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
- Избегать чрезмерного употребления алкоголя (больше 1 порции на прием для женщин и 1-2 порций для мужчин). При обострении необходимо исключить алкоголь полностью, от 2-3 месяцев до полугода
- Хорошо пережевывать пищу. Можно не считать количество жевательных движений, как иногда рекомендуется (от 20 до 33), но обращать внимание на то, с какой скоростью вы едите, не заглатываете ли пищу практически целиком. Отношение к приему пищи, как к серьезному и приятному занятию — залог хорошего пищеварения и сохранения здоровой слизистой. Поэтому еще так важно есть с аппетитом, это способствует гармонизации процесса пищеварения. А болезнь — это всегда дисгармония, дисбаланс
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
- Источники полноценного белка: нежирные сорта мяса, птицы и рыбы, приготовленные щадящими способами, если и поджаренные, то без панировки, маргарина и избытка любого жира. Яйца лучше вареные всмятку или в виде омлета, не жареные.
- Хлеб предпочтительно не самый свежий, «только из печи», неостывший – такой хлеб вызывает секрецию соляной кислоты еще до того, как попадет в рот. Сдобные булочки, пончики, жареные в масле – тоже за рамками нашего выбора. Во время обострения ограничиваются также грубые сорта хлеба: ржаной, с отрубями. Предпочтение слегка подсушенному белому хлебу, так называемой «вчерашней выпечки», сухому несоленому печенью типа галет.
- Крупы, макароны, картофель и бобовые – практически любые. С ними важнее способ приготовления. Снова выбираем варку, тушение, запекание.
- Супы, приготовленные на некрепком мясном, рыбном или просто овощной отваре, с крупой, овощами, картофелем, Крепкие насыщенные костные бульоны (как и студни) содержат множество экстрактивных веществ, усиливающих секрецию соков как желудка, так и поджелудочной железы, поэтому их стоит ограничивать или исключить во время обострения.
- Молочные продукты выбирать только свежие, не очень кислые. Как ни странно, исследования показали, что цельное молоко, раньше считавшееся чуть ли не лекарством от гастрита, не самый лучший для него продукт. Выяснили, что молоко повышает кислотность желудочного сока. Поэтому выбирать лучше свежие кисломолочные продукты – натуральный йогурт, кефир, нежирную сметану, молодые несоленые сыры. Молочные продукты, богатые пробиотиками (полезными живыми микроорганизмами) в исследованиях показали свою пользу в лечении гастрита
- Овощи допустимы любые. Индивидуально могут быть ограничены или исключены совсем такие овощи, как репа, редька, редис. Иногда большое количество свежих помидоров, особенно со шкуркой может стать причиной обострения. Кабачки, тыква, морковь, свекла, капуста – разрешены. В период обострения их свежие варианты заменяются на приготовленные.
- Фрукты предпочтительно спелые, некислые сорта. Запеченные, в компоте, киселе, в виде фруктового желе фрукты переносятся обычно лучше. Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
- Напитки также могут быть очень разными: некрепкий чай, напиток из цикория, овощные соки, компоты или морсы из ягод, фруктов и сухофруктов, кисели. Стоит совсем отказаться от крепкого кофе, сладких газированных напитков. Минеральные воды могут быть элементом терапии при обострении и в стадии ремиссии. Но назначаются они почти как лекарства, с точным указанием вида воды, количества, времени приема, температуры. И без газа.
Особенности питания при остром гастрите и обострении хронического
Когда симптомы очень выраженные и требуется лечение гастрита, наряду с медикаментозной терапией (ее определяет врач!) назначается и диетотерапия или лечебное питание. Без этого компонента невозможно достичь ремиссии, улучшения самочувствия.

Помимо лекарств назначается и диетотерапия.
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:
Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
- Любые алкогольные напитки. Если обострений нет, через 6-8 месяцев могут быть включены 1-2 порции хорошего вина в неделю.
- Кофе тоже употреблять нежелательно (как и крепкие чаи и насыщенное какао), так как кофеин является сильным стимулятором желудочной секреции. Но в состоянии стойкой ремиссии 1 чашка кофе утром, с молоком допустима. Конечно, при отсутствии неприятных ощущений в ответ.
- Консервы, копчености, колбасные изделия, готовые соусы, сильно соленые продукты, маринады желательно максимально удалить из своего привычного меню. Если есть проблемы с желудком, вероятность негативного воздействия этих продуктов очень велика. К тому же, ни одна система питания не относит их к разряду здоровых. Было исследование, показавшее связь Helicobacter pylori cсолью. Оказалось, вредоносная бактерия очень любит солености и эрадикационная терапия (для устранения этой инфекции) более эффективна при разумном ограничении соли в рационе
- Газированные напитки, как сладкие, так и минеральные воды. Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
- Много разных мнений по поводу специй и горечей. Острый перец, имбирь, куркума, чеснок, лук и другие – богатейшие источники антиоксидантных веществ, которые защищают организм от всего, что можно представить – от УФ-излучения, воспаления до микробов и грибов. Есть даже данные о пользе чеснока и куркумы против хеликобактерной инфекции. При этом замечено, что горечи и пряности могут провоцировать желудочный дискомфорт. В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.

- «Грубая еда». Речь идет о продуктах, богатых клетчаткой. Действительно, у некоторых людей сырая капуста, свежие кислые яблоки, отруби, ржаной хлеб, жесткая листовая зелень вызывает неприятные ощущения, симптомы гастрита. Но это не повод исключать их из рациона совсем. Любому человеку рекомендуется сочетать сырые овощи и фрукты с приготовленными. При повышенной чувствительности доля термически обработанных продуктов может быть увеличена. Лечебный стол при гастрите (1а, 1б) предполагает полное исключение свежих продуктов этой группы. Важно найти собственный баланс между пользой овощей и их переносимостью. Так, яблоки сырые можно есть спелые и сладкие, а зеленые кислые – запекать, зеленые листья петрушки и укропа нарезать как можно мельче и добавлять в тарелку с горячим блюдом – они станут мягче, но сохранят витамины. А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
Источник