Неинфекционный колит что это
Содержание статьи
Неспецифический язвенный колит — симптомы и лечение
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
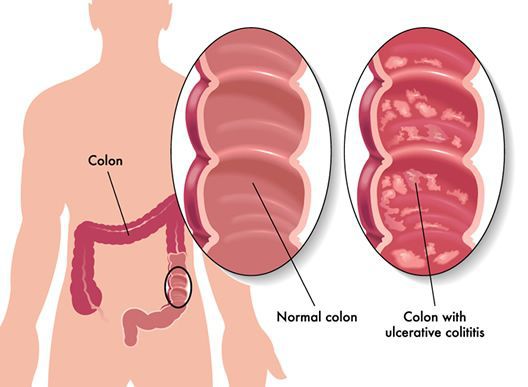
Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается.[2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
Первые признаки заболевания: кровь и слизь в стуле, диарея, боли в животе, повышение температуры тела.
Основными симптомами неспецифического язвенного колита кишечника являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
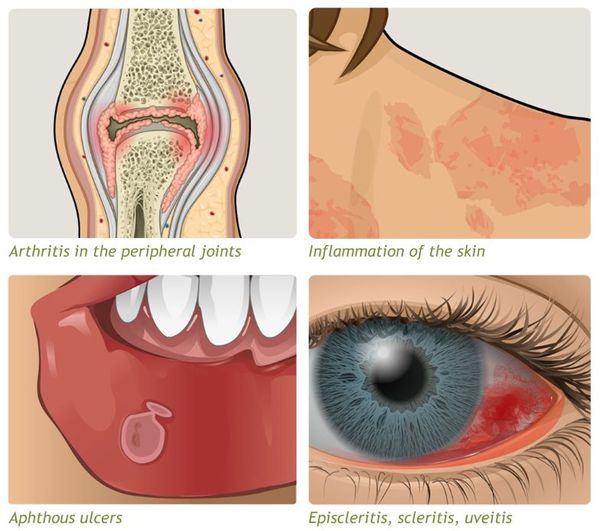
Заболевание хроническое — симптомы возникают только при обострении, при ремиссии их может не быть.
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).
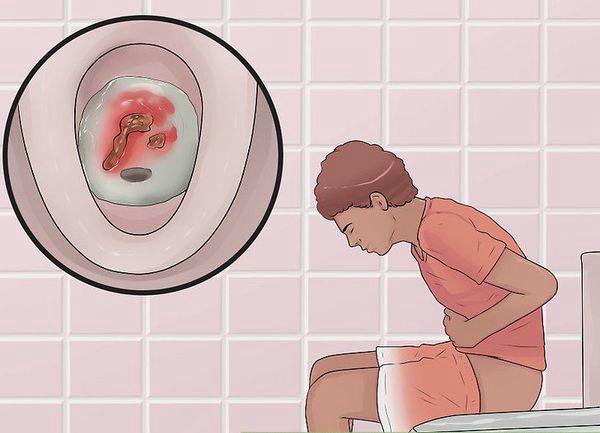
При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
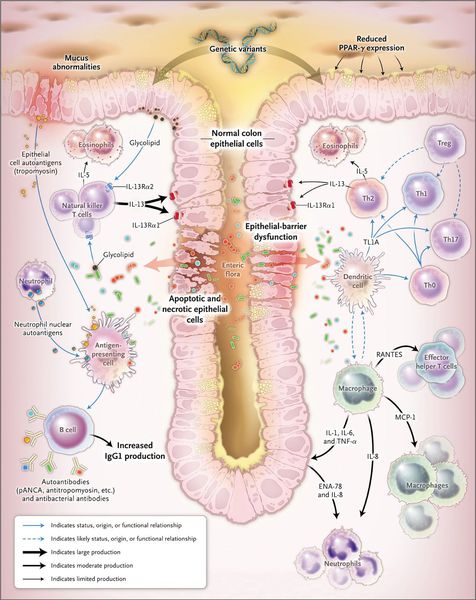
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
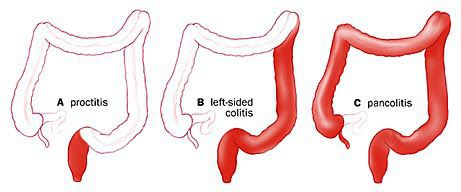
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
По степени тяжести течения:[3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хронический язвенный колит непрерывного течения (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хронический язвенный колит рецидивирующего течения (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
Язвенный колит — это хроническое заболевание, при котором бывают периоды, когда возникает обострение и периоды, когда симптомы затухают или не выявляются — стадия ремиссии. Язвенный колит может обостряться без явной причины, однако чаще это происходит под воздействием стресса, неправильного питания и приёме некоторых лекарств.
Местные осложнения
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
- колоректальный рак.
Системные осложнения
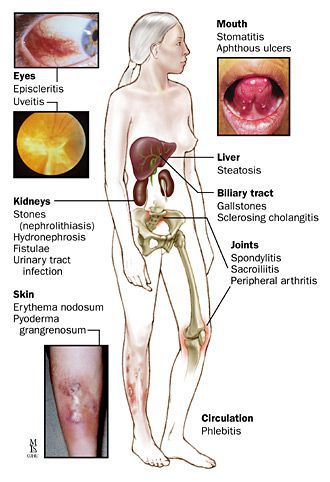
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
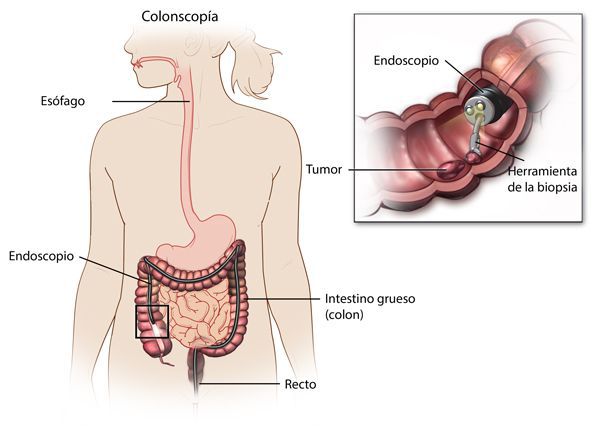
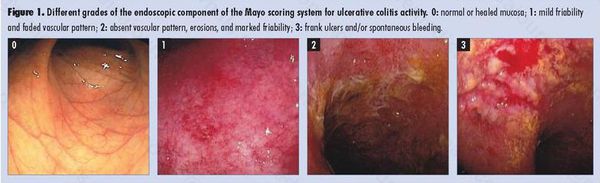
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
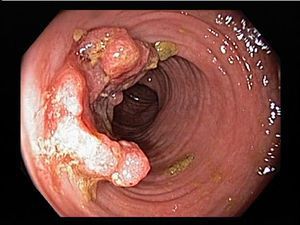
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
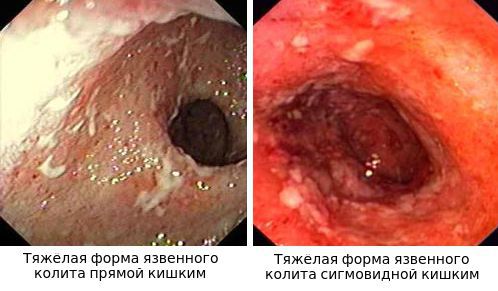
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
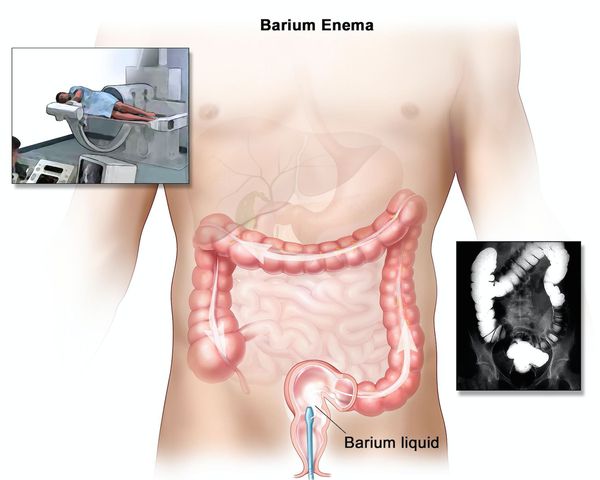
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
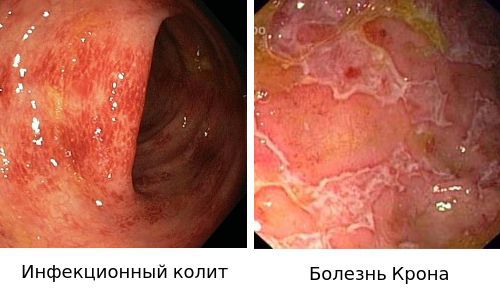
Дифференциальный диагноз:
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Диета
Назначаются диеты № 4, 4Б, 4В по Певзнеру. Цель диеты — уменьшить воспаление, бродильные и гнилостные процессы в кишечнике, нормализовать функции кишечника и других органов пищеварения. Блюда жидкие, полужидкие, протёртые, сваренные в воде или на пару. Исключены очень горячие и холодные блюда.
Разрешённые при язвенном колите продукты:
- сухари, супы слизистой консистенции, сваренные на обезжиренном мясном, рыбном бульоне или овощном отваре, с хорошо проваренными крупами, лапшой или вермишелью, допускается добавление фрикаделек;
- нежирное мясо и рыба;
- тщательно проваренные каши;
- фруктовые пюре;
- свежий протёртый творог;
- сахар в маленьких дозах;
- желе и кисели из черники, кизила, черемухи, айвы, груш;
- крепкий черный чай, можно с лимоном, отвар из шиповника, черной смородины, черники и черемухи;
- паровой омлет, яйца, сваренные вкрутую; сливочное масло.
Запрещенные при язвенном колите продукты:
- сдоба и кондитерские изделия;
- чёрный хлеб;
- мясные и рыбные жирные бульоны;
- колбасы, солёная и копчёная рыба, консервы;
- алкоголь;
- кофе;
- молоко;
- газированные сладкие напитки;
- свежие овощи и фрукты;
- перловая и пшеничная каши, бобовые.
Консервативная терапия
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки;
- артериальная гипертензия;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
Противорецидивное лечение
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопическое исследование с биопсией.
Хирургическое лечение
По статистике хирургическое лечение показано больным в 11-22 % случаев. Единственным способом радикального хирургического лечения язвенного колита является колпроктэктомия, то есть удаление всей толстой кишки. Основными показаниями к хирургическому лечению являются:
- отсутствие эффекта от консервативного лечения;
- развитие осложнений язвенного колита (кровотечение, перфорация, рак, токсическая дилатация толстого кишечника).
Послеоперационные осложнения
Возникают у ослабленных пациентов на фоне тяжёлого течения заболевания:
- эвентрация (выпадение кишечника через дефект в брюшной стенке );
- несостоятельность швов кишечных стом;
- серозный перитонит (воспаление брюшины);
- полисерозит;
- абсцессы брюшной полости;
- пневмония.
Особенности лечения в зависимости от формы и течения
Левосторонний колит или проктит низкой активности: свечи и пена салофальк.
Колит умеренной активности или распространённый: салофальк в таблетках, глюкокортикоиды.
Тяжёлое течение: салофальк в таблетках, глюкокортикоиды, инфузионная терапия, препараты железа, переливание плазмы и эритроцитарной массы, колпроктэктомия (удаление всей толстой кишки с формированием постоянной илеостомы — отверстия в брюшной полости, к которому прикрепляют калоприёмник).
Фульминантный колит: лечение такое же как и при тяжёлом течении.
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
Источник
Другие неинфекционные гастроэнтериты и колиты
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Неинфекционный гастроэнтерит и колит неуточненный (K52.9)
Общая информация
Краткое описание
Хронический энтерит — воспалительно-дистрофическое заболевание тонкой кишки. При этой патологии наряду с дистрофическими изменениями наступают дегенеративные изменения, и что особенно важно атрофические изменения.
Протокол: «Другие неинфекционные гастроэнтериты и колиты»
Коды МКБ 10: К 52
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»
Классификация
Классификация хронических заболеваний кишечника (по А.Р. Златкиной, А.В. Фролькису, 1999)
1. Первичные нарушения пищеварения и всасывания в кишечнике.
2. Воспалительные и дистрофические заболевания кишечника:
— хронический неспецифический энтерит;
— эозинофильный гастроэнтерит;
— радиационный энтерит;
— синдром экссудативной энтеропатии;
— туберкулез кишечника;
— Уиппла болезнь;
— хронический неспецифический язвенный колит;
— болезнь Крона;
— псевдомембранозный колит (энтероколит).
3. Заболевания кишечника при иммунодефицитных состояниях.
4. Послеоперационные заболевания кишечника.
5. Функциональные заболевания кишечника.
6. Дивертикулез толстой кишки.
7. Сосудистые заболевания кишечника.
8. Диффузный полипоз толстой и прямой кишки.
9. Опухоли кишечника.
10. Аномалии развития кишечника.
11. Аноректальные заболевания.
12. Редкие заболевания кишечника.
Классификация хронических неспецифических энтеритов (5)
По этиологии:
1. Инфекционные (постинфекционные).
2. Паразитарные.
3. Токсические.
4. Медикаментозные.
5. Алиментарные.
6. Вторичные.
По анатомо-морфологическим признакам
По локализации:
1. Хронический еюнит.
2. Хронический илеит.
3. Хронический тотальный энтерит.
По характеру морфологических изменений тонкой кишки:
1. Еюнит без атрофии.
2. Еюнит с умеренной парциальной ворсинчатой атрофией.
3. Еюнит с выраженной парциальной ворсинчатой атрофией.
4. Еюнит с субтотальной ворсинчатой атрофией.
По клиническому течению:
— легкое течение;
— средней тяжести;
— тяжелое течение;
— фаза обострения или ремиссии.
По характеру функциональных нарушений тонкой кишки:
— синдром недостаточности пищеварения (мальдигестия);
— синдром недостаточности кишечного всасывания (мальабсорбция);
— синдром экссудативной энтеропатии;
— синдром многофункциональной недостаточности (энтеральная недостаточность).
По степени вовлечения толстой кишки:
1. Без сопутствующего колита.
2. С сопутствующим колитом (учитывается распространенность поражения толстой кишки, характер морфологических изменений толстой кишки).
3. Аллергический гастроэнтерит (эозинофильный гастроэнтерит) — хроническое заболевание, характеризующееся инфильтрацией преимущественно эозинофилами собственной пластинки слизистой оболочки антрального отдела желудка, эпителия, ямочных желез с формированием эозинофильных абсцессов; характерно поражение тонкой и толстой кишок, пищевода; часто сопутствует аллергическим заболеваниям, а также реакциям на пищевые продукты.
Диагностика
Диагностические критерии
Жалобы и анамнез: хроническая диарея, боль в животе, тошнота, рвота, жидкий стул, содержащий непереваренную пищу, иногда кровь, похудание, тенезмы, схваткообразные боли в животе (не исчезают после дефекации), урчание в животе, при колите — запоры, стул в виде «овечьего» кала.
При аллергическом гастроэнтерите и колите в анамнезе — положительный аллергологический анамнез, связь возникновения гастроинтестинальных симптомов с приемом определенных пищевых продуктов (коровье молоко, зерновые, овощи, фрукты, орехи, грибы и т.д.), исчезновение симптомов после прекращения приема аллергенных продуктов.
Физикальное обследование: из-за нарушения всасывания, развития бродильных и гнилостных процессов развиваются симптомы астенизации, полигиповитаминозов, интоксикации: быстрая утомляемость, слабость, снижение аппетита, головная боль, нарушение сна, раздражительность, сухость кожи, ломкость волос, ногтей, анемия, явления глоссита, сглаженность сосочков языка (реже их атрофия), опечатки зубов на боковых поверхностях, явления остеопороза, может быть увеличение печени.
Определяется болезненность живота слева выше пупка, и гиперестезия, шум плеска и урчание в области слепой кишки (симптом Образцова), пальпация слепой кишки сопровождается урчанием и отхождением большого количества газов.
Лабораторные исследования: в общем анализе крови — анемия, эозинофилия до 30-80%, в биохимическом анализе крови — гипопротеинемия, в кале — скрытая кровь, слизь, неизмененные мышечные волокна, нейтральный жир и жирные кислоты в большом количестве, кристаллы Шарко-Лейдена. При аллергическом гастроэнтерите и колите необходимо проведение элиминационно-провокационных проб, определение общего и специфических Ig E к пищевым аллергенам в сыворотке крови.
Инструментальные исследования
Рентгеноскопия с барием — изменение рельефа слизистой оболочки тонкой и толстой кишок — грубый или нежный, сглаженный рельеф, нарушение моторно-эвакуатоной функции.
Ректроманоскопия, колонофиброскопия — картина катарального, реже катарально-эрозивного колита.
Гистология (при согласии с родителями): признаки воспалительной реакции — инфильтрация клеток и скопление эозинофилов в криптах.
Показания для консультации специалистов:
1. ЛОР.
2. Стоматолог.
3. Аллерголог.
4. Врач ЛФК.
5. Врач физиотерапевт.
Перечень основных и дополнительных диагностических мероприятий
Необходимый объем исследования перед плановой госпитализацией:
— общий анализ крови;
— общий анализ мочи;
— фиброгастродуоденоскопия с биопсией;
— анализ кала на яйце глист;
— копрограмма;
— кал на скрытую кровь;
— консультация гатсроэнтеролога, аллерголога (по показаниям).
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Исследование кала на скрытую кровь.
3. Копрограмма.
4. Анализ кала на простейшие, клостридии, грибы.
5. Эзофагогастродуоденоскопия.
6. Ректоскопия.
7. Гистологическое исследование биоптата.
8. Определение общего белка.
9. Определение белковых фракций.
10. ЛОР.
11. Стоматолог.
12. Аллерголог.
13. Врач ЛФК.
14. Врач физиотерапевт.
Дополнительные диагностические исследования:
1. Определение билирубина.
2. Определение холестерина.
3. Определение глюкозы.
4. Определение АЛТ, АСТ.
5. Определение С-реактивного белка.
6. Рентгеноскопия желудка.
7. УЗИ органов брюшной полости.
8. Определение железа.
9. Колоноскопия.
Дифференциальный диагноз
Заболевания | Клинические критерии | Лабораторные показатели |
Хронический гастродуоденит | Локализация боли в эпигастрии, боли в области пупка и пилородуоденальной зоне; выраженные диспептические проявления (тошнота, отрыжка, изжога, реже — рвота); сочетание ранних и поздних болей | Эндоскопические изменения на слизистой оболочке желудка и ДК (отек, гиперемия, кровоизлияния, эрозии, атрофия, гипертрофия складок и т.д.) Наличие H. pylori — цитологическое исследование, ИФА и др. |
Хронический панкреатит | Локализация боли слева выше пупка с иррадиацией влево, может быть опоясывающая боль | Повышение амилазы в моче и крови, активность трипсина в кале, стеаторея, креаторея. По УЗИ — увеличение размеров железы и изменение ее эхологической плотности |
Хронический холецистит | Боли в правом подреберье, болезненность при пальпации в области проекции желчного пузыря, субфебрилитет или периодические подъемы температуры до фебрильных цифр, интоксикация | В крови — лейкоцитоз, нейтрофилез, ускоренное СОЭ. При УЗИ — утолщение стенки желчного пузыря, хлопья слизи в нем, застой желчи, периваскулярная реакция |
Язвенная болезнь | Боли «преимущественно» поздние, через 2-3 часа после еды. Возникают остро, внезапно, болезненность при пальпации резко выражена, определяется напряжение брюшных мышц, зоны кожной гиперестезии, положительный симптом Менделя | При эндоскопии — глубокий дефект слизистой оболочки окруженный гиперемированным валом, могут быть множественные язвы |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Тактика лечения
Цели лечения:
— сбалансированное рациональное питание;
— противовоспалительная терапия;
— селективная деконтаминация условно патогенной, патогенной флоры (по показаниям);
— коррекция дисбиоценоза;
— устранение болевого синдрома;
— нормализация моторной функции кишечника;
— заместительная терапия.
Немедикаментозное лечение
Ведущую роль в лечении заболевания имеет питание. Пища должна быть свежеприготовленной, механически и химически щадящей с повышенным количеством белков, ограничением углеводов и исключением продуктов богатых клетчаткой, пряностей, острых, соленых, копченых, жареных блюд, цельного молока (диета № 4), через 3-5 дней диету постепенно расширяют (стол 4 Б, затем 4 В) и назначают ее на 4-6 недель. В дальнейшем переходят на общий стол, но щадящий принцип диеты сохраняется длительно, с исключением индивидуально непереносимых продуктов.
Медикаментозное лечение
1. Проводят короткими курсами антибактериальную терапию (салазопиридазин, бисептол, производные 8-оксихинолина — интестопан, производные налидоксовой кислоты — неграм, невиграмон, метронидазол).
2. Антисекреторные препараты (Н2-антигистаминные средства: ранитидин до 150 мг/сут. или фамотидин до 40 мг/сутки. Ингибиторы протоновой помпы: омепразол 20-40 мг/сут. или лансопразол до 30 мг /сут. или пантопрозол до 40 мг/сут., рабепразол до 40 мг /сут.) — 10-15 дней.
3. Спазмолитики (при гипермоторной дискинезии): но-шпа до 120 мг/сут., бускопан до 600 мг/сут.
4. Прокинетики при гипомоторной дискинезии желудка и рефлюксе (метаклопрамид или домперидон 30-40 мг /сут. 10-15 дн.).
5. При упорной диарее — лоперамид 2 таб./нед.
6. Инфузионная терапия (изотоничексий раствор хлорида натрия, 5-10% р-р декстрозы, до 1 л в сутки).
7. Пребиотики: хилак-форте 20 кап. х 3 раза в день.
8. Эубиотики: линекс 1 к х 3 р. в день, до 1 мес., бифидумбактерин 3-5 доз х 3 раза в день, до 1 мес., протейный или стафилококковый бактериофаг, пиобактериофаг, интестибактериофаг 3-5 доз 3 раза в день.
9. Дезинтоксикационная терапия: эссенциальные фосфолипиды 10 мл в/в до 10 дней затем в виде капсул.
10. Витамины: аевит 1 к х 3 раза в день, тиаминобромид 5% 1 мл 10 дней, пиридоксина гидрохлорид 5% 1 мл 10 дней.
11. Ферментные препараты: креон 10 000, 25 000 по 1 капс. х 3 раза в день, мезим форте 0,25 по 1 таб. х 3 раза в день.
Аллергический гастроэнтерит и колит:
1. Промывание желудка (в случае последнего приема пищи не более 3-5 часов). Голод 1- 2 суток, затем гипоаллергенная диета.
2. Адсорбенты: полифепан до 2 ст. л 3-4 раза в сутки или смектит до 4 г, 4 раза в сутки — 10-15 дней, активированный уголь*.
3. Н1 гистаминоблокаторы: клемастин до 2 мг/сутки или астемизол до 10 мг /сутки или лоратидин до 10 мг/сутки, фексофенадин 120 мг/сутки или цетиризин 10 мг/сутки или эбастин 10-20 мг /сут. При системных проявлениях аллергической реакции — преднизолон 60-120 мг в/в.
4. Антисекреторные препараты (Н2-антигистаминные средства: ранитидин до 150 мг/сут. или фамотидин до 40 мг/сутки. Ингибиторы протоновой помпы: омепразол 20-40 мг/сут. или лансопразол до 30 мг /сут. или пантопрозол до 40 мг/сут., рабепразол до 40 мг/сут.) — 10-15 дней.
5. Спазмолитики (при гипермоторной дискинезии) но-шпа до 120 мг /сут., бускопан до 600 мг/сут.
6. Прокинетики при гипомоторной дискинезии желудка и рефлюксе (метаклопрамид или домперидон 30-40 мг/сут., 10-15 дней).
7. При упорной диарее — лоперамид 2 таб./нед.
8. Инфузионная терапия (изотоничексий раствор хлорида натрия, 5-10 % р-р декстрозы, до 1 л в сутки).
9. Пребиотики: хилак форте 20 кап. х 3 раза в день.
10. Эубиотики: линекс 1 к. х 3 раза в день до 1 мес., бифидумбактерин 3-5 доз х 3 раза в день до 1 мес., протейный или стафилококковый бактериофаг, пиобактериофаг, интестибактериофаг 3-5 доз 3 раза в день.
11. Дезинтоксикационная терапия: эссенциальные фосфолипиды 10 мл в/в до 10 дней затем в виде капсул.
12. Ферментные препараты: креон 10 000, 25 000 по 1 капс. х 3 раза в день, мезим форте 0,25 по 1 таб. х 3 раза в день.
Профилактические мероприятия:
— предупреждение обострений;
— предупреждение кровотечений;
— предупреждение инфекционных осложнений;
— предупреждение дефицитных состояний (анемии, рахита, остеопороза, гиповитаминозов).
Дальнейшее ведение
После выписки из стационара рекомендуется наблюдение в поликлинике в течение первого года 1 раз в 3 мес., затем 1 раз в 6 мес. Должен соблюдаться режим питания. Через 6 мес. целесообразно провести в стационаре (при невозможности — в условиях поликлиники) 3-4 недельные курсы противорецидивного лечения. Назначают дополнительный 1 день в неделю, свободный от занятий в школе, обязательный ежедневный дневной сон. Снятие с диспансерного учета возможно при условии стойкой ремиссии продолжительность не менее 2 лет.
Перечень основных медикаментов:
1. Дротоверин, 40 мг амп.
2. Преднизолон, 25 мг амп.
3. Домперидон, 10 мг табл.
4. Смектит 3,0 пак., порошок для суспензий внутрь
5. Эссенциале, амп.
6. Омепразол, 20 мг табл.
7. Клемастин, 1 мг табл.
8. Гиосуина бутилбромид, 10 мг драже
9. Фамотидин, 40 мг табл.
10. Панаверия бромид, 50 мг табл.
11. Пантепразол, 20 мг табл.
12. Хилак форте, капли, флакон 100 мл
13. Токоферола ацетат в капс. 0,2 г
14. Лоратидин 10 мг табл.
15. Цетиризин 10 мг табл., капли
16. Ранитидин 300 мг табл.
17. Рабепразол 10 мг, 20 мг табл.
18. Свечи с метилурацилом 0,5
19. Свечи «Кызыл май»
20. Бифидумбактерин, 5 доз
21. Линекс, капс.
Перечень дополнительных медикаментов: растворы для парентерального введения.
Индикаторы эффективности лечения: нормализация стула, купирование болевого, диспепсического синдрома, системных проявлений.
Госпитализация
Показания к госпитализации (плановое):
1. Отсутствие эффекта от амбулаторной терапии.
2. Осложнения: анемия, синдром мальабсорбции, мальдигестии.
3. Тяжелое течение.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- American Gastroenterological Association medical position statement: guidelines for the evaluation of food allergy.2000. https://www.medafarm.ru/php/content.php?group=5&id=3496 Пищевая аллергия. Клинические рекомендации для практикующих врачей. М.2002. Побочная реакция на пищу. Аллергическая ли это реакция? Wesley Burks, MD It’s an adverse food reaction—but is it allergy? Wesley Burks. It’s an adverse f
- American Gastroenterological Association medical position statement: guidelines for the evaluation of food allergy.2000. https://www.medafarm.ru/php/content.php?group=5&id=3496 Пищевая аллергия. Клинические рекомендации для практикующих врачей. М.2002. Побочная реакция на пищу. Аллергическая ли это реакция? Wesley Burks, MD It’s an adverse food reaction—but is it allergy? Wesley Burks. It’s an adverse f