Можно ли редьку с гастритом
Содержание статьи
gastritinform.ru
Одним из самых полезных овощей, доступных всем, является редька. Редька при гастрите — далеко не последнее народное средство, которое можно использовать для улучшения самочувствия при наличии данного заболевания. Употребление редьки при гастрите будет целесообразно только при сниженной кислотность желудочного сока, при гиперацидной форме заболевания продут рекомендуется употреблять с осторожностью, так как повышенная выработка кислоты не способствует улучшению общего состояния. Редька при гастрите с пониженной кислотностью может заменить некоторые лекарственные препараты, главное, правильно ее употреблять.
Редька описание лечебные свойства
Родина редьки — побережье Средиземного моря. Культивируют две ее разновидности — типичная (черная) редька с мясистыми корнеплодами острого вкуса (двухлетнее растение) и однолетний редис с менее острыми на вкус корнеплодами.
В редьке обнаружены эфирные масла, гликозиды, сильное бактерицидное соединение — лизоцим (обладает мощным антимикробным действием, содержится во всех частях редьки) и другие бактерицидные вещества, до 5-6% сахаров, витамины С (10-70 мг%), В1. В2, В6, РР, пантотеновая кислота, довольно много калия (300-1200 мг%), кальций, магний, сера, много клетчатки (1, 8% по содержанию ее она лидирует среди овощей), холин, пуриновые основания, минеральные соли.
В народной медицине редька, как действенное мочегонное средство, широко употребляется при камнях в почках и подагре. Считается также, что она подавляет рост злокачественных опухолей. Редька используется и наружно. Благодаря ее сильному противомикробному действию, она помогает заживлению гнойных язв и ран.
 Главная польза редьки состоит в том что в ней содержится невероятное количество необходимых для человека элементов
Главная польза редьки состоит в том что в ней содержится невероятное количество необходимых для человека элементов
Тертая редька применяется и как местно-раздражающее средство: ее прикладывают в зоне болезненности при ревматических болях в суставах, подагре, невритах, радикулитах и миозитах (воспалениях мышц). Растертые семена редьки, смешанные с небольшим количеством воды обладают весьма сильными противомикробными и противогрибковыми свойствами. Припарки из них прикладывают к плохозаживающим язвам, гнойным ранам, экземам.
Лечебные свойства редьки для желудочно-кишечного тракта
Редька — пищевое растение, широко используется в салатах и гарнирах. Она возбуждает аппетит, оказывает антисептическое, желчегонное и мочегонное действие, уменьшает почечные боли, растворяет почечные камни и песок, усиливает функцию поджелудочной железы, ее эфирное масло раздражает желудок, стимулируя выделение желудочного сока, активизирует кровообращение в стенках желудка и кишечника, улучшает трофику (питание) тканей желудочно-кишечного тракта. Все это оказывает весьма благотворное влияние на деятельность пищеварения (что особенно необходимо при атонии кишечника, гипацидных гастритах и холециститах).
Клетчатка редьки усиливает перистальтику кишечника, ускоряет продвижение по нему пищи, связывает и выводит из организма токсические продукты обмена, избытки холестерина, соли тяжелых металлов, что благотворно сказывается на состоянии организма человека, предупреждает развитие атеросклероза, запоров и других заболеваний. Противопоказана редька при подагре, язвенной болезни желудка и двенадцатиперстной кишки, а также при гастрите с повышенной кислотностью желудочного сока.
Можно ли редьку при гастрите
Польза редьки для желудка заключается в улучшении аппетита, так как снижение аппетита при гастрите — распространенная проблема. Наличие серных соединений нормализует пищеварение. Овощ стимулирует секрецию желудка, улучшает перистальтику прямой кишки, избавляет от запоров, купирует процесс брожения.
При гастрите с пониженной кислотностью польза овоща заключается в значительном улучшении общего состояния. Если патология протекает на фоне высокой секреции, пользы от корнеплода не будет, наоборот, он увеличит количество выделяемого желудочного сока, симптоматика усилится.
Чтобы не навредить желудку и кишечнику, редьку следует использовать не отдельно, а в салатах, супах, с продуктами, способными погасить жгучее действие корнеплода. При наличии язвенной болезни лучше полностью отказаться от данного овоща в своем рационе, вне зависимости от способа приготовления.
Можно ли редьку дайкон при гастрите
Редька дайкон – это природный источник здоровья. Если систематически употреблять ее в пищу, то можно хорошо очистить организм и улучшить здоровье, укрепить защитные силы, получить заряд бодрости и энергии. Главное правило употребления в пищу дайкона – это умеренность. Вводить овощ в рацион следует постепенно, начиная с его включения в состав овощных салатов, закусок и гарниров.
 Черная редька хотя и является весьма полезным продуктом во многом негативно влияет на желудок и кишечник
Черная редька хотя и является весьма полезным продуктом во многом негативно влияет на желудок и кишечник
При нарушениях в деятельности желудочно-кишечного тракта, необходимо спросить врача, какую пользу и вред для организма имеет редис дайкон. При любых патологиях в период острой стадии использовать овощ не рекомендуется. Если вы не уверены в том, как поведёт себя ваш желудок при лечении корнеплодом, сперва попробуйте съесть небольшой кусочек. Подождите некоторое время. Если возникают боли или другие неприятные ощущения – это лекарство не для вас.
Можно ли черную редьку при гастрите
Черная редька, хотя и является весьма полезным продуктом, во многом негативно влияет на желудок и кишечник. Употреблять ее стоит с осторожностью даже здоровому человеку.
Блюда из сырого корнеплода стимулируют желудочную секрецию, повышают аппетит. Однако черная редька при гастрите может спровоцировать обострение состояния. Употреблять ее нужно с осторожностью. На ранних стадиях диагностирования гастрита овощ приносит пользу. Едкий сок способен бороться с бактерией хеликобактерпилори – главной причиной недуга. При возникновении воспалительных процессов следует немедленно исключить из рациона.
Можно ли зеленую редьку при гастрите
Хоть черная редька и считается более полезной, употреблять ее могут далеко не все. Противопоказаний к ней гораздо больше. Например, нельзя тем, у кого есть язва двенадцатиперстной кишки или желудка. При гастрите с повышенной кислотностью черный овощ также не рекомендуется. А зеленая редька отличается более мягким вкусом. Так что в небольших количествах ее употреблять разрешается даже тем, у кого есть проблемы с желудком.
Редька при гастрите
Главная польза редьки состоит в том, что в ней содержится невероятное количество необходимых для человека элементов, среди которых в большом количестве минеральные соли натрия, йода, кальция, магния, железа, калия и фосфора. Наибольшую ценность в редьке представляет высокое содержание клетчатки в редьке, благодаря которой уходят проблемы со стулом, налаживается пищеварение, устраняются диспепсические явления и улучшается перистальтика кишечника.
Правда следует заметить, что острые сорта редьки (черная и белая), не подходят для рациона лиц, страдающих от заболеваний ЖКТ (гастрита с повышенной кислотностью, язвы желудка и двенадцатиперстной кишки, панкреатита). Редька подщелачивает организм, регулируя кислотно-щелочной баланс, особенно у тех, кто употребляет много мясных и молочных продуктов.
При гастрите употребление острого овоща запрещено. Редька содержит слишком грубую клетчатку, которую даже здоровый организм с трудом переваривает. Содержащиеся в корнеплоде фитонциды и аллилгорчичное масло способны обострить течение заболевания, так как действуют на слизистую желудка крайне раздражающе.
 Чтобы не навредить желудку и кишечнику редьку следует использовать не отдельно а в салатах супах с продуктами способными погасить жгучее действие корнеплода
Чтобы не навредить желудку и кишечнику редьку следует использовать не отдельно а в салатах супах с продуктами способными погасить жгучее действие корнеплода
Лицам, страдающим от патологий ЖКТ редька вредна и, естественно, противопоказана, а вот здоровым людям, которые желают избежать гастрита и язвы, редька полезна и может оказать реальную помощь. Для этого ежедневно съедайте по 150 грамм натертого овоща, предварительно смешав его с чайной ложкой чесночного сока. Длительность профилактики – 2-3 дня. Есть и другой профилактический рецепт, предотвращающий развитие колита и гастрита. Просто дважды в день на протяжении двух недель принимайте по 1 столовой ложке сока редьки.
Рецепт салата с редькой и кабачками при гастрите
Очищенные овощи нарезают мелкой соломкой или трут на крупной терке. Редьке нужно дать постоять, чтобы стек лишний сок. Сметану и майонез соединяют, по возможности взбивают вилкой или блендером. Нашинкованные овощи перемешивают, добавляют соль. Салат заливают смесью майонеза и сметаны, сверху посыпают зеленью.
Ингредиенты для приготовления: 1-2 некрупных молодых кабачка; 2 маленьких либо одна крупная редька; 1 луковица; 2 столовые ложки не жирной сметаны; 1 столовая ложка обезжиренного майонеза; зелень; соль по вкусу.
Салат с пекинской капустой и редькой при гастрите рецепт
Овощи мелко шинкуют, добавляют порезанные пополам маслины, заправляют маслом и перемешивают. Ингредиенты для приготовления: две небольшие редьки; 300 грамм пекинской капусты; морковь 1 штука; маслины 50 грамм; оливковое масло и соль по вкусу.
Снизить остроту, оказывающую не очень положительное влияние на ЖКТ, позволяют другие овощи, сметана, растительное масло, термическая обработка.
Источники:
- megabook.ru/article/Редька%20(медицина)
- https://fermilon.ru/sad-i-ogorod/ovoshhi/chem-polezna-redka.html
- https://glav-dacha.ru/daikon-polza-i-vred/
- https://na-mangale.ru/posle-redki-bolit-zheludok.html
- https://golbis.com/pin/redka-polza-i-vred-poleznyie-svoystva-kaloriynost-i-protivopokazaniya-bud-v-teme/
Post Views:
3 019
Навигация по записям
Источник
Диета при обострении гастрита
«Обострился гастрит? Исключите все острое, жареное и жирное!».
Наверняка вы неоднократно сталкивались с этим советом гастроэнтеролога в своей поликлинике.
Но, может быть, есть что-то еще, чего вы не знаете о питании при гастрите?
Российские и зарубежные врачи смотрят на эту проблему немного по-разному.
Гастрит — поражение и воспаление слизистой оболочки стенки желудка разной природы. Больные гастритом часто жалуются на боль и жжение в области желудка, изжогу, отрыжку, тошноту и потерю аппетита. Иногда возникает рвота, нарушение стула. Заболевание, надо сказать, очень «популярное»: более 40 % взрослого населения планеты страдает от этого недуга в большей или меньшей степени.
Причины гастрита
У гастрита нет единственной причины возникновения, но именно от причины зависит подбор лечения и профилактика заболевания. К примеру, гастрит может быть вызван регулярным стрессом, чрезмерным употреблением алкоголя, приемом лекарств и другими факторами, которые можно отнести скорее к образу жизни. А иногда за гастритом стоят вирусные или бактериальные инфекции, неспособность усвоения витамина В12, грибковые инфекции или даже паразиты.
Читайте также:
Как лечить язву желудка
И если в первом варианте лечение будет в большей степени симптоматическое, то во втором одной диетой точно не обойтись. Однако в любом случае существует ряд продуктов и химических веществ, несовместимых с гастритом, их обычно требуется исключить полностью или свести к минимуму. И наоборот, есть продукты, помогающие восстановлению и борьбе с симптомами гастрита.
Отечественная диета № 1
Как известно, лечебные диеты, а точнее — диетические столы, — имеют порядковый номер. По этому номеру очень легко найти точное описание диеты, которая используется в период активной борьбы с заболеванием и во время восстановления. Для лечения гастрита разработана диета № 1. У нее есть две вариации — 1А (обострение гастрита) и 1Б (поддержание состояния). В данной диете исключены химические и физические раздражители, сильные стимуляторы желудочного сока, а пища готовится на пару, в отварном и/или протертом виде. Исключаются вещества, надолго задерживающиеся в желудке.
Подробнее описание диеты вы можете прочитать в книге М. М. Гурвича «Диетология и диетические столы. Полное руководство», последнее, 4-е издание выпущено в 2015 году.
Стоит отметить, что отечественная медицина выделяет два типа гастрита — с повышенной и пониженной кислотностью, для которых есть специфические варианты диетических рекомендаций.
Однако во всех случаях рекомендуется свести к минимуму или полностью исключить:
- алкоголь. Этанол разрушает поврежденные ткани, а также стимулирует выработку желудочного сока, который еще сильнее раздражает воспаленный орган;
- табак. Курильщики хорошо знают о том, как сигареты влияют на легкие, но редко задумываются о том, как вредная привычка влияет на пищеварительную систему. Во-первых, известно, что никотин вызывает спазм всех сосудов, в том числе желудка. Во-вторых, во время курения со слюной в наш желудок попадают вредные примеси, содержащиеся в сигаретах, что также интенсивно раздражает его;
- кофе. Неважно, содержит ли кофе кофеин — сам по себе напиток нарушает кислотно-щелочной баланс в пищеварительном тракте, закисляя его, причем натощак этот эффект еще более выражен.То же относится к газированным напиткам и пакетированным сокам, содержащим лимонную кислоту (грейпфрутовый, апельсиновый, ананасовый и др.);
- жирную и острую пищу. Такая еда вызывает изжогу и усугубляет симптомы гастрита. Жир в продуктах также тормозит пищеварение, и пища дольше задерживается в желудке, излишне раздражая его. Острые продукты, например, острый перец или жгучий соус содержат капсаицин, который может вызвать химический ожог на поврежденных тканях пищевода.
А что предлагают за рубежом?
Диетический стол № 1 был разработан отечественными врачами. Рекомендации же зарубежных коллег несколько отличаются от представлений российской медицины.
Например, наша «первая» диета разрешает употребление белого хлеба и мучных изделий, а также предполагает употребление молочных продуктов. А вот в статьях американских врачей довольно часто можно встретить совет исключить лактозу и глютен, которые содержатся в молоке и хлебе и вызывают раздражение пищевода.
Исключение острого и жареного у западных медиков носит больше рекомендательный, чем запретительный характер. Чаще рекомендуется не исключить, а, скорее, «снизить употребление» такой пищи.
И если основной мотив диеты № 1 — «не навреди», то зарубежные диетологи делают акцент на питании, которое будет стимулировать восстановительные процессы. Вот основные советы по обогащению рациона от американских врачей:
- Ешьте продукты, богатые флавоноидами. Этот класс веществ содержится в яблоках, сельдерее, луке, чесноке и чае. Флавоноиды способно подавить рост бактерии H. pylori, которая может быть причиной гастрита.
- Ешьте большое количество овощей и фруктов. Они — источник клетчатки и антиоксидантов. Исследования показывают, что именно эти два компонента положительно влияют на симптомы гастрита и подавляют развитие болезнетворных бактерий. Важно, чтобы овощи и фрукты были термообработанными или пюрированными, поскольку большие кусочки сырой пищи могут вызвать дополнительную изжогу.
- Включите в рацион еду, богатую витаминами группы В и кальцием. Это миндаль, бобовые, цельные злаки, темно-зеленые листовые овощи (например шпинат), водоросли. Витамины группы B благотворно влияют на слизистую желудка и способствуют заживлению тканей.
- Употребляйте ежедневно еду, богатую полиненасыщенными жирными кислотами омега-3. Данные кислоты содержатся в морепродуктах, растительных маслах. Они помогают снять раздражение желудка, но также повышают риск желудочного кровотечения. Поэтому перед приемом рыбьего жира в виде добавки лучше проконсультироваться с лечащим врачом.
Чьи рекомендации эффективнее?
Как это часто бывает, правы обе стороны. Российский подход к диете при гастрите создает щадящий режим питания для больного за счет исключения всего вредного и опасного. Западный подход больше сфокусирован на извлечении максимальной пользы из продуктов, которые помогают справиться не только с симптоматикой, но и первопричиной заболевания.
Однако окончательный вывод о том, как поступить именно вам, можно сделать только после установления истинных причин проблемы. Лишь точный диагноз позволит врачу установить, что требуется исключить, а что, наоборот, важно включить в рацион.
К примеру, если гастрит стал результатом плохого питания и стресса — достаточно просто ввести щадящий рацион: исключить алкоголь, кофе, острое и жирное, дабы не травмировать пищевод и снизить симптомы. Однако если гастрит имеет бактериальную природу — нужно в первую очередь бороться с инфекцией. И здесь уже важнее добавить в меню продукты, богатые флавоноидами и клетчаткой: они повысят эффективность медикаментозного вмешательства.
Поэтому при возникновении симптомов гастрита или обострении уже имеющегося хронического заболевания лучше не экспериментировать, а обратиться к гастроэнтерологу.
Мария Данина
Фото thinkstockphotos.com
Источник
ÐиÑание пÑи Ñ ÑониÑеÑком гаÑÑÑиÑе: ликбез Ð¾Ñ Ð´Ð¸ÐµÑолога
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.

Что же способствует возникновению гастрита, может быть названо его причиной?
- Инфицированность хеликобактерной инфекцией (Helicobacter Pylori), в первую очередь. Эта хорошо изученная бактерия ассоциирована почти с 95% случаев язвы желудка и признана фактором риска рака желудка. При ее выявлении стоит серьезно отнестись к рекомендациям вашего врача, в том числе в отношении антибактериальной терапии.
- Длительный прием некоторых медикаментов. Аспирин и другие препараты из группы нестероидных противовоспалительных средств обладают выраженным раздражающим действием на слизистую желудка. Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
- Чрезмерное употребление алкоголя – прямой путь к гастриту. При исследовании людей, в течение года регулярно употреблявших алкоголь (независимо от крепости!) у 100% из них были признаки гастрита .
- Курение табака кроме заболеваний легких (что логично), также вызывает воспаление пищевода и желудка, является независимым фактором риска гастрита и рака желудка. Это происходит и за счет прямого воздействия смол на слизистую и общим действием аммиака и никотина.
- Все, что способствует повышенной выработке желудочного сока и повышению его кислотности или снижению защитных свойств слизистой желудка, тоже может быть причиной гастрита. Но здесь действие различных факторов очень индивидуально. Стрессовые ситуации, большие порции еды и, наоборот, длительные периоды голодания, даже бег на длинные дистанции, воспалительные заболевания других органов – у разных людей могут стать пусковым механизмом обострения гастрита.
- Несколько обособленно, тоже очень индивидуально, стоит такая причина, как аллергия или непереносимость отдельных продуктов. Употребление молочных продуктов, некоторых злаковых, цитрусовых или бобовых может спровоцировать симптомы гастрита. Но это не делает весь перечень продуктов «вредными» для всех.
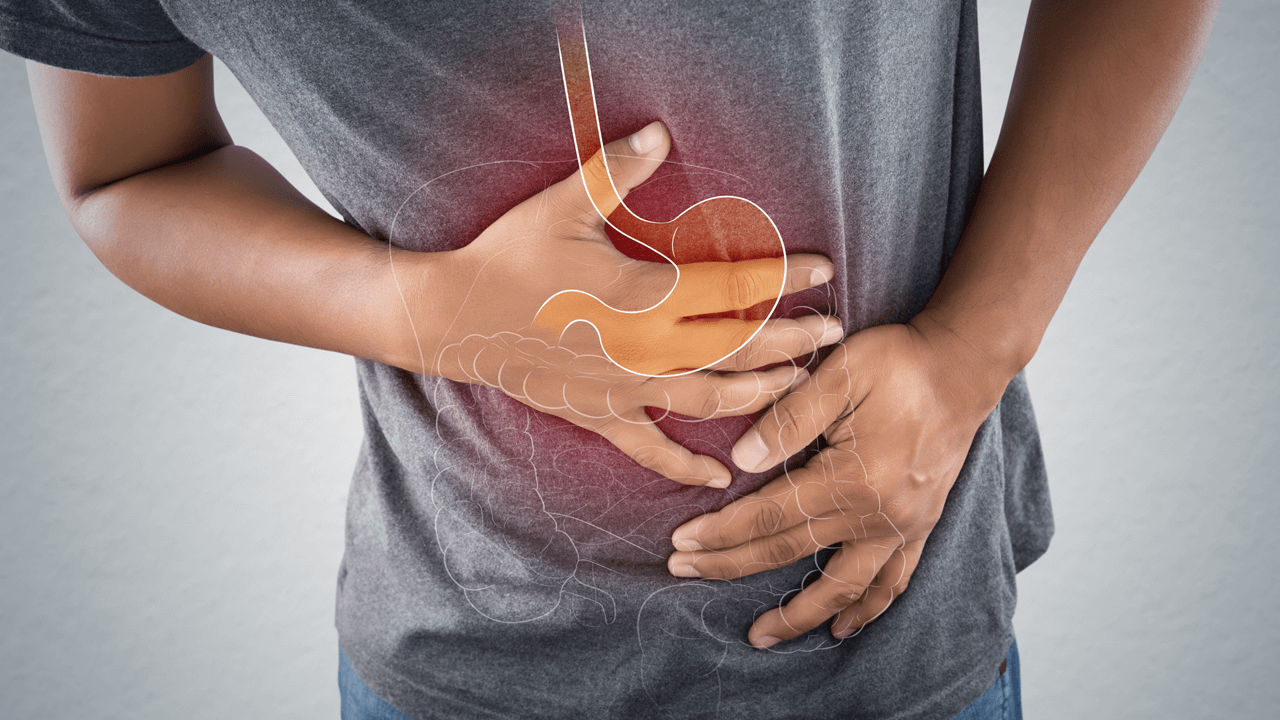
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
- Это тот случай, когда действительно оправдано питание частое и небольшими порциями. 4-5 приемов пищи в течение дня примерно одинакового объема, в период обострения – до 7-8 раз в день. Большие порции способствуют более длительному нахождению пищи в желудке и повышенной секреции желудочного сока.
- Способы приготовления пищи выбирать щадящие, не создающие аппетитную «корочку». Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
- Избегать чрезмерного употребления алкоголя (больше 1 порции на прием для женщин и 1-2 порций для мужчин). При обострении необходимо исключить алкоголь полностью, от 2-3 месяцев до полугода
- Хорошо пережевывать пищу. Можно не считать количество жевательных движений, как иногда рекомендуется (от 20 до 33), но обращать внимание на то, с какой скоростью вы едите, не заглатываете ли пищу практически целиком. Отношение к приему пищи, как к серьезному и приятному занятию — залог хорошего пищеварения и сохранения здоровой слизистой. Поэтому еще так важно есть с аппетитом, это способствует гармонизации процесса пищеварения. А болезнь — это всегда дисгармония, дисбаланс
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
- Источники полноценного белка: нежирные сорта мяса, птицы и рыбы, приготовленные щадящими способами, если и поджаренные, то без панировки, маргарина и избытка любого жира. Яйца лучше вареные всмятку или в виде омлета, не жареные.
- Хлеб предпочтительно не самый свежий, «только из печи», неостывший – такой хлеб вызывает секрецию соляной кислоты еще до того, как попадет в рот. Сдобные булочки, пончики, жареные в масле – тоже за рамками нашего выбора. Во время обострения ограничиваются также грубые сорта хлеба: ржаной, с отрубями. Предпочтение слегка подсушенному белому хлебу, так называемой «вчерашней выпечки», сухому несоленому печенью типа галет.
- Крупы, макароны, картофель и бобовые – практически любые. С ними важнее способ приготовления. Снова выбираем варку, тушение, запекание.
- Супы, приготовленные на некрепком мясном, рыбном или просто овощной отваре, с крупой, овощами, картофелем, Крепкие насыщенные костные бульоны (как и студни) содержат множество экстрактивных веществ, усиливающих секрецию соков как желудка, так и поджелудочной железы, поэтому их стоит ограничивать или исключить во время обострения.
- Молочные продукты выбирать только свежие, не очень кислые. Как ни странно, исследования показали, что цельное молоко, раньше считавшееся чуть ли не лекарством от гастрита, не самый лучший для него продукт. Выяснили, что молоко повышает кислотность желудочного сока. Поэтому выбирать лучше свежие кисломолочные продукты – натуральный йогурт, кефир, нежирную сметану, молодые несоленые сыры. Молочные продукты, богатые пробиотиками (полезными живыми микроорганизмами) в исследованиях показали свою пользу в лечении гастрита
- Овощи допустимы любые. Индивидуально могут быть ограничены или исключены совсем такие овощи, как репа, редька, редис. Иногда большое количество свежих помидоров, особенно со шкуркой может стать причиной обострения. Кабачки, тыква, морковь, свекла, капуста – разрешены. В период обострения их свежие варианты заменяются на приготовленные.
- Фрукты предпочтительно спелые, некислые сорта. Запеченные, в компоте, киселе, в виде фруктового желе фрукты переносятся обычно лучше. Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
- Напитки также могут быть очень разными: некрепкий чай, напиток из цикория, овощные соки, компоты или морсы из ягод, фруктов и сухофруктов, кисели. Стоит совсем отказаться от крепкого кофе, сладких газированных напитков. Минеральные воды могут быть элементом терапии при обострении и в стадии ремиссии. Но назначаются они почти как лекарства, с точным указанием вида воды, количества, времени приема, температуры. И без газа.
Особенности питания при остром гастрите и обострении хронического
Когда симптомы очень выраженные и требуется лечение гастрита, наряду с медикаментозной терапией (ее определяет врач!) назначается и диетотерапия или лечебное питание. Без этого компонента невозможно достичь ремиссии, улучшения самочувствия.

Помимо лекарств назначается и диетотерапия.
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:
Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
- Любые алкогольные напитки. Если обострений нет, через 6-8 месяцев могут быть включены 1-2 порции хорошего вина в неделю.
- Кофе тоже употреблять нежелательно (как и крепкие чаи и насыщенное какао), так как кофеин является сильным стимулятором желудочной секреции. Но в состоянии стойкой ремиссии 1 чашка кофе утром, с молоком допустима. Конечно, при отсутствии неприятных ощущений в ответ.
- Консервы, копчености, колбасные изделия, готовые соусы, сильно соленые продукты, маринады желательно максимально удалить из своего привычного меню. Если есть проблемы с желудком, вероятность негативного воздействия этих продуктов очень велика. К тому же, ни одна система питания не относит их к разряду здоровых. Было исследование, показавшее связь Helicobacter pylori cсолью. Оказалось, вредоносная бактерия очень любит солености и эрадикационная терапия (для устранения этой инфекции) более эффективна при разумном ограничении соли в рационе
- Газированные напитки, как сладкие, так и минеральные воды. Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
- Много разных мнений по поводу специй и горечей. Острый перец, имбирь, куркума, чеснок, лук и другие – богатейшие источники антиоксидантных веществ, которые защищают организм от всего, что можно представить – от УФ-излучения, воспаления до микробов и грибов. Есть даже данные о пользе чеснока и куркумы против хеликобактерной инфекции. При этом замечено, что горечи и пряности могут провоцировать желудочный дискомфорт. В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.

- «Грубая еда». Речь идет о продуктах, богатых клетчаткой. Действительно, у некоторых людей сырая капуста, свежие кислые яблоки, отруби, ржаной хлеб, жесткая листовая зелень вызывает неприятные ощущения, симптомы гастрита. Но это не повод исключать их из рациона совсем. Любому человеку рекомендуется сочетать сырые овощи и фрукты с приготовленными. При повышенной чувствительности доля термически обработанных продуктов может быть увеличена. Лечебный стол при гастрите (1а, 1б) предполагает полное исключение свежих продуктов этой группы. Важно найти собственный баланс между пользой овощей и их переносимостью. Так, яблоки сырые можно есть спелые и сладкие, а зеленые кислые – запекать, зеленые листья петрушки и укропа нарезать как можно мельче и добавлять в тарелку с горячим блюдом – они станут мягче, но сохранят витамины. А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
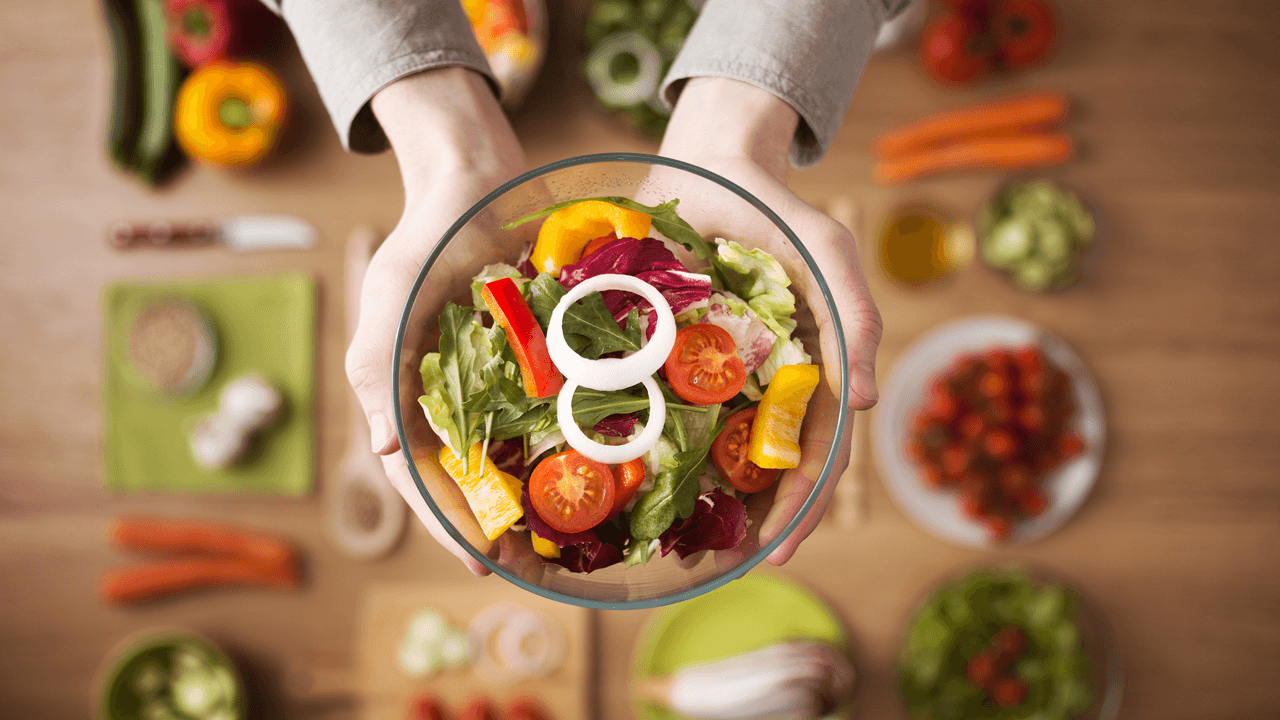
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
Источник