Медицинский справочник болезней гастрит
Содержание статьи
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
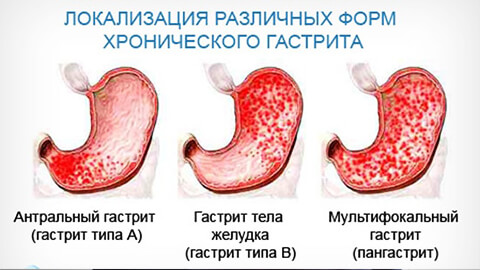
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник
Гастрит — Медицинский справочник
Гастрит – острые либо хронические воспалительно-дистрофические изменения слизистой оболочки желудка, различные по своему происхождению, симптоматике и течению. Признаками, присущими любому виду гастрита, являются диспепсия, боли в эпигастральной области, изжога, тошнота. В диагностике широко используют эндоскопические и рентгенологические исследования, внутрижелудочную рН-метрию, электрогастрографию, антродуоденальную манометрию, выявление H.pylori и т. д. Лечение включает в себя устранение этиологических факторов заболевания, диетотерапию; антихеликобактерные, антисекреторные, антацидные и гастропротективные препараты, симптоматическое лечение.
Гастрит
 Гастрит
Гастрит
Гастрит – повсеместно распространенное заболевание, встречающееся во всех возрастных группах и слоях населения. Острые формы этой патологии чаще диагностируются у пациентов старше 60 лет, однако ими могут страдать дети, подростки, молодые люди. Ежегодно по поводу острого гастрита к врачам обращается около 2 млн. человек. Хронические формы составляют приблизительно 80% всех заболеваний желудка. Для этой нозологии также характерен рост заболеваемости с возрастом. Специалисты в области гастроэнтерологии отмечают, что в России распространенность ведущего этиологического фактора хронических форм – H.pylori – очень высока: возбудителя выявляют у 75-80% взрослого населения. При этом хеликобактерная этиология воспалительных заболеваний желудка констатируется в 90% случаев.
Второй по частоте причиной хронического воспаления гастральной слизистой является выработка аутоантител к внутреннему фактору Касла и париетальным клеткам желудка. Аутоиммунная этиология более характерна для женщин, среди мужчин ее распространенность в три раза ниже. Еще одна форма патологии – геморрагическая – встречается достаточно редко, преимущественно у лиц мужского пола. Считается, что около 4% всех желудочных кровотечений связаны с геморрагическим гастритом.
Причины гастрита
Этиологические факторы острого и хронического гастрита во многом схожи, но могут быть весьма разнообразными. К ним относят: инфекцию, химические и лекарственные агенты, нарушения питания и другие повреждающие механизмы.
Острая форма заболевания может быть вызвана различными возбудителями. Так, инвазия H.pylori в слизистую оболочку желудка приводит к развитию острой воспалительной реакции в антральном отделе. Если своевременно не начать лечение, бактерии распространяются на всю слизистую оболочку, в дальнейшем приводя к развитию хронического воспаления, язвенной болезни желудка и ДПК. Такие возбудители, как стрептококки, стафилококки, кишечная палочка, протей и клостридии, могут вызывать выраженное гнойное воспаление стенки желудка – флегмонозный гастрит. Факторами риска развития данной формы заболевания являются злоупотребление алкоголем, СПИД, инфекция дыхательных путей. Выраженное флегмонозное воспаление может закончиться гангреной желудка.
Причиной острого воспаления слизистой оболочки желудка может быть вирусная инфекция. Чаще всего вирусные острые гастриты встречаются у пациентов с иммуносупрессией (на фоне приема иммунодепрессантов, у онкологических больных, при наличии первичного или вторичного иммунодефицита). Вирус может локализоваться в ограниченном участке слизистой или вызывать пангастрит. Достаточно редко этиологическими факторами выступают туберкулез, сифилис, грибковая инфекция, паразиты, инвазия Helicobacter heilmannii.
Лекарственные воздействия приводят к развитию таких форм воспаления слизистой желудка, как катаральная, эрозивная и геморрагическая. Повреждающим действием обычно обладают нестероидные противовоспалительные средства, сердечные гликозиды, антибиотики и сульфаниламиды, гормоны коры надпочечников. К химическим факторам также относят злоупотребление алкоголем, прием кокаина.
Повредить слизистую оболочку желудка с дальнейшим воспалительным ответом способны: радиация, механическая травма (например, установка зонда, нарушение техники ЭГДС), пищевая аллергия, воздействие бактериальных токсинов, заброс желчи из двенадцатиперстной кишки (в дальнейшем приводит к развитию хронического гастрита типа С). Тяжелые поражения желудка формируются на фоне выраженной ишемии его стенки, при общем стрессовом воздействии на организм (массивная кровопотеря, полиорганная недостаточность и др.).
К острому воспалению также приводят погрешности в питании. Систематическое употребление слишком жирных, острых, экстрактивных блюд, очень горячей или холодной пищи, газированных напитков часто способствует развитию острого гастрита. Иногда острое воспаление возникает даже на фоне плохого пережевывания еды, переедания, питания всухомятку, так как все это вызывает механическое травмирование слизистой оболочки желудка.
К началу острого воспаления в желудке предрасполагают эндогенные интоксикации при эндокринных заболеваниях, массивных ожогах, переливании несовместимой крови, тяжелых инфекциях, почечной или печеночной недостаточности. В этой ситуации значительно нарушается баланс между агрессивной средой желудка и его защитными факторами, вследствие чего и развивается гастрит.
В возникновении хронического воспалительного процесса в желудке обычно принимает участие один из трех этиологических факторов: выработка антител к париетальным клеткам тела желудка (аутоиммунный гастрит типа А), хроническая инвазия H.pylori (хронический гастрит типа В), дуодено-гастральный рефлюкс с забросом в желудок желчи (химический гастрит типа С). Однако для формирования хронического воспалительного ответа воздействия одного из этих факторов недостаточно, требуется сочетание нескольких экзогенных или эндогенных агентов. Факторы риска те же, что и при возникновении острого гастрита (инфекции и токсины, радиация, медикаментозные и химические воздействия, нарушения питания, тяжелые общие стрессы и т. д.).
Классификация гастрита
Единая классификация острых гастритов на данный момент не разработана. Клиницисты различают такие формы, как геморрагическая, катаральная, фибринозная, эрозивная, флегмонозная. Некоторые специалисты считают более удобным выделение трех основных форм острых гастритов: эрозивный (поверхностный, глубокий и геморрагический); неэрозивный (хеликобактерный); флегмонозный. Острые гастриты, вызванные химическим и механическим повреждением слизистой оболочки желудка, дуодено-гастральным рефлюксом, микобактериями туберкулеза, бледной трепонемой, аллергический гастрит обычно относят к группе «другие острые гастриты».
Также на сегодняшний день существует множество вариаций классификации хронических гастритов. Клиницисты используют три основные классификации, кроме того, в разных клиниках могут использоваться и менее известные.
Классификация Strickland и Mackay, 1973 год:
- Гастрит типа А (аутоиммунный хронический) – отмечается выработка антител к париетальным клеткам желудка, гипергастринемия, поражается в основном тело желудка.
- Гастрит типа В (хеликобактерный) – характерно отсутствие иммунных расстройств, гипергастринемии; тесты на H.pylori положительные; эндоскопически выявляется антральный гастрит.
- Гастрит типа С (химико-токсический) – развивается вследствие воздействия на слизистую оболочку желудка желчи, химических веществ, медикаментов (НПВС).
- Смешанный – наличие одновременно признаков аутоиммунного и хеликобактерного гастрита либо пангастрит.
В 1990 г. была разработана Сиднейская классификация, в которой выделяли острые, хронические, а также особые формы гастрита. Характеристика проводится по этиологии, типу и локализации морфологических изменений:
- Тип гастрита:
- Острый
- Хронический
- Особые формы – лимфоцитарный, гипертрофический, реактивный, эозинофильный (аллергический), гранулематозный и т. д.
- Локализация изменений: гастрит тела желудка, антральный, пангастрит.
- Морфологические признаки:
- Тяжесть воспалительных изменений
- Активность процесса (отсутствует, умеренная, выраженная)
- Обсеменение H.pylori
- Атрофия желез желудка (хронический атрофический гастрит)
- Кишечная метаплазия.
- Этиология – инфекционная (H.pylori); неинфекционная (алкогольный, химический, лекарственный, постгастрорезекционный гастрит).
- Эндоскопические категории: эритематозно-экссудативный гастрит (катаральный), геморрагический, гиперпластический, рефлюкс-гастрит, плоские или приподнятые эрозии.
В 1996 году данная классификация была модифицирована и получила название Хьюстонской. По сути она не отличается от Сиднейской классификации, но более подробно описывает различные типы гастритов. Также в ней появились такие нозологические единицы, как атрофический мультифокальный гастрит (смешанный типа А и В), гранулематозный (на фоне болезни Крона, Вегенера, инородных тел), другие инфекционные (исключая H.pylori), гигантский гипертрофический (болезнь Менетрие).
Перечисленные классификации не учитывают таких признаков заболевания, как нарушение секреторной функции (повышенная или пониженная кислотность); стадия (обострение, ремиссия); осложнения (кровотечение, малигнизация, изъязвление). В России повсеместно используется рабочая классификация Рысса С. М., включающая все перечисленные выше пункты.
Симптомы гастрита
Симптоматика гастритов весьма вариабельна, зависит от этиологии, типа, клинической формы заболевания. Ознакомиться с развернутой клинической картиной каждого из видов гастрита можно в соответствующих разделах, здесь же будут приведены основные симптомы и синдромы.
Для острого гастрита характерно бурное начало болезни, часто очень тяжелое течение. В симптоматике обычно преобладают явления интоксикации, лихорадка, диспепсические расстройства, боли в эпигастральной области, тошнота и рвота. Нередко острые гастриты осложняют течение других заболеваний. При развитии геморрагического гастрита к вышеописанной симптоматике присоединяются кровавая рвота, мелена, отрыжка и изжога. Следует отличать острый процесс от обострения хронического.
Хронические гастриты имеют как местные, так и общие проявления. К местным признакам относят диспепсические явления (тяжесть в эпигастрии, изжога, отрыжка, тошнота, неприятный вкус и запах изо рта, неустойчивый стул, урчание в животе). Для аутоиммунного гастрита обязательно наличие иммунных расстройств, антител к обкладочным клеткам желудка, злокачественной анемии, ахлоргидрии. К общим проявлениям хронических воспалительных заболеваний желудка относят явления астении, демпинг-синдрома, жжение в ротовой полости, парестезии, язвенноподобный комплекс.
Геморрагический гастрит часто приводит к развитию тяжелой анемии на фоне профузного кровотечения, шока; осложняется флегмоной желудочной стенки, перфорацией, формированием стриктур. Течение острого флегмонозного гастрита может усугубляться перфорацией стенки желудка, формированием наружных и внутренних свищей, стриктур желудка. Среди неопластических осложнений хронических гастритов доминируют аденокарциномы (при гастрите типа А) и рак желудка (при гастрите типа В).
Диагностика гастрита
Диагностика любого вида гастрита должна обязательно включать в себя консультации таких врачей, как гастроэнтеролог и эндоскопист. Профильные специалисты определят необходимый объем обследования, которое будет включать в себя лабораторную диагностику, эндоскопические, патоморфологические и инструментальные методы исследования.
Лабораторная диагностика гастритов основывается на определении уровня пепсиногена I и II в крови (гастрит типа А), выявлении H.pylori (в кале методом ИФА, ПЦР, антител к хеликобактер в крови, дыхательный тест), результатах анализа кала на скрытую кровь (для выявления желудочного кровотечения). Для оценки секреции проводится исследование желудочного сока.
Для постановки диагноза острого гастрита иногда бывает достаточно тщательного сбора анамнеза. Инструментальная диагностика острых и хронических гастритов предполагает проведение ЭГДС, эндоскопической биопсии, рентгенографии желудка с контрастированием, МСКТ органов брюшной полости, электрогастрографии, внутрижелудочной pH-метрии. При подозрении на рефлюкс-гастрит выполняют антродуоденальную манометрию. Морфологическое исследование биоптатов позволяет установить точный патогистологический диагноз и назначить патогенетически обоснованное лечение.
При подозрении на алкогольный гастрит диагностическая тактика может немного отличаться. Во время эндоскопического исследования проводится забор образцов как минимум из пяти зон желудка. Морфологический анализ указывает на накопление в слизистой оболочке желудка промежуточных филаментов, из-за чего восстановительные способности тканей снижаются. Слизистая оболочка утолщена, гиперемирована, отечна. Часто выявляются эрозии и язвы слизистой. В план обследования обязательно включают УЗИ гепатобилиарной системы и поджелудочной железы.
Дифференциальный диагноз гастритов проводится с функциональной диспепсией, язвенной болезнью желудка и ДПК, раком желудка. Схожую симптоматику могут иметь инфаркт миокарда, острый холецистит и панкреатит, гастроэнтериты и травмы органов брюшной полости.
Лечение гастрита
Лечение воспалительного процесса в слизистой оболочке желудка должно быть направлено на устранение причины, которая привела к его возникновению. Важным звеном терапии является диета – без соблюдения определенных правил пищевого поведения медикаментозное воздействие будет гораздо менее эффективным. Диетотерапия острого гастрита может включать период полного голодания в течение 1-2 суток. Большое значение имеет и отказ от вредных привычек (курения, злоупотребления алкоголем, бесконтрольного приема лекарств и т. д.).
Медикаментозное лечение острого гастрита включает применение антацидных и антисекреторных средств, гастропротекторов. В зависимости от этиологии процесса проводят эрадикацию H.pylori, специфическую антибактериальную терапию (при туберкулезе, сифилисе, грибковом процессе), симптоматическое лечение (спазмолитики, анальгетики, противорвотные средства, инфузионная терапия). Геморрагический гастрит требует назначения гемостатической терапии, трансфузии препаратов крови (эритроцитарной массы, свежезамороженной плазмы).
Лечение хронического аутоиммунного гастрита начинается с короткого курса глюкокортикоидных гормонов. При эффективности первого курса введение гормонов повторяют, при отсутствии эффекта – отменяют. На стадии атрофического гастрита назначают натуральный желудочный сок и препараты, улучшающие моторику ЖКТ. Симптоматическая терапия включает в себя лечение В12-дефицитной анемии, замещение внешнесекреторной функции поджелудочной железы.
Большое значение в лечении острых и хронических H.pylori-ассоциированных гастритов имеет антихеликобактерная терапия. Игнорирование этого направления лечения приводит к формированию атрофии слизистой оболочки в течение 10-15 лет. Стандартная антихеликобактерная схема начинается с назначения первой линии препаратов: ингибиторов протонной помпы, двухкомпонентной антибактериальной терапии (комбинации кларитромицина, амоксициллина, фуразолидона). Если у пациента диагностирован гастрит с пониженной секреторной функцией, вместо ИПП назначают препараты висмута. В случае неэффективности указанного курса применяется вторая четырехкомпонентная линия: препарат висмута, ингибитор протонной помпы, тетрациклин и метронидазол. Курс лечения составляет одну-две недели. Через полтора месяца после окончания терапии обязательно проводится уреазный дыхательный тест для контроля ее эффективности.
Лечение химических и медикаментозных гастритов преследует цель нормализации секреции и моторики желудка. Для этого назначаются ингибиторы протонной помпы (так как желчь способна повреждать слизистую оболочку желудка только в присутствии соляной кислоты), уродезоксихолевая кислота (инактивирует желчные кислоты), блокаторы дофаминовых рецепторов (предотвращают дуодено-гастральный рефлюкс), прокинетики.
Прогноз и профилактика гастрита
Прогноз при всех видах гастрита благоприятный, но только при проведении своевременного лечения, соблюдении диеты, отказе от вредных привычек. Не стоит забывать о том, что длительное течение хронических гастритов может приводить к формированию аденокарциномы и рака желудка.
Меры профилактики гастрита подразделяются на общественные и индивидуальные. Общественные мероприятия направлены на контроль за состоянием воды, пищевых продуктов, содержанием точек общественного питания. Индивидуальная профилактика включает в себя соблюдение правильного рациона и режима питания, употребление в пищу только свежих продуктов и блюд, отказ от алкоголя и курения, а также неконтролируемого приема медикаментов.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Источник