Лекарства от колита у детей
Содержание статьи
Колит у детей
Колит у детей — полиэтиологическое заболевание толстой кишки, сопровождающееся ее воспалительно-дистрофическими изменениями. Колит у детей протекает с болями в животе, тошнотой, изменением частоты и характера стула, недомоганием. Диагностика колита у детей включает копрологическое и бактериологическое исследование кала, проведение ирригографии, ректосигмоскопии и колоноскопии, эндоскопической биопсии слизистой кишки. Лечение колита у детей во многом зависит от его патогенетической формы и включает диетотерапию, антибактериальную и симптоматическую терапию, фитотерапию, восстановление нормальной кишечной микрофлоры.
Общие сведения
Колит у детей — воспаление толстого кишечника, характеризующееся болями и функциональными нарушениями со стороны толстой кишки. Не менее 10% всех случаев хронического колита начинается в детском возрасте, поэтому заболевания толстой кишки, их диагностика и лечение составляют одну из сложных проблем детской гастроэнтерологии. В силу анатомо-физиологических особенностей пищеварительной системы детей раннего возраста, воспалительный процесс, как правило, протекает с одновременным вовлечением тонкой и толстой кишки (энтероколит). У детей школьного возраста обычно встречается изолированное поражение различных отделов кишечника — энтерит и колит.
Колит у детей
Причины колита у детей
Острый колит у детей, как правило, развивается на фоне кишечной инфекции (сальмонеллеза, шигеллеза, эшерихиоза, иерсиниоза, пищевой токсикоинфекции, ротавирусной инфекции и др.) и в большинстве случаев сочетается с острым гастритом, острым энтеритом или гастроэнтеритом. Иногда причиной острого колита у детей выступают индивидуальная непереносимость некоторых компонентов пищи, грубые нарушения диеты, радиационное воздействие.
Хронический колит может являться исходом острого колита (например, при дизентерии у детей), а также развиваться вследствие глистных и паразитарных заболеваний (аскаридоза, лямблиоза), систематического нарушения пищевого режима, воздействия бытовых ядовитых агентов, нерационального применения лекарственных препаратов (НПВС, антибиотиков, слабительных и др.), секреторной недостаточности пищеварительных желез (врожденных и приобретенных энзимопатий — целиакии и дисахаридазной недостаточности), дисбактериоза и пр.
Реализации воспаления слизистой кишечника способствуют психогенные факторы, вегето-сосудистая дистония у детей, отягощенная наследственность, врожденные особенности развития кишечника (долихосигма, мегаколон), малоподвижный образ жизни, вредные привычки в подростковом возрасте. Вторичные колиты у детей встречаются при эндокринных заболеваниях (гипотиреозе, микседеме), заболеваниях ЦНС (миастении, детском церебральном параличе).
Классификация
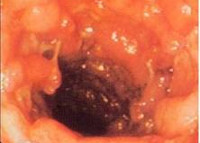
Воспалительные изменения в толстой кишке могут быть распространенными либо ограниченными одним или несколькими сегментами. В соответствии с этим выделяют изолированное воспаление слепой кишки (тифлит); воспаление слепой и восходящей кишки (тифлоколит); воспаление поперечно-ободочной кишки (трансверзит); воспаление перехода поперечно-ободочной кишки в нисходящую (ангулит); воспаление сигмовидной кишки (сигмоидит); воспаление прямой и сигмовидной кишки (проктосигмоидит); воспаление прямой кишки (проктит); генерализованное воспаление (панколит).
С учетом этиологического фактора колиты у детей бывают инфекционными, алиментарными, паразитарными, токсическими, медикаментозными, лучевыми, невротическими, вторичными, невыясненной этиологии.
На основании эндоскопической картины и морфологических признаков выделяют катаральный, атрофический и эрозивно-язвенный колит у детей. По характеру клинического течения колиты у детей делятся на острые и хронические; по типу течения — на монотонные, рецидивирующие, прогрессирующие, латентные; по тяжести течения — на легкие, средней тяжести, тяжелые.
В зависимости от состояния моторики толстой кишки и преобладающих функциональных нарушений кишечника различают колиты у детей с преобладанием запоров или поносов, сменой запоров и поносов. В клиническом течении колита у ребенка выделяют фазу обострения, клинической ремиссии, клинико-эндоскопической (гистологической) ремиссии.
Основные клинические формы колитов, встречающиеся у детей, представлены острым колитом, хроническим колитом, неспецифическим язвенным колитом, спастическим колитом.
Симптомы колита у детей
Острый инфекционный колит протекает на фоне выраженного токсикоза и эксикоза: повышенной температуры, анорексии, слабости, рвоты. В результате спазма кишечника ребенка беспокоят боли в подвздошной области, тенезмы. Стул учащается от 4-5 до 15 раз в сутки; испражнения имеют водянистый, пенистый, характер; зеленоватый цвет, примесь слизи и прожилок крови. Во время дефекации может отмечаться выпадение прямой кишки. При осмотре ребенка с острым инфекционным колитом обращают внимание признаки обезвоживания: снижение тургора тканей, сухость слизистых, заострение черт лица, олигурия.
Хронический колит у детей имеет волнообразное течение с чередованием обострений и ремиссий. Основными клиническими проявлениями колита у детей служат болевой синдром и нарушение стула. Боли локализуются области пупка, правой или левой подвздошной области; имеют ноющий характер; возникают после приема пищи, усиливаются во время движений или перед дефекацией.
Расстройство стула при хроническом колите у детей может выражаться диареей, запорами или их чередованием. Иногда отмечается учащение позывов на дефекацию (до 5-7 раз в сутки) с выделением кала различного характера и консистенции (жидкого, со слизью или непереваренной пищей, «овечьего» или лентовидного кала и т. д.). Запор у детей с последующим отхождением твердых каловых масс может приводить к образованию трещин заднего прохода и появлению небольшого количества алой крови в стуле.
Дети с хроническим колитом жалуются на вздутие и распирание живота, урчание в кишечнике, усиленное отхождение газов. Иногда в клинике колита у детей доминируют психовегетативные расстройства: слабость, утомляемость, раздражительность, нарушение сна, головная боль. Длительное течение колита у детей может приводить к задержке прибавки массы тела и роста, анемии, гиповитаминозу.
Хронический колит у детей требует дифференциации с целиакией, муковисцидозом, дискинезией кишечника, хроническим аппендицитом, энтеритом, дивертикулитом, болезнью Крона.
Диагностика
Постановка диагноза основывается на данных анамнеза, клинической картины, физикального, лабораторного, инструментального (рентгенологического, эндоскопического) обследования.
При исследовании крови у детей, страдающих колитами, обнаруживается анемия, гипоальбуминемия, снижение уровня электролитов в сыворотке крови. Копрологическое исследование выявляет наличие в кале лейкоцитов, слизи, стеатореи, амилореи, креатореи. Бактериологическое исследовании кала позволяет исключить инфекционную природу острого и хронического колита у детей. Анализ кала на дисбактериоз, как правило, демонстрирует изменение микробного пейзажа кишечника за счет возрастания условно-патогенных агентов — стафилококков, протея, кандид.
При эндоскопическом исследовании кишечника (колоноскопии, ректоскопии) у детей чаще выявляется картина катарального колита: слизистая оболочка толстой кишки гиперемирована, отечна; лимфоидные фолликулы увеличены; обнаруживается большое количество слизи, точечные кровоизлияния, ранимость слизистой при контакте. Эндоскопическая биопсия слизистой кишки и морфологическое исследование биоптата способствуют дифференциальной диагностике различных форм колита у детей.
С целью уточнения степени и тяжести воспаления при колите у детей выполняется ирригография. Для изучения функционального состояния толстой кишки проводится рентгенография пассажа бария.
Лечение колита у детей
Лечение колита у детей направлено на элиминацию возбудителя, восстановление функции кишечника, предупреждение рецидива или обострения. Во всех случаях колита у детей назначается механически и химически щадящая диета: некрепкие бульоны, слизистые отвары, паровые блюда, омлеты, каши, кисели. Терапия острого инфекционного колита у детей проводится по правилам лечения кишечных инфекций (антибиотикотерапия, оральная регидратация, прием бактериофагов, энтеросорбентов и т. д.).
При хроническом колите у детей, кроме лечебного питания, показан прием ферментных препаратов (панкреатин), пребиотиков и пробиотиков, энтеросорбентов, прокинетиков (лоперамид, тримебутин). Антибактериальные препараты назначаются по строгим показаниям. В рамках терапии колита детям рекомендуется употребление минеральной воды без газа, настоев и отваров лекарственных трав. При необходимости в комплекс терапевтических мероприятий включают ИРТ, физиотерапию (электрофорез, грязелечение, согревающие компрессы на область живота), массаж живота и лечебную гимнастику.
Прогноз и профилактика
В случае своевременного лечения и полноценной реабилитации острый колит у детей заканчивается клинико-лабораторным выздоровлением. При хроническом колите у детей соблюдение рекомендуемого режима обеспечивает продолжительную ремиссию. Частые обострения колита нарушают физическое развитие детей, их психосоциальную адаптацию.
Профилактика колита у детей предполагает соблюдение возрастной диеты и режима питания, полноценное лечение острых кишечных инфекций, глистных инвазий, дисбактериоза. Диспансерное наблюдение детей проводится педиатром и детским гастроэнтерологом. Проведение профилактических прививок разрешается в период стойкой ремиссии хронического колита у детей.
Источник
Лечение колитов у детей
Главная / Педиатр / Лечение колитов у детей
Колит — это воспалительное заболевание кишечника, при котором эпителиальный слой его слизистой оболочки постепенно дистрофируется. Процесс дистрофии проявляется в истончении и ослаблении слизистой, а также в ухудшении её регенеративных свойств.
Причины колитов
На развитие заболевания влияет совокупность негативных, как экзогенных (внешних), так и эндогенных (внутренних) факторов.
К ним относятся:
- врожденная предрасположенность;
- патологии плода;
- неправильный режим питания;
- некачественный рацион;
- инфицированность кишечными паразитами;
- предрасположенность к аллергии;
- кишечные инфекции;
- заражение органов пищеварительного тракта бактерией Helicobacter pylori;
- неконтролируемый прием антибактериальных и других препаратов;
- дисбактериоз кишечника.
Колит у детей до года чаще всего развивается на фоне врождённых пороков развития органов желудочно-кишечного тракта с присоединением частых вирусных инфекций, склонности к аллергии и непереносимости лактозы. В случае с детьми, находящимися на искусственном вскармливании, к факторам риска также относится неправильный подбор молочной смеси.
Симптомы колита
Определить воспаление кишечника тем сложнее, чем меньше возраст ребёнка. Часто проявления заболевания принимаются родителями за проблему временного характера. Особенно это касается грудничков — в их случае симптоматика смазана и может напоминать обычное расстройство пищеварения вследствие легкой кишечной инфекции или нарушения диеты кормящей матерью.
У детей старше одного года определить болезнь легче, поскольку симптомы становятся более выраженными и по поведению ребёнка в этом возрасте легче определить, что именно его беспокоит.
К общей для детей всех возрастов симптоматике относятся:
- Расстройство работы кишечника. Нарушения пищеварения могут проявляться по-разному и чередоваться между собой: от водянистого частого стула до запоров, длящихся несколько дней.
- Повышенное газообразование. Из-за нарушения структуры слизистой страдает иммунитет кишечника, что становится причиной дисбаланса микрофлоры. В ней отмечается преобладание патогенных микроорганизмов, результат жизнедеятельности которых — увеличение объема газов в кишечнике. Живот ребёнка становится вздутым, кожа на нем — натянутой, появляется отрыжка, частое отхождение газов.
- Тошнота и рвота возникают на этапах, когда колит у ребёнка находится на этапе развития — так организм сигнализирует о начавшемся патологическом процессе в желудочно-кишечном тракте (ЖКТ). Также рвота может быть спутником хронического колита в периоды его обострений.
- Примесь в кале — гной, кровь, желчь, слизь. Иногда количество вкраплений настолько незначительно, что определить их наличие можно только при помощи лабораторного анализа (копрограммы).
- Обезвоживание появляется при частом жидком стуле. В этом случае вместе с калом организм покидает большое количество воды. Определить обезвоживание можно по сухой, шелушащейся коже, запаху ацетона изо рта, бледности, вялости.
- Боль в животе, локализующаяся ниже пупка.
Классификация
Согласно этиологическому фактору подобное заболевание делится на:
— первичный — связанный с врождёнными аномалиями ЖКТ или генетической предрасположенностью;
— аллергический колит у детей;
— алиментарный, вызванный пищевыми отравлениями;
— медикаментозный; неспецифический колит у детей;
— токсический;
— паразитарный, в том числе и псевдомембранозный колит;
— лучевой; постинфекционный колит у детей;
— невротический.
В зависимости от эндоскопических и морфологических изменений воспалительный процесс бывает:
— катаральным;
— атрофическим;
— язвенно-эрозивным.
По клинической форме протекания существуют такие виды воспаления:
— острый колит у детей;
— хронический колит у детей;
— неспецифический язвенный колит;
— спастический колит у детей.
Классификация по характеру протекания делит воспалительное поражение толстого кишечника на такие разновидности:
— монотонный;
— рецидивирующий;
— прогрессирующий;
— латентный.
В зависимости от степени тяжести различают: лёгкий колит; среднетяжелый колит; тяжёлый колит.
Помимо этого, существует разделение подобной болезни, которое диктуется местом локализации воспалительного очага:
— тифлит — соответствует поражению слепой кишки;
— тифлоколит — говорит об одновременном вовлечении в патологию слепой и восходящей кишки;
— трансверзит — указывает на воспаление поперечно-ободочного отдела;
— ангулит кишечника — диагностируется при влиянии воспалительного процесса на поперечно-ободочную и нисходящую часть толстого кишечника;
— сигмоидит — обуславливается воспалительным поражением сигмовидной кишки;
— проктосигмоидит — характеризуется воспалением не только сигмовидной, но и прямой кишки;
— проктит — говорит про воспаление прямой кишки.
Помимо этого, колит у ребёнка может быть осложнённым и неосложненным.
Диагностика колитов
Постановка диагноза основывается на данных анамнеза, клинической картины, физикального, лабораторного, инструментального (рентгенологического, эндоскопического) обследования.
При исследовании крови у детей, страдающих колитами, обнаруживается анемия, гипоальбуминемия, снижение уровня электролитов в сыворотке кров
Копрологическое исследование выявляет наличие в кале лейкоцитов, слизи, стеатореи, амилореи, креатореи. Бактериологическое исследовании кала позволяет исключить инфекционную природу острого и хронического колита у детей. Анализ кала на дисбактериоз, как правило, демонстрирует изменение микробного пейзажа кишечника за счет возрастания условно-патогенных агентов — стафилококков, протея, кандид.
При эндоскопическом исследовании кишечника (колоноскопии, ректоскопии) у детей чаще выявляется картина катарального колита: слизистая оболочка толстой кишки гиперемирована, отечна; лимфоидные фолликулы увеличены; обнаруживается большое количество слизи, точечные кровоизлияния, ранимость слизистой при контакте.
Лечение колитов
Лечение колита у детей до трёх лет и старше осуществляется в большой степени при помощи нормализации рациона и режима питания. Чтобы облегчить состояние ребёнка и снизить интенсивность проявления симптоматики, назначается безмолочная диета, обогащенная мясными, рыбными блюдами, яйцами. Детей-искусственников до года переводят на безлактозную гипоаллергенную молочную смесь.
В случае с детьми, находящимися на грудном вскармливании, большое значение имеет выявление этиологии болезни, так как некоторые случаи аллергического колита требуют срочного перевода ребёнка на искусственное питание либо строгой диеты кормящей матери.
Из рациона детей старшего возраста в периоды обострения необходимо исключить все продукты, которые затрудняют процесс пищеварения, разъедают стенки слизистой, способствуют повышению газообразования.
Медикаментозное лечение колита сводится к приему пероральных препаратов, улучшающих пищеварение, защищающих и восстанавливающих слизистую оболочку кишечника.
Здоровье вашего ребенка в надежных руках наших врачей. Записывайтесь к педиатрам Медицинского центра «Север» в г. Александров по телефону 8 (49244) 9-32-49.
31.03.2020
Уважаемые пациенты! Медицинский центр «Север» в апреле работает ежедневно в штатном режиме с 9:00 до 20:00. Прием ведут все специалисты центра. В центре строго соблюдаются все требования и рекомендации для противодействия распространению коронавируса. Будьте здоровы и не выходите из дома без необходимости.
09.04.2019
Синдром хронической усталости или просто утомились? Проверьте себя самостоятельно! Но не забывайте, что поставить точный диагноз может только специалист! Записаться на прием к неврологу и узнать все подробности можно по телефону: 8 (49244) 9-32-49.
Опрос
Каких еще врачей Вы хотели бы видеть в нашем центре
Источник
Воспалительные заболевания кишечника — Закофальк
Что такое воспалительные заболевания кишечника?
Воспалительные заболевания кишечника (ВЗК) — язвенный колит и болезнь Крона — заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. При язвенном колите поражается только толстая кишка, при болезни Крона- любой отдел пищеварительного тракта (от ротовой полости до прямой кишки), но наиболее часто тонкая и толстая кишка.
Поражение кишечника при язвенном колите
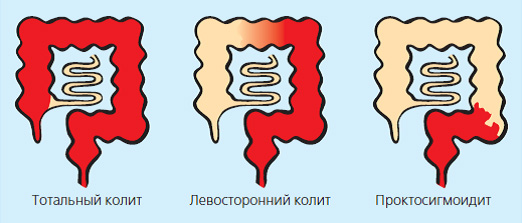
Поражение ЖКТ при болезни Крона

Данные о частоте воспалительных заболеваний кишечника в разных странах варьируют в широких пределах. Наиболее высокая заболеваемость в Скандинавских странах, северных штатах США, Израиле. В среднем ежегодно выявляют от 7 до 15 новых случаев язвенного колита и от 4 до 7 случаев болезни Крона на 100 000 населения. Эти болезни могут поражать любой возраст, но чаще всего проявляются в 20-40-летнем возрасте. Второй возрастной пик начала болезни — после 60 лет.
Почему возникают воспалительные заболевания кишечника?
К сожалению, причины развития воспалительных заболеваний кишечника до сих пор окончательно не установлены. Неизвестный фактор вызывает сбой в иммунной системе организма, который приводит к воспалению слизистой оболочки кишечника, в результате чего повреждается и стенка кишки.
В настоящее время считается, что воспалительные заболевания кишечника реализуются при взаимодействии 3 основных факторов:
- генетической предрасположенности;
- характера питания — преобладания в рационе рафинированных продуктов, увлечение фаст-фудом и др.;
- нарушение состава кишечной микрофлоры (микробиоты).
Для Вас важно знать, что язвенный колит и болезнь Крона являются хроническими заболеваниями, имеющими волнообразное течение, с периодами обострения и ремиссии. Постоянное медицинское наблюдение позволить хорошо контролировать Ваше состояние. Это предполагает регулярные визиты к врачу — до двух раз в год, даже если у Вас нет симптомов активной болезни. Посещение врача позволит не только наблюдать течение заболевания, но и корригировать лечение.
Как заподозрить воспалительные заболевания кишечника?
- понос (диарея) от 2-4 раз до 8-10 и более раз в сутки;
- примесь крови и слизи в стуле, кровь может быть, как в виде прожилок в кале, так и в чистом виде;
- ложные болезненные позывы на стул (тенезмы), с выделением слизи, крови или гноя («ректальный плевок») практически без каловых масс;
- боль в животе, чаще спастическая, усиливается перед стулом и не облегчается после стула;
- вышеуказанные симптомы часто возникают в ночное время или в предутренние часы.
К общим симптомам ВЗК относятся потеря веса, потеря аппетита, повышение температуры тела, усталость, замедление по сравнению со сверстниками роста и развития.
Могут ли быть поражены другие органы и части тела?
У некоторых больных ВЗК, могут развиться схожие патологии других частей тела — внекишечные проявления.
Наиболее частые из них:
- артрит (воспаление суставов)
- язвы ротовой полости (стоматит)
- поражения кожи (эритема — появление на голенях маленьких болезненных красных пятен)
- воспаление глаз (встречается реже). Следует обратиться к окулисту при покраснении глаз, резях, раздражении во избежание развития более серьёзных симптомов.
Как диагностировать?
При подозрении на ВЗК пациенту необходимо пройти ряд обследований:
1. Анализы крови (для выявления воспаления)
2. Анализ кала с целью выявления крови и исключения кишечной инфекции
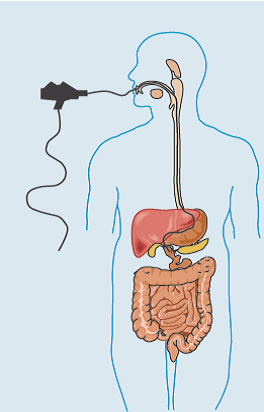
3. Эндоскопическое исследование:
— эзофагогастродуоденоскопия — аппарат в виде тонкой гибкой трубки (эндоскоп) вводится через рот для осмотра пищевода, желудка и верхней части тонкой кишки. Это исследование необходимо для диагностики болезни Крона, если воспалительный процесс возникает в верхних отделах ЖКТ и для выявления сопутствующих заболеваний.
— колоноскопия — «золотой стандарт» диагностики ВЗК. При этом исследовании эндоскоп вводится через задний проход в толстую кишку и нижнюю часть тонкой кишки. Эта процедура позволяет обследовать внутреннюю оболочку кишечника и взять биопсию (маленький кусочек ткани кишечника) с помощью эндоскопа. Микроскопический анализ биопсии позволяет в дальнейшем правильно поставить диагноз.
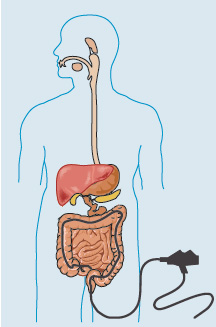
Более подробно о том, как правильно подготовиться к колоноскопии можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
4. Лучевые методы диагностики (ультразвуковое, рентгенографическое (с контрастным веществом) исследование, компьютерная томография и др.) играют вспомогательную роль в диагностике ВЗК.
Как лечатся воспалительные заболевания кишечника?
ВЗК — это хронические заболевания, которые чередуются периодами обострения и ремиссии (когда симптомов болезни нет).
Задачи лечения:
- при обострении как можно быстрее достичь ремиссии (ликвидировать воспаление);
- как можно более длительно поддерживать ремиссию — для этого необходимо принимать лекарства, которые будут предотвращать появление симптомов болезни;
- предотвратить осложнения заболевания.
Медикаментозное лечение ВЗК включает основные (направлены на купирование воспаление в кишечнике и предотвращение его возникновения) и вспомогательные (антибиотики, спазмолитики, ферменты, пребиотики, масляная кислота — направлены на купирование либо симптомов, либо на усиление основной противовоспалительной терапии) препараты. Выбор препарата и лекарственной формы зависит от локализации и распространенности воспаления в кишечнике, а также степени тяжести заболевания.

Какие лекарства используются для лечения ВЗК?
Основные препараты для лечения ВЗК:
1. Препараты 5-АСК (месалазин, сульфасалазин). Лекарственные формы — таблетки, гранулы для приема внутрь и свечи, клизмы, ректальная пена для местного введения в кишечник.
2. Стероидные гормоны (глюкокортикостероиды) — системные (действующие на уровне всего организма), вводятся внутрь или внутривенно и топические — будесонид (действующие непосредственно в зоне поражения кишечника), вводятся внутрь или местно в кишку в виде пены.
3. Иммуносупрессоры.
4. Биологические препараты — вводятся внутривенно или подкожно.
О чем нужно помнить во время лечения ВЗК:
1. Прием препаратов должен быть регулярным и постоянным, даже если у ребенка ремиссия и симптомов заболевания нет.
2. Любые изменения в терапии должны быть только с разрешения Вашего лечащего врача. ПОЭТОМУ САМОСТОЯТЕЛЬНО НЕЛЬЗЯ: прекращать прием лекарств, снижать дозу лекарств, заменять назначенные препараты на другие лекарства.
3. При появлении симптомов (рецидиве заболевания) не занимайтесь самолечением, сразу обратитесь к лечащему врачу.
Применение масляной кислоты при лучевых поражениях кишечника
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина — Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие — регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие — создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности — 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Источник