Лечение колита в беларуси
Содержание статьи
Хронический колит: симптомы, лечение
Хроническая форма колита является самой часто встречающейся разновидностью патологий, связанных с пищеварительной системой человеческого организма. Часто хронический колит сопровождается воспалительным поражением в тонкой кишке или в желудке.
Симптомы хронического колита
Основными проявлениями хронического колита можно считать: ноющие, тупые или схваткообразные болевые ощущения в разных областях живота, но временами боли становятся разлитыми и не имеют четкого очага поражения. Боль всегда усиливается после принятия пищи и становится слабее после дефекации или после отхождения газов. Боль способна усиливаться во время ходьбы. После постановки очистительных клизм или после тряски. Другими признаками заболевания являются метеоризм, урчание и вздутие живота, неустойчивость стула, позывы к дефекации сразу после еды, чувство неполноценного опорожнения кишечника. Иногда понос является настолько сильным, что дает о себе знать по пять – шесть раз за сутки, а в кале обнаруживаются примеси крови и слизи. При обострении заболевания могут появиться болевые ощущения в заднем проходе по причине развития воспаления на слизистой поверхности сигмовидной и прямой кишки. В процессе ощупывания живота выявляется его болезненность по направлению толстого кишечника, а также чередование друг с другом расширенных и спазмированных зон. Как правило, болезнь протекает волнообразно – обострения сменяются ремиссиями и наоборот.
Самыми часто встречающимися разновидностями хронического колита являются проктосигмоидит и проктит. В их развитии главная роль отводится бактериальной дизентерии, хроническим запорам, постоянным раздражениям в слизистой прямой кишки вследствие злоупотребления лечебными клизмами или слабительными препаратами. Описанные разновидности хронического колита дают о себе знать посредством боли с левой стороны в подвздошной области, в зоне заднего прохода, метеоризмом. Боль может не утихать ещё некоторое время после завершения дефекации и появляться при постановке очистительной клизмы.
Запоры часто дополняются ложными позывами к дефекации, стул, как правило, необильный и в нем содержится большое количество слизи, примеси крови и гноя. При ощупывании наблюдается боль в сигмовидной кишке, её урчание и спастическое сокращение.
Лечение хронического колита
Хроническая форма колита во время обострения требует лечения в условиях стационара, в отделении проктологии. Инфекционные колиты лечатся при условии помещения больного в специальное инфекционное отделение медицинского учреждения.
Важную роль при лечении заболевания играет соблюдение установленных врачом правил питания. При этом необходимо отказаться от употребления тех продуктов, которые способны химически или механически раздражать слизистую поверхность в кишечнике. Пищу следует употреблять в протертом виде и как минимум по четыре – пять раз за день. Помимо этого для предотвращения молочнокислого брожения пациентам нужно отказаться от потребления молока – это поможет понизить газообразование, также следует ограничить потребление капусты и бобовых. Что касается хлебобулочных изделий, то разрешается есть несладкий подсушенный хлеб из пшеничной муки, рыбу или мясо нежирных сортов требуется кушать после приготовления на пару. При утихании обострения разрешается расширение рациона питания.
Желательно отказаться от потребления фруктов или овощей в сыром виде, а также от молочнокислой продукции, охлажденной пищи и пищи с высокой кислотностью. С целью контролирования секреции жидкости в отделе кишечника необходимо отказаться или употреблять только в минимальных дозах поваренную соль.
При инфекционном происхождении колита с целью подавления активности бактериальной флоры, которая сформировалась по причине дисбактериоза, проводятся короткие курсы терапии антибиотическими препаратами. Выписывать лекарственные средства больному может только опытный специалист.
При обнаружении яиц глистов показан прием противогельминтных медикаментов, а для снятия боли применяются спазмолитические лекарства.
Сильный спазм при колите может стать причиной применения холинолитиков. Также для борьбы с метеоризмом при хроническом колите показаны энтеросорбенты. При нарушении пищеварительной функции используются ферментные средства. Зубиотики применяют с целью коррекции дисбиоза. Хороших результатов лечения помогает достигнуть постоянное санаторно-курортное лечение, а также бальнеотерапия.
Источник
«Причина до сих пор неизвестна». Как лечат болезнь Крона и язвенный колит в Беларуси
Источник материала:
Tut.by
Когда речь идет о таких «неудобных» диагнозах, как болезнь Крона и язвенный колит, существуют симптомы, которые неловко обсуждать даже с врачом. Воспалительными заболеваниями кишечника сегодня страдают около пяти миллионов людей по всему миру, причем в последние десятилетия количество пациентов растет. В рамках Всемирного дня борьбы с ВЗК доцент кафедры гастроэнтерологии и нутрициологии БелМАПО Елена Адаменко рассказала, что на сегодня известно врачам об этих тяжелых заболеваниях и как их лечат в нашей стране.
«Мы до сих пор не знаем причин развития ВЗК»
Разница между болезнью Крона и язвенным колитом в том, что в первом случае поражается любой отдел желудочно-кишечного тракта, а во втором ― только толстый кишечник. В остальном заболевания довольно схожи. Оба хронические, проявляются диареей, частым и жидким стулом, иногда с примесью крови или гноя. Среди других симптомов — повышенная температура, потеря аппетита, снижение массы тела, затрудненное и болезненное пищеварение. Причем, чем выше степень тяжести заболевания, тем больше его клинических проявлений.
― Мы до сих пор не знаем, в чем причина развития ВЗК. При экспериментах не было обнаружено никакой определенной инфекции, пищевого аллергена или другого фактора, который мог бы вызвать эти заболевания. Предполагается, что иммунная система человека по каким-то причинам, возможно, генетическим, неадекватно реагирует на собственные микроорганизмы и продукты их жизнедеятельности. Она воспринимает их как болезнетворные. Соответственно, иммунитет начинает вырабатывать различные антитела, направленные на то, чтобы вывести «врагов». Так запускается воспалительная реакция, — объясняет Елена.
ВЗК могут возникнуть в любом возрасте, однако первый пик заболеваемости приходится на 20−30 лет, второй — после 60. Почему — ответить сложно. В среднем по Беларуси около 5000 больных: приблизительно 1000 с болезнью Крона и 4000 с язвенным колитом. Последний во всем мире встречается чаще. Статистика говорит о том, что в Европе за прошедшие сорок лет количество людей с диагнозом ВЗК увеличилось в 4 раза. В нашей стране эти цифры также растут.
― Возможно, это связано с тем, что заболевание стало легче диагностировать. Или же пациенты теперь более образованные и чаще обращаются к врачу, если их что-то беспокоит. Например, длительная диарея, — предполагает специалист. — Здоровые люди должны проходить обследование у терапевта или врача общей практики раз в два года. Пациенты с ВЗК наблюдаются у гастроэнтеролога. Частота посещения доктора зависит от тяжести заболевания, но составляет не реже одного раза в год.
Как спастись от непредсказуемой болезни?
Так как факторы, влияющие на развитие болезни Крона и язвенного колита пока точно не установлены, единственная профилактика этих заболеваний ― здоровый образ жизни. И в первую очередь это отказ от курения. Исследования установили, что у людей, зависимых от сигареты, ВЗК развивается чаще. Также риску подвержены дети, которые находились на искусственном вскармливании. Чтобы не спровоцировать болезнь, стоит избегать стрессов и беречься от различных кишечных инфекций ― они могут вызвать ряд воспалительных реакций в толстой кишке.
ВЗК легко перепутать с другими заболеваниями. Например, с псевдомембранозным колитом ― обычно он проявляется после длительного лечения антибиотиками, которые убивают естественную микрофлору человека. Похожие симптомы возникают при сальмонеллезе, дизентерии и др. Все перечисленное поражает желудочно-кишечный тракт, однако является инфекцией, а не хронической воспалительной болезнью кишечника.
― Находясь в контакте с больным дизентерией и спустя время обнаружив у себя характерные симптомы, вы, конечно, можете заподозрить заражение. Но для точного определения диагноза следует все равно обратиться к специалисту. Когда здоровый человек замечает у себя кровь в стуле, его должно это насторожить. Причиной может быть как геморрой, так и начальная стадия ВЗК, — утверждает гастроэнтеролог.
Компьютерная томография и камера в желудке
Основной метод диагностики воспалительных заболеваний кишечника ― это колоноскопия. В просвет кишки через задний проход вводится гибкий эндоскоп. На торцевой части аппарата размещена специальная видеокамера, изображение с которой передается на экран монитора. Также используется ступенчатая биопсия. Для нее врачи берут фрагменты слизистой оболочки тонкой и толстой кишки и изучают их под микроскопом. Это необходимо для подтверждения диагноза.
― Среди новейших способов исследования ― компьютерная томография с контрастированием кишечника. Она абсолютно безболезненна: тело пациента просвечивается рентгеновскими лучами, и изображение внутренних органов выводится на экран компьютера, — поясняет Елена. — Еще один метод ― капсульная эндоскопия. Пациент проглатывает специальную капсулу, оборудованную камерой. В процессе движения по желудочно-кишечному тракту устройство делает снимки и передает информацию на записывающий ресивер. Спустя время «пилюля» выводится из организма естественным путем.
При выборе терапии врачи оценивают общее состояние пациента, его жалобы и результаты исследования кишечника. Например, если человек резко теряет массу тела или находится в стадии обострения болезни, то, кроме необходимых лекарств, ему назначают дополнительное питание. Оно представляет собой смеси, которые содержат уже расщепленные питательные вещества ― для них требуется минимальное переваривание.
― Если ВЗК находится в стадии обострения, пациент должен соблюдать строгую диету. Исключается грубая клетчатка, свежее молоко, овощи можно есть лишь в отварном или запеченном виде, ограничивается потребление жиров. Во время ремиссии рацион расширяется. Рекомендуется высококалорийная диета, богатая белком, витаминами, микроэлементами. Кроме того, пациентам следует ограничить употребление сахара, а при непереносимости лактозы ― молочных продуктов. Если у человека, ко всему прочему, есть сужение просвета кишки, то ему придется избегать продуктов, богатых клетчаткой. Иначе они будут плохо проходить по кишечнику, вызывая болевые ощущения.
«Бывает, что ВЗК приводит к инвалидности»
В среднем на то, чтобы установить диагноз, уходит несколько месяцев. Конечно, в этот период человек чувствует себя плохо. Облегчение наступает сразу после начала лечения.
― Четкое соблюдение всех рекомендаций врача помогает длительное время поддерживать состояние ремиссии ― ослабления симптомов. В это время человек может работать, учиться, путешествовать ― никаких ограничений в образе жизни нет. Однако нельзя дать точных прогнозов, как часто «затишье» будет сменяться обострением. Все зависит от конкретного пациента и течения его заболевания, — считает Елена.
К сожалению, нередки случаи, когда ВЗК приводят к инвалидности. По словам гастроэнтеролога, часто это происходит по вине самих пациентов:
― При болезни Крона и язвенном колите необходим постоянный прием лекарств. Иногда они вводятся через прямую кишку, иногда ― внутривенно. Человеку приходится часто посещать медицинские учреждения, что требует определенной организации своей жизни. Не все на это способны, — уверяет специалист.
На базе 10-й городской клинической больницы Минска действует Республиканский центр гастроэнтерологии. Обратиться сюда может любой пациент. Однако желательно предварительно пройти осмотр и получить направление от гастроэнтеролога своего региона. В обычной поликлинике врач-гастроэнтеролог есть не всегда, зато его можно найти практически во всех межрайонных и областных центрах страны.
В Беларуси пациенты с диагнозом ВЗК имеют право получать лекарства бесплатно. Наличие или отсутствие инвалидности значения не имеет.
Важную часть лечения составляет психологическое состояние человека: ему важно понимать, что он не остался один на один со своей проблемой. 19 мая в отеле «DoubleTree by Hilton» прошла открытая встреча пациентов с воспалительными заболеваниями кишечника, организованная ОО «Белорусская ассоциация врачей» при поддержке компании Takeda. Любой, кто столкнулся с проблемой ВЗК мог прийти, услышать истории других пациентов, поделиться своей, а также задать вопросы специалистам.
― Сейчас в медицине есть модное понятие ― комплаенс (от англ. «согласие», «соответствие» — прим. TUT.BY). Это означает, что пациент должен довериться врачу и добровольно следовать предписанным рекомендациям. Только так можно сделать лечение ВЗК наиболее эффективным, — уверена Елена.
Теги: Минск
Чтобы разместить новость на сайте или в блоге скопируйте код:
На вашем ресурсе это будет выглядеть так
Рассказываем, что на сегодня известно врачам о воспалительных заболеваниях кишечника.
Источник
ит — и колет, и болит
Образ жизни современного городского человека неразрывно связан с влиянием целого ряда неблагоприятных факторов — однообразным питанием, избыточным потреблением мучной и животной пищи, низкой двигательной активностью, стрессом, недосыпанием, злоупотреблением острой пищей и алкоголем. Разумеется, столь обширный перечень вредных привычек самым негативным образом сказывается на здоровье человека, и в частности на нормальном функционировании толстой кишки.

Острое или хроническое воспаление слизистой оболочки толстой кишки именуется обобщающим термином «колит», который в зависимости от причинных факторов бывает нескольких разновидностей. Инфекционный колит вызывают кишечные паразиты, бактерии (сальмонеллы, шигеллы) или патогенные грибы, проникающие в организм человека при употреблении загрязненной воды и плохо вымытых овощей и фруктов, несоблюдении правил личной гигиены. Ишемический колит является следствием нарушения кровоснабжения кишечника, когда на фоне атеросклероза у пожилых людей происходит сужение брыжеечных артерий. Наиболее опасна острая закупорка сосудов кишечника, поскольку в этой ситуации очень быстро развивается некроз кишечной стенки, что в большинстве случаев приводит к летальному исходу. Длительный прием некоторых лекарственных средств, включая слабительные, антибиотики, салицилаты, тоже может стать причиной так называемого лекарственного колита, а токсическая его форма наблюдается при попадании в организм различных ядовитых веществ — мышьяка, ртути, свинца, фосфора. К аутоиммунным заболеваниям относится язвенный колит, возникающий вследствие выработки антител к собственной слизистой оболочке толстой кишки.
Основными симптомами заболевания являются вздутие живота, неустойчивость стула (чередование запора с диареей), боль в животе схваткообразного, тупого или ноющего характера, наличие в каловых массах крови и слизи, потеря аппетита, общая слабость, снижение массы тела. Интенсивность боли в животе обычно усиливается после приема пищи или перед дефекацией и может ослабевать после стула, отхождения газов или очистительной клизмы. Пациента также может беспокоить чувство неполного опорожнения кишечника, когда во время дефекации выделяется небольшое количество кашицеобразных каловых масс. Обострение воспалительного процесса сопровождается появлением ложных позывов на дефекацию, сопровождающихся отхождением газов с отдельными комочками каловых масс или слизи с прожилками крови.
Характер лечебных мероприятий зависит от конкретной причины, вызвавшей колит. Например, в случае инфекционного колита применяются антибактериальные или противопаразитарные препараты, при токсическом колите — солевые слабительные средства, а при ишемическом — как правило, не обойтись без хирургического вмешательства. После курса антибактериальной терапии необходимо провести лечение, направленное на восстановление нормальной кишечной микрофлоры, препаратами, содержащими бифидо– и лактобактерии. Разумеется, что правильное лечение может назначить только специалист, проведя целый ряд лабораторных и инструментальных исследований. Однако в основе лечения колита лежит в первую очередь соблюдение правильно подобранной диеты, которая должна быть не только щадящей, но и содержащей все необходимые нутриенты для полноценного функционирования организма.
Прежде всего, необходимо исключить острые, кислые, соленые блюда, алкогольные напитки, растительную пищу. При обострении заболевания питание должно быть дробным (6 — 7 раз в сутки), рекомендуется тщательно пережевывать или предварительно измельчать пищу. В рационе питания предпочтение следует отдавать слизистым супам, мясу, птице и рыбе нежирных сортов, фрикаделькам, паровым котлетам, отварным овощам в виде пюре. Из напитков рекомендуются чаи, некрепкий кофе без добавления молока, фруктовые и ягодные соки (кроме виноградного, сливового и абрикосового), кисели, отвары шиповника и черной смородины. Нельзя употреблять в пищу свежие овощи и фрукты, сладости, газированные напитки. Если колит сопровождается запорами, необходимо увеличить в рационе количество продуктов, богатых растительной клетчаткой (протертые овощи и фрукты). Весьма полезными будут лечебная физкультура, массаж живота, растительные слабительные средства. Далеко не последнее место в лечении хронического колита занимают физиотерапия (диатермия, грязевые аппликации) и санаторно–курортное лечение.
Избавьтесь от вредных привычек и сохраните свой кишечник здоровым!
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Советская Белоруссия № 177 (25059). Четверг, 15 сентября 2016
Источник
Колит — почему начинается, как распознать, как лечить
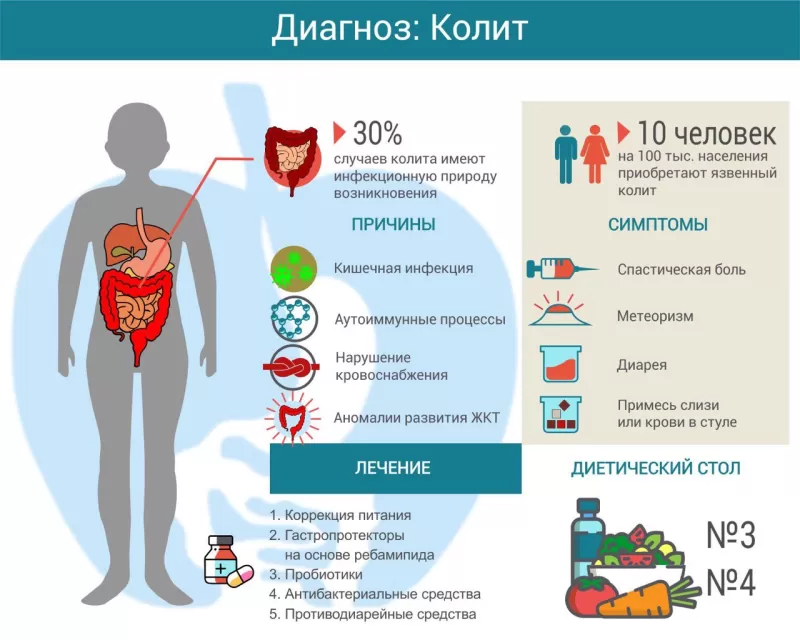
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник