Лечебная тактика у больных с диагностированным ишемическим колитом
Содержание статьи
Тест по Гастроэнтерологии и гепатологии
- 1. соматостатин;
- 2. глюкагон;
- 3. гистамин;
- 4. мотилин;
- 5. вазоактивный интестинальный пептид.
- 1. до 0,5 л;
- 2. 0,5-1,0 л;
- 3. 1,0-1,5 л;
- 4. 1,5-2,0 л;
- 5. 2,0-2,5 л.
- 1. 2-4 часа;
- 2. 10-12 часов;
- 3. 18-24 часа;
- 4. 48-72 часа;
- 5. 96-120 часов.
- 1. абдоминальные боли;
- 2. стеаторея;
- 3. креаторея;
- 4. водная диарея;
- 5. диабет.
- 1. локализация;
- 2. определенность этиологии;
- 3. отсутствие рецидивирующего течения;
- 4. хорошо поддаются медикаментозной терапии;
- 5. часто пенетрируют.
- 1. тест с D-ксилозой;
- 2. тест на толерантность к лактозе;
- 3. рентгенологическое исследование ЖКТ;
- 4. клинический анализ крови;
- 5. исследование желудочной секреции.
- 1. атропин;
- 2. новокаин;
- 3. баралгин;
- 4. промедол;
- 5. морфин.
- 1. «голодные» боли в эпигастрии;
- 2. «ночные» боли;
- 3. терапевтический эффект от приема антацидов;
- 4. хронический антральный гастрит, ассоциированный с HP;
- 5. рвота съеденной накануне пищей.
- 1. боли через 3-4 часа после еды;
- 2. боли с иррадиацией в левое или правое подреберье;
- 3. «пульсирующие» боли;
- 4. кровотечения;
- 5. положительный эффект от приема антацидов.
- 1. амилазы;
- 2. липазы;
- 3. глюкозы;
- 4. щелочной фосфатазы;
- 5. γ-глютамилтранспептидазы.
- 1. стенозе выходного отдела желудка;
- 2. первично язвенной форме рака;
- 3. пенетрации язвы;
- 4. перфорации язвы;
- 5. микрокровотечении из язвы.
- 1. органический стеноз пилородуоденальной зоны;
- 2. функциональный стеноз;
- 3. рак желудка;
- 4. пенетрацию язвы;
- 5. перфорацию язвы.
- 1. прерывистая курсовая терапия гастроцепином;
- 2. поддерживающая терапия зантаком в течение длительного времени;
- 3. хирургическое лечение;
- 4. терапия солкосерилом;
- 5. определение HP и при положительном результате — антибактериальная терапия на фоне приема де-нола.
- 1. опущение диафрагмы;
- 2. повышение внутрибрюшного давления;
- 3. сокращение дна желудка;
- 4. сокращение антрального отдела;
- 5. сокращение абдоминальной мускулатуры.
- 1. эуфиллин;
- 2. атропин;
- 3. кофеин;
- 4. гистамин;
- 5. инсулин.
- 1. 100-200 граммов;
- 2. 300-400 граммов;
- 3. 500-700 граммов;
- 4. 800-1000 граммов;
- 5. более 1000 граммов.
- 1. александрийский лист;
- 2. корень ревеня;
- 3. бисакодил;
- 4. пурген;
- 5. сорбит.
- 1. болезнь Уиппла;
- 2. болезнь Гордона;
- 3. болезнь Крона;
- 4. целиакия спру;
- 5. синдром раздраженной кишки.
- 1. болезнь Гордона;
- 2. болезнь Уиппла;
- 3. болезнь Крона;
- 4. лимфосаркома;
- 5. целиакия спру.
- 1. болезнь Уиппла;
- 2. хронический панкреатит;
- 3. цирроз печени;
- 4. синдром Пейтца-Эйгерса;
- 5. болезнь Рандю-Ослера.
- 1. хронический гастрит;
- 2. хронический панкреатит;
- 3. дискинезия желчного пузыря;
- 4. артерио-мезентериальная компрессия двенадцатиперстной кишки;
- 5. грыжа пищеводного отверстия диафрагмы.
- 1. болезнь Уиппла;
- 2. лимфосаркома;
- 3. лимфогранулематоз;
- 4. карциноид;
- 5. неспецифический язвенный колит.
- 1. желчный пузырь;
- 2. печень;
- 3. малый сальник;
- 4. большой сальник;
- 5. поджелудочная железа.
- 1. экзокринная недостаточность поджелудочной железы;
- 2. эндокринная недостаточность поджелудочной железы;
- 3. перитонит;
- 4. кисты в поджелудочной железе;
- 5. асцит.
- 1. диета;
- 2. кортикостероиды;
- 3. ферментные препараты;
- 4. анальгетики;
- 5. сандостатин.
- 1. боли в животе;
- 2. наличие крови в кале;
- 3. нарушение функции кишечника;
- 4. анемия;
- 5. все перечисленные выше симптомы.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. формирование фистул и свищей;
- 2. кишечное кровотечение;
- 3. токсический мегаколон;
- 4. кишечная непроходимость;
- 5. все вышеперечисленное.
- 1. болезнь Крона;
- 2. неспецифический язвенный колит;
- 3. ишемический колит;
- 4. псевдомембранозный колит.
- 1. наличие язвенного дефекта;
- 2. наличие нейтрофильных лейкоцитов в собственной пластин¬ке слизистой оболочки кишечной стенки;
- 3. наличие пролиферативной активности фибробластов.
- 1. неспецифический язвенный колит;
- 2. псевдомембранозный колит;
- 3. ишемический колит;
- 4. болезнь Крона.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. не имеются;
- 2. имеются.
- 1. не имеются;
- 2. имеются.
- 1. линкомицин + цефалоспорин;
- 2. ванкомицин + тетрациклин;
- 3. метронидазол + клиндамицин + кишечные адсорбенты;
- 4. ванкомицин + метронидазол + кишечные адсорбенты;
- 5. эритромицин + клиндамицин + кишечные адсорбенты.
- 1. немедленное оперативное вмешательство;
- 2. налаживание парентерального питания, увеличение дозы кортикостероидов, выжидательная тактика в течение 12 часов;
- 3. налаживание парентерального питания, увеличение дозы кор-тикостероидов, выжидательная тактика в течение 48 часов;
- 4. выжидательная тактика в течение 48 часов без изменения проводимой базисной терапии.
- 1. косое расположение волокон в мышечном слое между очагами атрофии;
- 2. наличие грануляционной ткани в дне язвенного дефекта в сочетании с обнаружением в подслизистой основе макрофагов, нагруженных гемосидерином;
- 3. наличие в подслизистой основе нейтрофильных лейкоцитов в сочетании с косым расположением волокон в мышечном слое между очагами атрофии.
- 1. антибиотики;
- 2. производные 5′-аминосалициловой кислоты;
- 3. кортикостероиды;
- 4. цитостатики;
- 5. сочетание кортикостероидов с цитостатиками.
- 1. оперативное лечение;
- 2. выжидательная тактика для оценки исхода развития естественного течения;
- 3. только медикаментозное лечение.
- 1. болезни Уиппла;
- 2. болезни Крона;
- 3. хронического дизентерийного колита;
- 4. целиакии;
- 5. неспецифического язвенного колита.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. неизвестна;
- 2. применение антибиотиков или суперинфекция при выполнении медицинских манипуляций;
- 3. пищевая токсикоинфекция.
- 1. clostridium dificille;
- 2. неспецифическая кокковая флора;
- 3. гемолитический стрептококк;
- 4. кишечная палочка;
- 5. причина болезни неизвестна.
- 1. ректороманоскопия;
- 2. ирригоскопия;
- 3. колоноскопия.
- 1. соединительной тканью;
- 2. клетками собственной пластинки слизистой оболочки кишечной стенки;
- 3. тканевым детритом и фибрином.
Источник
Ишемический колит
Ишемический колит — это острое или хроническое воспалительное заболевание толстого кишечника, которое возникает вследствие нарушения кровоснабжения его стенок. Проявляется болями в животе разной интенсивности, неустойчивым стулом, кровотечениями, метеоризмом, тошнотой, рвотой и снижением массы тела (при хроническом течении). В тяжелых случаях повышается температура тела, появляются симптомы общей интоксикации. С целью диагностики проводят ректороманоскопию, ирригоскопию, колоноскопию и ангиографию нижней брыжеечной артерии. Лечение на начальных этапах консервативное, при неэффективности — хирургическое.
Общие сведения
Ишемический колит — это сегментарное нарушение кровообращения в стенках толстого кишечника вследствие окклюзии или сужения кровеносных сосудов, которое ведет к воспалению, стриктуре и некрозу участка кишки. Впервые термин «ишемический колит» был введен в 1966 году. Заболевание регистрируется в основном у людей старшего возраста. На долю пациентов, которым больше 50-ти лет, выпадает 80% случаев ишемического колита. Встречается с одинаковой частотой у мужчин и женщин, распространен равномерно во всех странах и на всех континентах. По разным данным, около трети всех заболеваний толстого кишечника у пациентов старшей возрастной группы вызвано именно нарушением кровообращения в его стенках. Лечением и диагностикой занимаются врачи-проктологи, хотя первоначально пациенты с симптомами ишемического колита могут госпитализироваться в отделение гастроэнтерологии или общей хирургии.
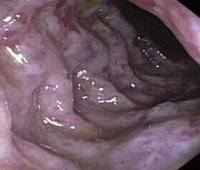
Ишемический колит
Причины
Существует большое количество причин ишемического колита, связанных со спазмом сосудов, кровоснабжающих толстый кишечник, их окклюзией, снижением общего артериального давления. Окклюзия сосудов может возникнуть вследствие атеросклероза, эмболии либо тромбоэмболии сосудов брыжейки, аллергических реакций, травм, послеоперационных осложнений, системного васкулита, ДВС-синдрома. Ишемический колит, как следствие сниженного артериального давления, вызывают шоковые состояния, острые аллергические реакции, расслоение аневризмы аорты, тяжелые анемии, существенное обезвоживание организма (кровопотеря, кишечная инфекция с профузным поносом).
При окклюзии сосудов чаще всего развивается некроз или гангрена стенки кишечника. Площадь поражения зависит от диаметра сосуда, полного или неполного перекрытия его просвета, длительности окклюзии, возможности развития коллатерального кровотока. Если просвет сосуда перекрывается постепенно, например, при атеросклерозе, ишемический колит может приобретать хроническое течение с формированием стриктур.
Толстый кишечник — один из наиболее слабо снабжаемых кровью органов, особенно в тех участках, где есть сосудистые анастомозы. Его функциональная активность сопровождается еще большим снижением кровотока. Поэтому шоковые состояния, сердечная недостаточность (острая или хроническая), потеря крови при травмах, операциях или потеря жидкости при кишечных инфекциях очень быстро ведут к развитию ишемии и, как следствие, ишемического колита.
Патогенез
Наиболее часто ишемический колит развивается в сигмовидной и поперечной ободочной кишке, особенно в тех случаях, когда его причиной выступает атеросклероз. Но это не исключает того, что могут быть задействованы и другие отделы. В первую очередь страдает слизистая оболочка, но со временем может вовлекаться подслизистая основа и мышечный слой. Если наступает окклюзия больших артерий, процесс развивается стремительно с участием всех слоев кишечной стенки. Ишемические изменения могут быть обратимыми и необратимыми. Если не наступил некроз, и нет гангрены, слизистая после возобновления кровотока довольно быстро приходит в норму. При хроническом ишемическом колите изменения нарастают постепенно, это может привести к появлению воспаления, язв и в конечном итоге — к развитию стриктур.
Классификация
Ишемический колит по течению может быть острым или хроническим. Острый колит развивается с инфарктом слизистой, подслизистого слоя и всей стенки кишечника. Хронический колит может со временем осложняться стриктурами толстого кишечника. В клинической проктологии также выделяют транзиторную форму ишемического колита (с обратным развитием симптомов и морфологических изменений), стенозирующую (с формированием стриктур), гангренозную (с образованием язв, некроза всех слоев кишечной стенки, частыми осложнениями и прогрессирующими морфологическими изменениями без обратного развития).
Симптомы ишемического колита
Патология развивается остро или подостро. Специфических симптомов это заболевание не имеет, поэтому диагностировать его бывает довольно затруднительно. В основном больные жалуются на боли в животе, периодически повторяющиеся кишечные кровотечения, неустойчивый стул. Поносы чередуются с запорами; преобладает склонность к учащенному жидкому стулу с большим количеством слизи и примесями крови. При пальпации живота выявляется болезненность в левой подвздошной области, возле пупка. При пальцевом ректальном исследовании можно выявить кровь, слизистые и гнойные выделения в прямой кишке. Интенсивность той или иной симптоматики зависит от формы ишемического колита и размеров пораженного участка.
Обратимая форма ишемического колита развивается тогда, когда период нарушения кровообращения был коротким или быстро стали развиваться коллатерали. Характеризуется периодическими болями в животе слева или возле пупка. Иногда их интенсивность и продолжительность настолько малы, что пациенты не обращают на них внимания. Боли появляются через полчаса после еды или после физической нагрузки и могут самостоятельно исчезать на протяжении нескольких часов. По своему характеру ощущения похожи на боль при стенокардии или при перемежающей хромоте. Через некоторое время могут присоединиться тенезмы, у больного появляется жидкий стул с кровью и слизью. Кровь в кале иногда выявляется через несколько дней или недель после начала заболевания.
При дальнейшем развитии патологического состояния симптомы могут самостоятельно проходить или нарастать, если ишемический колит переходит в необратимую форму. В последнем случае у пациента усиливаются боли, стул становится обильным, жидким, с выделениями крови, слизи, гнилостным запахом. Общее состояние ухудшается, может появиться гипертермия, тошнота, рвота, симптомы общей интоксикации.
Осложнения
Профузные кровотечения, даже при тяжелом течении ишемического колита, возникают крайне редко. Массивный некроз стенок кишечника может стать причиной перфорации толстой кишки и спровоцировать развитие перитонита. Хронический ишемический колит часто приводит к формированию стриктур, кишечной непроходимости, образованию раковых опухолей в месте сужения толстой кишки.
Диагностика
Наиболее информативны при диагностике ишемического колита инструментальные методы исследования. Ректороманоскопия помогает предположить диагноз, но не дает полной картины. При обратимой форме ишемического колита в прямой и сигмовидной кишке видны небольшие кровоизлияния в слизистую оболочку. При некротической форме можно увидеть язвы с четкими краями и фибриновыми пленками на фоне бледной слизистой. Получить больше диагностических данных можно при выполнении биопсии.
Ирригоскопия — одно из самых информативных диагностических исследований при ишемическом колите. При обратимых изменениях в местах ишемии можно увидеть дефекты в виде пальцевых вдавливаний. Через короткое время они могут исчезнуть, поэтому исследование нужно проводить сразу же при первых подозрениях на ишемический колит. Некротические изменения видны в виде стойких язвенных дефектов. При выполнении ирригоскопии можно диагностировать и стриктуры. Колоноскопия позволяет более четко увидеть морфологические изменения в стенках всего толстого кишечника, взять биопсию из участков с ишемией или со стриктурами толстой кишки, особенно если возникает подозрение на их злокачественное перерождение.
Для выяснения причины и уровня обструкции сосудов проводят ангиографию нижней брыжеечной артерии. При осложнениях ишемического колита для оценки состояния пациента выполняют общие и биохимические анализы крови. Для коррекции антибиотикотерапии проводят бакпосев кала и крови с определением чувствительности к препаратам.
Дифференциальный диагноз при ишемическом колите проводят с инфекционными заболеваниями (дизентерия, амебиаз, гельминтозы), неспецифическим язвенным колитом, болезнью Крона, злокачественными новообразованиями. При инфекционных заболеваниях на первый план выходят симптомы общей интоксикации, есть соответствующий эпидемиологический анамнез. Язвенный колит и болезнь Крона развиваются постепенно, в более молодом возрасте. Развитие раковых опухолей толстого кишечника происходит на протяжении длительного времени, часто на протяжении нескольких лет.
Лечение ишемического колита
На первом этапе заболевания проводят консервативную терапию. Назначают щадящую диету, легкие слабительные, препараты, улучшающие кровоток (сосудорасширяющие) и реологию крови (антиагреганты). Улучшают результаты комплексного лечения ишемического колита такие препараты, как дипиридамол, пентоксифиллин, комплексы витаминов. При тяжелом состоянии больного проводят дезинтоксикационную терапию, коррекцию водно-электролитного баланса, иногда выполняют переливание крови. Большое значение для разгрузки кишечника имеет парентеральное питание. При бактериальных осложнениях ишемического колита назначают антибиотики и сульфаниламидные препараты.
Хирургическое лечение ишемического колита показано при обширном некрозе, гангрене толстого кишечника, перфорации и перитоните. Пораженный участок кишечника удаляют в пределах здоровых тканей, затем проводят ревизию и оставляют послеоперационный дренаж. Поскольку возраст пациентов с ишемическим колитом в основном пожилой, осложнения после таких операций довольно часты. При стриктурах, которые перекрывают или сужают просвет кишечника, проводят плановые операции.
Прогноз и профилактика
Прогноз ишемического колита зависит от формы заболевания, течения и наличия осложнений. Если кровоток возобновился, и некроз не развился, прогноз достаточно благоприятный. При некрозе все зависит от обширности процесса, своевременной диагностики и правильно проведенного оперативного вмешательства. Также течение патологии зависит от возраста, общего состояния больного и сопутствующих заболеваний.
Поскольку ишемический колит возникает в большинстве случаев как осложнение атеросклероза, сердечной недостаточности, послеоперационного периода при вмешательствах на кишечнике, желудке, органах малого таза, то основа профилактики — адекватное лечение первичных заболеваний. Большое значение имеет также правильное питание, регулярные профилактические медицинские осмотры.
Источник
093. Какова лечебная тактика у больных с диагностированным ишемическим колитом?
1) оперативное лечение;
2) выжидательная тактика для оценки исхода развития естественного течения;
3) только медикаментозное лечение.
094. Пальпируемая «кишечная абдоминальная масса» является клиническим признаком:
1) болезни Уиппла;
2) болезни Крона;
3) хронического дизентерийного колита;
4) целиакии;
5) неспецифического язвенного колита.
095. Рентгенологический феномен «дымохода» характерен для кишечной стриктуры, ассоциированной с:
1) раком толстой кишки;
2) неспецифическим язвенным колитом;
3) псевдомембранозным колитом;
4) ишемическим колитом;
5) не ассоциирован ни с одним из перечисленных заболеваний.
096. Рентгенологический феномен «яблочной кожуры» характерен для кишечной стриктуры, ассоциированной с:
1) раком толстой кишки;
2) неспецифическим язвенным колитом;
3) псевдомембранозным колитом;
4) ишемическим колитом;
5) не ассоциирован ни с одним из перечисленных заболеваний.
097. Наиболее частая причина развития псевдомембранозного колита в многопрофильном стационаре:
1) неизвестна;
2) применение антибиотиков или суперинфекция при выполнении медицинских манипуляций;
3) пищевая токсикоинфекция.
098. Этиологическим фактором псевдомембранозного колита является:
1) сlostridium dificille;
2) неспецифическая кокковая флора;
3) гемолитический стрептококк;
4) кишечная палочка;
5) причина болезни неизвестна.
099. Какой из перечисленных методов инструментального исследования является «эталонным» для диагностики псевдомембранозного колита на ранней стадии заболевания?
1) ректороманоскопия;
2) ирригоскопия;
3) колоноскопия.
100. Чем в морфологическом отношении представлены мембраны при псевдомембранозном колите?
1) соединительной тканью;
2) клетками собственной пластинки слизистой оболочки кишечной стенки;
3) тканевым детритом и фибрином.
101. Наиболее частая причина развития хронических диффузных заболеваний печени:
1) гепатотропные вирусы;
2) алкоголь;
3) наследственные заболевания — болезни накопления;
4) токсические гепатотропные агенты.
102. Наиболее распространенной гепатотропной вирусной инфекцией, формирующей хронические диффузные заболевания печени, является:
1) HBV-инфекция;
2) HCV-инфекция;
3) HAV-инфекция;
4) HBV/HDV-инфекция, HDV-инфекция.
103. Какая из форм хронических диффузных заболеваний печени отдельно не выделяется экспертами ЛосАнджелесской класификации хронических гепатитов?
1) вирусные гепатиты;
2) токсические гепатиты;
3) алкогольный гепатит;
4) криптогенный гепатит.
104. Какие из перечисленных клинических синдромов свойственны неалкогольному стеатогепатиту?
1) отсутствие маркеров вирусной инфекции;
2) избыточная масса тела;
3) гиперлипидемия, преимущественно за счет триглицеридов;
4) отсутствие указаний на злоупотребление алкоголем;
5) все вышеперечисленное.
105. Морфологическими критериями неалкогольного стеатогепатита являются:
1) наличие изолированной жировой дистрофии гепатоцитов;
2) наличие жировой дистрофии гепатоцитов в сочетании с некрозами и лимфогистиоцитарной инфильтрацией;
3) все перечисленное.
106. Что является «эталонным» лабораторным маркером алкогольного гепатита?
1) повышение трансаминаз;
2) повышение ‑глутаминтранспептидазы;
3) сочетанное повышение трансаминаз и ‑глутаминтранспептидазы;
4) десахарированный трансферрин;
5) ничего из вышеперечисленного.
107. Наиболее быстрые сроки прогрессирования хронического гепатита B в цирроз/рак печени ассоциированы с:
1) мужским полом пациентов;
2) мутантным (Hbe-негативным) штаммом HBV;
3) злоупотреблением алкоголем;
4) длительностью заболевания;
5) со всеми перечисленными факторами.
108. Наиболее частая мутация HBV ассоциирована с:
1) мутацией в pre-cor-зоне;
2) мутацией в зоне ДНК‑полимеразы;
3) мутацией в s‑зоне.
109. Какие из перечисленных морфологических признаков определяют неспецифический индекс гистологической активности гепатита по Knodell-Ischak?
1) лимфогистиоцитарная инфильтрация паренхимы;
2) наличие некрозов;
3) активация сателлитных клеток печени;
4) все вышеперечисленное;
5) ничего из вышеперечисленного.
110. Индекса фиброза 2 по Desmeth соответствует морфологическим критериям:
1) минимального фиброза;
2) отсутствию фиброза;
3) выраженному фиброзу;
4) циррозу печени;
5) умеренному фиброзу.
111. Наиболее типичными морфологическими признаками хронического гепатита В являются:
1) наличие фоновой жировой дистрофии в сочетании с формированием лимфоидных фолликулов, скоплением цепочек лимфоцитов в перисинусоидальных пространствах;
2) наличие фоновой гиалиновой и/или белковой дистрофии в сочетании с наличием матово-стекловидных гепатоцитов и ядер гепатоцитов в виде «песочных часов».
112. Наиболее типичными морфологическими признаками хронического гепатита C являются:
1) наличие фоновой жировой дистрофии в сочетании с формированием лимфоидных фолликулов, скоплением цепочек лимфоцитов в перисинусоидальных пространствах;
2) наличие фоновой гиалиновой и/или белковой дистрофии в сочетании с наличием матово-стекловидных гепатоцитов и ядер гепатоцитов в виде «песочных часов».
113. Укажите основные ферменты репликации HCV:
1) ДНК-полимераза, протеаза;
2) геликаза, РНК-зависимая РНК-полимераза;
3) сериновая протеаза, ДНК-полимераза;
4) геликаза, металлопротеаза, РНК-зависимая РНК-полимераза, сериновая протеаза.
114. Верно ли утверждение, что вакцинопрофилактика в отношении вируса гепатита В снижает частоту заболеваемости вирусным гепатитом С?
1) да, конечно; | 2) нет. |
115. Верно ли утверждение, что вакцинопрофилактика в отношении вируса гепатита В снижает частоту заболеваемости вирусным гепатитом D?
1) да, конечно; | 2) нет. |
Соседние файлы в папке банк тесов для ИГА
- #
- #
Источник