Курсовая на тему язвенный гастрит
Заболевание пищеварительной системы «Гастрит»
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ
И СОЦИАЛЬНОГО РАЗВИТИЯ РФ
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ
ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ СРЕДНЕГО
ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
УЛЬЯНОВСКИЙ
ФАРМАЦЕВТИЧЕСКИЙ КОЛЛЕДЖ
Курсовая работа
на тему
«Заболевание пищеварительной
системы «Гастрит»»
Выполнила
студентка группы 11/4
отделения «Фармация»
Семенова Любовь
Руководитель: Вальшина Р.Я.
Ульяновск – 2012
Оглавление
Введение ………………………………………………………………………………………2
Актуальность проблемы……………………………………………………………………..2
Глава 1. Анатомия и физиология
пищеварения……………………………………………5
1.1 Строение желудка…………………………………………………………………………5
1.2 Пищеварение в желудке………………………………………………………………….5
1.3 Секреторная
деятельность желудка……………………………………………………..7
Глава 2. Заболевание желудка ……………………………………………………………….9
2.1 Гастрит……………………………………………………………………………………..9
2.2 Острый гастрит и его виды……………………………………………………………….10
2.3 Хронический гастрит и его виды………………………………………………………..11
Глава 3. Практическая часть………………………………………………………………….15
Заключение…………………………………………………………………………………….2
Список используемой литературы……………………………………………………………22
Приложения…………………………………………………………………………………….23
Введение
Болезни органов пищеварительного
тракта отличаются многообразием своих
клинических и морфологических признаков.
Они включают самостоятельные первичные
заболевания, которые изучает наука, имеющая
названия гастроэнтерология, а также другие,
вторичные, которые являются проявлением
ряда заболеваний инфекционной и неинфекционной
природы, приобретенного или наследственного
происхождения. В основе этих заболеваний
могут лежать различные общепатологические
процессы, такие как альтерация, воспаление,
гипер– и диспластические процессы, аутоиммунные
нарушения и, наконец, опухоли.
Заболевание желудка является важной
проблемой современной медицины. Распространённость
её в России очень велика — в разных регионах
инфицировано от 70 до 90% населения. Найти человека, ниразу не испытавшего
на себе атаку этого грозного зверя –
гастрита – практически нереально: по
данным статистики, свыше 50 процентов
взрослых людей страдают хроническим
гастритом. Это всего лишь обследованные
люди. И это только хронический гастрит,
а не возникнувший неожиданно приступ,
на который многие махнут рукой, отложив
посещение поликлиники до лучших (то есть,
до худших) времён. И, к сожалению, это только
у взрослых – по данным той же статистики,
дети страдают гастритом, чуть ли не вдвое
чаще – то есть, практически каждый первый. Кстати, появлению и развитию
гастрита у детей способствует сколиоз
– патология шейно-грудного отдела позвоночника.
А, если добавить к этому, к примеру, любовь
подрастающего поколения к неполезной пище – сладостям, сухарикам, чипсам,
газировке, а еще начало учебного года,
сопряжённого не только с сидением за
партой, но и стрессом, изменением режима
питания и осенью, то картина получится
не слишком радостная. Да, гастрит не знает
возрастного ценза, но отлично разбирается
во временах года – осенью и весной возникновение
острого гастрита и обострение хронического
– наиболее вероятно. Следует заметить,
что в последние годы появляются сообщения
о неравноценной распространённости этого
заболевания в пределах отдельного региона.
Многие исследователи обращают внимание
на причинно-следственную связь гастрита
с условиями жизни населения, с качеством
воды, пищи, состоянием чистоты атмосферного
воздуха. Несмотря на успехи в диагностике,
лечении болезни, это заболевание
продолжает поражать всё более молодое
население, не обнаруживая тенденций к
стабилизации или снижению показателей
заболеваемости.
Актуальность проблемы
За последние двадцать лет заметен значительный
прогресс в понимании морфологической
сущности заболеваний органов пищеварительной
системы. Эти достижения связаны с возможностью
получения и изучения биопсийного материала
практически всех отделов пищеварительного
тракта при помощи современных морфологических
методов исследования, таких как иммуногистохимия,
электронная микроскопия, ауторадиография,
люминесцентная микроскопия. Получены
новые данные о ранних структурных проявлениях
болезней органов пищеварения, что позволяет
использовать результаты морфологической
диагностики для эффективного лечения.
Цель работы:
изучить специальную литературу по анатомии
и физиологии желудка, заболевание гастрит,
а также факторы, приводящие к его развитию.
Задачи работы:
- Изучить строение желудка.
- Изучить заболевание гастрит.
- Провести исследование по предрасположенности студентов УФК к заболеванию гастрит.
- Выявить студентов склонных к заболеванию гастрит.
- Сделать вывод.
Глава 1.
Анатомия и физиология пищеварения
- Строение желудка
Желудок (gaster) представляет
собой расширенную часть пищеварительного
тракта, которая служит вместилищем для
пищи и находится между пищеводом и двенадцатиперстной
кишкой.
Желудок состоит из кардиальной
части, дна, тела и пилорической части.
Пилорическая часть подразделяется на привратниковую
пещеру (антрум) и пилорический канал. Различают
переднюю и заднюю стенки желудка, которые
переходят друг в друга. Верхний, более
короткий и вогнутый край желудка, называется
малой кривизной, а нижний, выпуклый и более
длинный — большой кривизной. На малой
кривизне имеется угловая вырезка, которая
является границей между телом и пилорической
частью желудка. Размеры желудка сильно
варьируют в зависиᴍоϲти от телосложения
и степени наполнения органа. При среднем
наполнении желудок имеет длину 24—26 см,
а натощак 18—20 см. Вᴍеϲтимость желудка
взрослого человека составляет в среднем
3 л (1,5—4,0 л).
Желудок — орган слоистого типа.
Состоит из четырех оболочек:
- слизистой;
- подслизистой;
- мышечной;
- серозной.
Слизистая оболочка имеет сложный рельеф, представленный
желудочными ямками, складками и полями.
Ямки — это углубления эпителия в собственную
пластинку слизистой оболочки. Складки
представляют собой выпячивания в просвет
желудка слизистой и подслизистой оболочек.
Поля — это участки слизистой оболочки,
включающие группу желез, отграниченную
от других таких же групп выраженной прослойкой
рыхлой волокнистой соединительной ткани
с просвечивающими кровеносными сосудами.
Ямки и складки существенно увеличивают
рабочую поверхность слизистой оболочки.
Подслизистая оболочка образована рыхлой волокнистой
неоформленной соединительной тканью,
содержит артериальное и венозное сплетения,
ганглии подслизистого нервного сплетения
Мейснера. В некоторых случаях здесь могут
располагаться крупные лимфоидные фолликулы.
Мышечная оболочка образована тремя слоями гладкой
мышечной ткани: внутренний косой, средний
циркулярный, наружный продольный. В пилорическом
отделе желудка циркулярный слой достигает
максимального развития, формируя пилорический
сфинктер.
Серозная оболочка образована двумя слоями: слоем
рыхлой волокнистой неоформленной соединительной
ткани и лежащим на нем мезотелием.
- Пищеварение в желудке
Пищеварение в желудке
происходит в течение нескольких
часов. Вся пища, съеденная за один
прием, попадает в желудок, и некоторое
время там хранится, подвергаясь дальнейшим
превращениям. В желудке происходят химические
изменения пищевых веществ под действием
желудочного сока, выделяемого соответствующими
железами.
Чистый желудочный сок
представляет собой бесцветную прозрачную
жидкость, которая содержит соляную
кислоту и потому имеет кислую
реакцию. Концентрация соляной кислоты
в желудочном соке человека обычно
составляет 0,4—0,5 %.
Желудочный сок содержит
протеазы, расщепляющие белки, и липазу,
расщепляющую жиры. Протеазами желудочного
сока являются пепсин, гастриксин и
желатиназа. Пепсин и гастриксин расщепляют
белки до полипептидов различной
степени сложности. Желатиназа расщепляет
желатин — белок, содержащийся в
соединительной ткани (хрящи, сухожилия).
В процессе переваривания
пищи в желудке большую роль играет
соляная кислота желудочного
сока. Соляная кислота, во-первых, создает
такую концентрацию водородных ионов
в желудке, при которой пепсин
и гастриксин максимально активны;
во-вторых, она вызывает денатурацию
и набухание белков и тем самым
способствует их частичному расщеплению
протеазами; в-третьих, она способствует
створаживанию молока.
Под влиянием липазы желудочного
сока жиры пищи частично расщепляются
на глицерин и жирные кислоты, у взрослых
людей желудочная липаза не имеет
существенного значения в пищеварении,
так как она действует только
на эмульгированные жиры. В то же
время у грудных детей желудочная
липаза может расщеплять до 25 % жира
молока.
В желудке продолжается частичное
расщепление крахмала, начавшееся в
ротовой полости, под действием
ферментов слюны. Продолжительность
их действия зависит от того, как
быстро выделяется и смешивается
с пищей желудочный сок, соляная
кислота которого прекращает действие
птиалина и мальтазы слюны. Соляная
кислота постепенно проникает во
внутренние слои пищевого комка, а вновь
поступающая из пищевода пища как
бы вклинивается в принятую раньше.
В этих условиях во внутренних слоях пищи
еще некоторое время происходит расщепление
углеводов под влиянием слюны. У человека
лишь некоторая часть крахмала расщепляется
под действием птиалина (амилазы) слюны
в желудке. Крахмал расщепляется в основном
ферментами поджелудочной железы.
Секреция желудочного сока зависит от
характера питания. При длительном употреблении
преимущественно углеводистой пищи (хлеба,
картофеля, овощей) секреция желудочного
сока снижается и, наоборот, повышается
при постоянном употреблении высокобелковой
пищи, например мяса. Это касается как
объема выделяемого желудочного сока,
так и его кислотности.
Обычно пища находится
в желудке 6—8 часов и дольше. Пища,
богатая углеводами, эвакуируется быстрее,
ем богатая белками; жирная пища задерживается
в желудке на 8—10 часов. Жидкости
начинают переходить в кишечник почти
сразу же после их поступления
в желудок.
Желудок осуществляет
следующие функции:
1) депонирование пищи;
2) секрецию желудочного сока, обеспечивающего
химическую обработку пищи;
3) перемешивание пищи с пищеварительными
соками;
4) ее эвакуацию — передвижение порциями
в двенадцатиперстную кишку;
5) всасывание в кровь небольшого количества
веществ, поступивших с пищей;
6) выделение вместе с желудочным соком
в полость желудка метаболитов (мочевины,
мочевой кислоты, креатина, креатинина),
веществ, поступивших в организм извне
(солей тяжелых металлов, йода, фармакологических
препаратов);
7) образование активных веществ (инкрецию),
принимающих участие в регуляции деятельности
желудочных и других пищеварительных
желез (гастрина, гистамина, соматостатина,
мотилина и др.);
8) бактерицидное и бактериостатическое
действие желудочного сока;
9) удаление недоброкачественной пищи,
предупреждающее ее попадание в кишечник;
10) моторная функция.
В желудке различают два
основных вида движении — перистальтические
и тонические.
Перистальтические
движения осуществляются за счет сокращения
циркулярных мышц желудка. Перистальтическая
волна, идущая по телу желудка, перемещает
в пилорическую часть небольшое количество
химуса, который подвергается переваривающему
действию желудочного сока. Большая часть
перистальтических волн гасится в пилорическом
отделе желудка. Некоторые из них распространяются
по пилорическому отделу с увеличивающейся
амплитудой, что приводит к выраженным
перистальтическим сокращениям этого
отдела, повышению давления и часть содержимого
желудка переходит в двенадцатиперстную
кишку.
Тонические сокращения возникают за счет изменения
тонуса мышц, что приводит к уменьшению
объема желудка и повышению давления в
нем. Тонические сокращения способствуют
перемешиванию содержимого желудка и
пропитыванию его желудочным соком, что
значительно облегчает ферментативное
переваривание пищевой кашицы.
- Секреторная деятельность желудка.
Желудочный сок — сложный
по составу пищеварительный сок, вырабатываемый
различными клетками слизистой оболочки
желудка. Чистый желудочный сок представляет
собой бесцветную, слегка опалесцирующую
жидкость без запаха с взвешенными комочками
слизи. Содержит соляную (хлористоводородную)
кислоту, ферменты (пепсин, гастриксин),
гормон гастрин, растворимую и нерастворимую
слизь, минеральные вещества (хлориды
натрия, калия и аммония, фосфаты, сульфаты),
следы органических соединений (молочной
и уксусной кислот, а также мочевины, глюкозы
и др.). Имеет кислую реакцию.
Источник
еферат: Хронический гастрит, язва желудка и 12-перстной кишки: диагностика, клиника, лечение
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
РЕФЕРАТ
На тему:
«
Хронический гастрит, язва желудка и 12-перстной кишки: диагностика, клиника, лечение»
МИНСК, 2008
Хронический гастрит
Хронический гастрит (ХГ)
– заболевание, связанное с хроническим воспалением слизистой оболочки желудка, сопровождающееся нарушением секреторной, моторной, инкреторной функции этого органа.
Около 20 лет назад Marshall
и Warren
(AUS) описали обнаруженную в антральном отделе желудка грамотрицательную бактерию – Helicobacter
pylori
(Н.р.), обитающую, как правило, в подслизистом слое тела желудка. Сначала эта бактерия была отнесена к роду Campylobacter, но позже было установлено, что от этого рода Н.р. отличается рядом свойств. Бактерия представляет собой извитое тельце, на дистальном конце которого имеется 4 жгутика, с помощью которых Н.р. прикрепляется к апикальной стороне желудочного эпителия. Бактерия выделяет различные ферменты, саамам гастротоксичным из которых является уреаза
, обладающая свойствами вызывать воспалительные изменения в слизистой оболочке. Это – хронический гастрит, связанный с инвазией
Helicobacter
pylori
. Н.р. является главной причиной
в развитии ХГ.
Но ХГ – не инфекционное заболевание (по крайней мере, нельзя однозначно ответить на этот вопрос). Существуют и другие причины
:
побочные эффекты лекарственных средств
(длительный прием НПВС способен вызывать развитие гастритического процесса);
аутоиммунный гастрит
(Н.р. не обнаруживается, длительного приема НПВС не было, т.е. этот ХГ генетически запрограммирован: при исследовании сыворотки обнаруживаются антитела к париетальным клеткам, блокирующие кислотопродукцию, а также антитела к клеткам, ответственным за продукцию внутреннего фактора Касла).
Тем не менее, 85% из всех видов ХГ связаны с инвазией Н.р., 5-6% — с приемом ЛС (химико-токсически индуцированный гастрит), менее 1% – аутоиммунный ХГ.
КЛАССИФИКАЦИЯ ХГ (СИДНЕЙ, 1990)
По этиологии:
ассоциированный с Н.р.
аутоиммунный
химико-токсически индуцированный (лекарственный)
идиопатический
особые формы гастрита (гранулематозный в т.ч. при болезни Крона, саркоидозный, туберкулезный, эозинофильный, лимфоцитарный, реактивный)
По топографии поражения
(эндоскопически):
пангастрит (распространенный)
гастрит антрума (пилородуоденит)
гастрит тела желудка
По степени выраженности морфологических проявлений
(биопсия):
оцениваются степень выраженности воспаления, активности, атрофии, кишечной метаплазии, наличие и тип Н.р. (оценка полуколичественная: отсутствует, легкая, умеренная, выраженная).
Длительное воспаление может вызвать атрофию
слизистой оболочки желудка.
Путь заражения
– через рот
(грязные руки, посуда, зараженная вода).
Распространение связано с экономическим благосостоянием общества. В России инвазировано 60% и более взрослого населения. 8-10% инвазированных лиц гастритического процесса не имеют, т.к. некоторые виды Н.р. (а их более 20) не являются патогенными. Играет роль и стойкий иммунитет (проф. Исаков).
Помимо обнаружения Н.р. (морфологически) также определяют степень активности
хронического воспаления. Она связана с инфильтрацией нейтрофилами
. Также определяется и степень атрофии
– по обнаружению атрофии измененных клеток эпителия, желез.
Например: ХГ, ассоциированный с Н.р. Степень инвазии (++). Степень активности – высокая. Атрофия +/–. Или: ХГ, ассоциированный с длительным приемом аспирина, Н.р. –
, с атрофией слизистых желез.
КЛИНИКА
Н.р.-ассоциированный ХГ
Изжога, боль в эпигастральной области, возникающая через 30-40 минут после еды, кислая отрыжка, кислый привкус во рту. Это связано с тем, что данный вид гастрита развивается на фоне повышенной секреторной функции
желудка (в слабокислой и нейтральной среде Н.р. практически не живет и не размножается). Напоминает «ХГ с повышенной желудочной секрецией» (по старой классификации).
Хронический аутоиммунный гастрит
Тошнота, отрыжка, чувство тяжести в эпигастральной области после еды, нередко диарея. Помимо этого практически у всех больных наблюдается В12
-дефицитная анемия. Клиническая картина связана с целом с низкой желудочной секрецией
(ранее – «ХГ с пониженной желудочной секрецией»). Здесь кислотопродуцирующая функция желудка подавлена, гастрит, как правило, анацидный, HCl в желудочном соке отсутствует.
Status
praesens
objectivus
Язык обложен бело-желтым налетом. При поверхностной пальпации живота в эпигастральной области – болезненность при надавливании на переднюю брюшную стенку. При хроническом аутоиммунном гастрите, как правило, бледность видимых слизистых, бледноватые кожные покровы за счет развития анемического синдрома. Других признаков, как правило, при физикальном исследовании не имеется.
ДИАГНОСТИКА
На сегодняшний день основным методом является эндоскопия
верхнего отдела ЖКТ. ФГДС является обязательной
! Без этого исследования диагноз «ХГ» ставить нельзя. Противопоказания
: перенесенный недавно ИМ, БА, связанная с тяжелым приступом удушья в настоящее время, другие тяжелые болезни. Эндоскопия позволяет произвести биопсию
. Необходимо брать 5 кусочков.
Рентгенография
– старый метод, но он не потерял своей актуальности, хотя в диагностике ХГ используется крайне редко. Метод связан с противопоказаниями к эндоскопии. При помощи этого метода мы можем увидеть сглаживание складок слизистой оболочки, нарушение эвакуации бариевой взвеси из желудка (ускорение или замедление). Недостаток
: не позволяет провести биопсию и, таким образом, морфологически верифицировать диагноз.
Внутрижелудочная рН-метрия
позволяет изучить секреторную функцию желудка, провести электрометрическое исследование концентрации HCl при помощи специальных капсул, чувствительных к ионам водорода. Можно проводить мониторинг
желудочного кислотообразования с помощью микро-интраназальных рН-зондов. Они соединены с микропроцессором и регистрируют рН постоянно в течение суток. По интерфейсному кабелю информация перебрасывается в компьютер, где по специальной программе эти сведения обрабатываются и выдается заключение и даже рекомендации.
ЛЕЧЕНИЕ ХГ
Н.р.-ассоциированный ХГ
На период обострения – диета
№1 (по Певзнеру). Эта диета исключает соль (6 г/сут), жареные, копченые, перченые блюда. Вся пища должна готовиться в вареном виде. После ликвидации обострения диета постепенно расширяется, но жареные, копченые, перченые блюда все равно исключаются.
Медикаментозная терапия
– Маастрихт
II
(2000):
Терапия
I
линии
(в течение 7 дней) – 3 препарата:
[
Ингибитор протонной помпы
(или ранитидин – цитрат Bi) в стандартной дозе 2 раза в день]
+
[
Кларитромицин
в дозе 500 мг 2 раза в день]
+
[
Амоксициллин
в дозе 1000 мг 2 раза в день или метронидазол
в дозе 500 мг 2 раза в день]
.
Если терапия I линии не уничтожила Н.р., то переходим к терапии
II
линии
(также 7 дней):
[
Ингибитор протонной помпы
в станд. дозе 2 раза/сут (омепразол 20 мг * 2 или 40 мг на ночь)]
+
[
Висмута субцитрат
в дозе 120 мг 4 раза в день]
+
[
Метронидазол
в дозе 500 мг 3 раза в день]
+
[
Тетрациклин
в дозе 500 мг 4 раза в день]
.
Помимо этого применяются: 1) антациды
– альмагель, гефал, фосфалюгель, гастал, маалокс, реопан и др. через 1 час после еды
(!) на 10-12 дней; 2) Н2
-блокаторы рецепторов гистамина
– фамотидин, квамател, ранитидин. При выраженной боли можно применять спазмолитики
(миолитики) – но-шпа, папаверин, спазмолин и др.
За 10-14 дней гастритическое воспаление, как правило, ликвидируется.
Хронический аутоиммунный гастрит
Диету можно не назначать (стол №15), но исключить клетчатку (свежие овощи – редис, свекла и др.), т.к. она усиливает моторную функцию кишечника и усугубляет диарею.
Лекарственная терапия
: заместительная терапия натуральным желудочным соком – по 1 столовой ложке за 20-30 минут до еды 3 раза в день; 3% HCl с пепсином 3 раза в день до еды. Таблетированные препараты: ацидин-пепсин перед едой 3 раза в день.
Если желудочная секреция не окончательно подавлена
: сок подорожника (1 столовая ложка 3 раза в день), пентаглюцид (элементы подорожника) – 3 раза в день перед едой, лимонтар по 1 таблетке 3 раза в день и др.
При появлении болевых ощущений – спазмолитики.
Ферменты pancreas – фестал, панкреатин, мезим-форте, крион, панцитрат и др.
Лекарственный гастрит
Диета
№1 на период обострения.
Антисекреторные препараты:
антациды
Н2
-блокаторы
ингибиторы протонной помпы:
омепразол 20 мг 2 раза в день
рабепразол 20 мг 1 раз в день
лансопразол 30 мг в сутки
Немедленно
исключить назначение того лекарственного средства, которое формирует гастритический процесс (чаще всего НПВС)!
Репаранты
: масло облепихи, солкосерил, препараты железа и цинка.
Язва желудка и 12-перстной кишки
Термин «Язвенная болезнь» использовался 200 лет, но упразднен. Вместо него используется термин «Язва желудка и 12-перстной кишки» (МКБ Х).
ЯЖ и ДПК
– это хроническое рецидивирующее заболевание, при котором на основе секреторно-трофических нарушений в слизистой оболочке гастродуоденальной зоны образуется язва
.
Впервые выделил это заболевание в самостоятельную форму французский ученый Жак Крювелье
, поэтому в Европе это заболевание называется «Болезнь Крювелье». Клиническую картину впервые описал Федор Удден
(Петербург).
По статистике гастродуоденальными язвами страдает 10-12% (до 15%) взрослого населения, преобладающий возраст – 20-50 лет. Соотношение мужчин и женщин составляет 4 к 1.
Довольно часто язва осложняется
перфорацией, кровотечением, пенетрацией, малигнизацией, рубцово-язвенной деформацией (стеноз выходного отдела желудка, реже – дуоденальный стеноз). Перфорация и кровотечение представляют непосредственную опасность для жизни.
Современная концепция этиопатогенеза язв – «Весы Шея»:
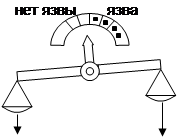
Защитные факторы:
1. Резистентность гастродуоденальной слизистой:
защитный слизистый барьер
активная регенерация
достаточное кровоснабжение
2. Антродуоденальный «кислотный тормоз»
Агрессивные факторы:
1. Гиперпродукция HCl и пепсина:
гиперплазия фундальной слизистой
ваготония
гиперпродукция гастрина
гиперреактивность обкладочных клеток
2. Травматизация гастродуоденальной слизистой (в т.ч. лекарствами – НПВС, ГКС, CaCl2
, резерпин, иммунодепрессанты и др.)
3. Гастродуоденальная дисмоторика
4. Н.р.
(!)
Таким образом, снижение защитных факторов играет главную роль в ульцерогенезе.
Схема патогенетической связи Н.р. с язвой желудка
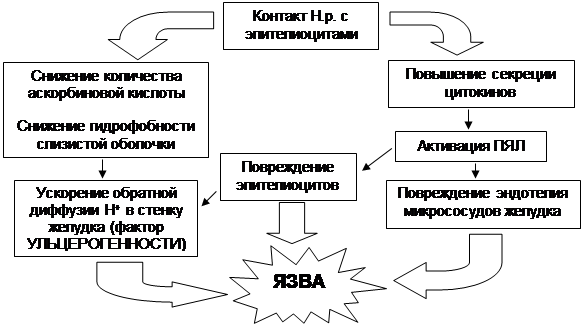
При формировании язвы желудка Н.р. обнаруживается в 60% случаев (не более), в то время как при формировании язвы 12-перстной кишки – практически у всех больных. Т.е. можно сказать, что роль Н.р. более важна при формировании язвы 12-перстной кишки, а не желудка.
Роль
Helicobacter
pylori
в патогенезе дуоденальных язв

КЛАССИФИКАЦИЯ
по локализации
а) язвы желудка:
язвы кардиального отдела желудка (высокие желудочные язвы, очень редко, но высокая частота малигнизации)
язвы тела желудка
язвы пилорического (антрального) отдела желудка
б) язвы 12-перстной кишки:
луковичные язвы
внелуковичные язвы (не > 1%, но высокая склонность к осложнениям: кровотечению, перфорации)
по числу язв:
одиночные язвы
множественные (> 2) язвы (в т.ч. желудок + 12-перстная кишка)
по размерам:
мелкие (до 0,5 см)
средние (0,5-2 см)
большие (2-3 см)
гигантские (3 и более см в диаметре)
по фазе течения процесса:
обострение
рубцевание язвенного дефекта
ремиссия заболевания
по типу желудочной секреции:
на фоне повышенной секреции желудка
на фоне пониженной секреции желудка
на фоне сохраненной секреции желудка
осложнения язвы
(в диагнозе указываются на последнем месте):
перфорация
пенетрация
кровотечение
малигнизация
рубцово-язвенная деформация (выходного отдела желудка и 12-перстной кишки) и стенозирование этих отделов
N.B.: Язва
– это дефект слизистой, подслизистой и мышечной оболочек, в то время как эрозия
не достигает мышечного слоя.
Примеры диагноза:
Язва желудка с локализацией язвенного дефекта в теле размером 0,8 см в диаметре в фазе обострения. Рубцово-язвенная деформация тела желудка.
Язва 12-перстной кишки, локализованная на передней стенке луковицы размером 1,5 см в диаметре в фазе рубцевания («осложнений нет» в диагнозе не пишется).
В 10% случаев язвенный дефект осложняется
.
КЛИНИКА
Боль
– возникает, как правило, с приемом пищи, при язве желудка – через 20-40 минут, 12-перстной кишки – через 2-4 часа («голодные боли») после еды. Ночные боли также характерны для язвы 12-перстной кишки. Тогда больные, засыпая, оставляют на тумбочке кефир с булочкой. В 3-4 часа ночи они просыпаются и принимают еду.
Изжога
(особенно характерна для дуоденальных язв) – чаще на фоне повышенной желудочной секреции. Это чувство жжения по ходу пищевода в результате заброса в его просвет кислого содержимого. У 40% больных с язвой кардиальная розетка зияет.
Кислый вкус во рту, кислая отрыжка
– также более характерны для дуоденальных язв (гиперпродукция HCl и заброс желудочного содержимого вверх).
Тошнота, отрыжка чувство тяжести в эпигастральной области непосредственно после еды
: при желудочной язве нередко регистрируется снижение желудочной секреции HCl (гипохлоргидрия), в то время как в 95% случаев дуоденальных язв секреция HCl повышена.
Объективные данные
(малоинформативны): обложенный язык, болезненность в эпигастральной области при поверхностной пальпации.
ДИАГНОСТИКА
Основной метод – ФГДС
(эндоскопия желудка и 12-перстной кишки). Видим углубленное нарушение слизистой оболочки, достигающее мышечного слоя. На ФГДС (в отличие от рентгенографии) можно выявить язвы мелкого размера – 0,3-0,4 см. Также можно взять биопсию
из края язвы, из дна язвы (язвенный детрит – разрушенные мышечные, эластические волокна, эпителий, клетки крови – эритроциты, лейкоциты). Можем определить и +/– Н.р. морфологически (в РБ диагностика Н.р. исключительно морфологическая). Очень мелкие язвы (менее 0,3-0,4 см) не видны и нельзя взять биопсию.
Рентгенологический метод
используется в диагностике язв в 2-х случаях: 1) противопоказания к ФГДС (инфаркт миокарда, инсульт, декомпенсация всех болезней, астматический статус), 2) если по клиническим признакам предполагается нарушение эвакуации содержимого из желудка и 12-перстной кишки.
Метод изучения секреторной функции желудка
– рН-метрия. Можно проводить суточный мониторинг внутрижелудочного рН, а также фракционное зондирование.
ОАК
– без особенностей.
Основные группы методов диагностики Н.р.-инфекции
– инвазивные, неинвазивные, прямые, непрямые.
I – Бактериологический
II – Гистологический (морфологический)
III – Основанные на уреазной активности Н.р.:
— уреазные тесты с биоптатами желудка:
— дыхательные тесты с мочевиной, меченной 13
С (14
С):
IV – Иммунологические, серологические, иммуногистохимические
V – Молекулярный – ПЦР
Если выставлен диагноз язвы и не проведена диагностика на Н.р., то антимикробные препараты назначаются без проведения исследования.
ЛЕЧЕНИЕ
Диета
– стол №1 (на период обострения, 2-3 недели), химическое, механическое, термическое щажение желудка. Обязательно исключаются томатный соус, шоколад, кофе.
Анти-Н.р.-терапия
(см. лекцию по ХГ).
Антисекреторные препараты:
ингибиторы Н+
К+
-АТФ-азы (протонной помпы)
– омепразол, лансопразол, пантопразол;
блокаторы рецепторов Н2
-рецепторов гистамина
– циметидин, ранитидин, фамотидин;
М-холиноблокаторы
– атропин, платифиллин, гастроцепин;
антациды
– альмагель, гефал, фосфалюгель через 1 час после еды.
Репаранты слизистой оболочки
(особенно при желудочных язвах) – облепиховое масло (1 десертная ложка 3 раза в день перед едой), солкосерил (204 мл 1 раз в день 25 дней в/м или в/в), масло шиповника и др.
Терапия антисекреторными препаратами – длительная, может продолжаться до года.
Физиотерапевтическое лечение
– электропроцедуры, ультразвук, тепловое лечение – аппликации озокерита, парафин, грязевые аппликации.
Источник