Колит в шейном отделе
Содержание статьи
Боль в шейном отделе позвоночника
Боль в шейном отделе позвоночника — это болевые ощущения по задней поверхности шеи, которые усугубляются при движениях головы. Симптом может сопровождаться болезненными мышечными спазмами, головными болями, головокружениями. Основные причины появления болей в шейном отделе позвоночника — воспалительные заболевания позвонков и мягких тканей, остеохондроз, травматические повреждения. Для обнаружения этиологического фактора проводят рентгенографию, КТ и МРТ, электромиографию, электронейрографию, лабораторные анализы. Для устранения болевого синдрома применяют НПВС, методы физиотерапии.
Причины боли в шейном отделе позвоночника
Хронические нагрузки на мышцы шеи
Шейный отдел позвоночника периодически болит у 3/4 взрослого населения. Чаще всего неприятные ощущения вызваны длительным пребыванием в вынужденной позе с наклоненной вперед головой и ссутуленной спиной, что характерно для офисных работников, студентов, швей. Тянущие боли в задней части шеи возникают к вечеру, усугубляются при поворотах головы. Иногда пациент ощущает «хруст» в шейном отделе при движениях. Если боли усиливаются с течением времени или наблюдается иррадиация болевого синдрома в область надплечья и лопаток, нужно посетить специалиста, чтобы разобраться, почему возникло расстройство.
Шейный остеохондроз
Самые распространенные причины появления сильных болей в шейном отделе позвоночника — дегенеративные изменения межпозвоночных дисков и самих позвонков. При незначительном поражении дисков и связочного аппарата ощущается дискомфорт в области шеи, усиливающийся после активных движений головой, сна в неудобной позе, воздействия сквозняков, физических нагрузок. Кроме болевого синдрома возможны парестезии, чувство «ползания мурашек», онемения шейной области. Чтобы не усугублять боль, пациенты стараются держать шею и голову неподвижной, поворачиваются всем корпусом.
По мере прогрессирования остеохондроза или при резком неудачном движении больные жалуются на «прострелы», когда болит шейный отдел позвоночника. Боли очень интенсивные, острые, пульсирующего или жгучего характера, ощущаются как бы в глубине шеи. При разрыве фиброзного кольца образуется межпозвоночная грыжа, при которой в шее ощущаются постоянные сильные боли. Болевой синдром вынуждает человека занимать положение лежа на спине, повороты головы невозможны из-за резких стреляющих болей. Такое состояние требует квалифицированной медицинской помощи.
Травмы области шеи
Болевой синдром, возникающий вследствие травматической причины, обнаруживается непосредственно после механического воздействия на шейную область или через некоторое время. Болезненность зачастую сочетается с изменениями кожных покровов в зоне травмы — наблюдается покраснение и припухлость, выявляются кровоподтеки, ссадины. При нарушении целостности костных структур происходит деформация контуров шеи, голова может свисать на грудь. Наиболее распространенные механические причины развития болей в шейном отделе позвоночника:
- Ушибы позвоночника. Чаще всего мягкие ткани повреждаются при ушибах. Пациент сообщает о резкой пульсирующей или тянущей боли, движения головы возможны, но резко ограничены из-за болезненности. В месте удара зачастую формируется большой кровоподтек.
- Переломы позвонков. Подобные травмы возникают в результате автомобильных аварий (так называемая «хлыстовая травма»), падения с высоты, прямого удара по шее сзади. Движения в шейном отделе невозможны, типичны жалобы на сильнейшие боли, нарушение чувствительности.
Стеноз позвоночного канала
Характерны постоянные боли по типу цервикалгии, которые могут иметь различную интенсивность. Человек описывает боли как тянущие, стреляющие, жгучие. Помимо болевого синдрома отмечаются нарушения чувствительности в задних шейных отделах, ограничение возможности совершать активные и пассивные движения. При сдавлении спинного мозга шейный отдел позвоночника очень сильно болит, для облегчения состояния больные занимают вынужденное неподвижное положение на спине.
О вовлечении в процесс вещества спинного мозга (компрессионной миелопатии) свидетельствуют чувствительные и двигательные нарушения. Ощущается онемение кожи шейной области, «ползание мурашек». Позднее появляется слабость в мышцах рук, снижается их тонус, подергиваются отдельные мышечные волокна, возможна атрофия мускулатуры. При ущемлении сосудистого пучка возникает синдром позвоночной артерии — отмечаются жалобы на периодический или постоянный звон в ушах, головокружения и предобморочные состояния.

Инфекционные процессы в позвоночнике
Воспалительные причины вызывают резкие пульсирующие боли в шейном отделе позвоночника, которые беспокоят постоянно. Болевые ощущения очень интенсивные, мучительные, зачастую пациенты не спят по ночам. Симптом выявляется на фоне ухудшения общего состояния, повышения температуры тела, возможен озноб и холодный пот. Болезненность чаще обусловлена остеомиелитом позвонков. Интенсивная боль с признаками пара- и квадриплегии отмечается при формировании эпидурального абсцесса, осложняющего деструкцию шейных позвонков.
Опухолевая патология
Среди всех онкологических заболеваний частыми причинами появления боли в шейном отделе являются метастазы в позвоночник. Подобный тип метастазирования характерен для неоплазий легких, матки, желудка. Симптомы нарастают постепенно: сначала ощущается легкий дискомфорт или умеренные тянущие боли сзади в шейной области, затем болевой синдром усиливается. Возможны переломы позвонков даже при воздействии незначительных травмирующих факторов. Первичные опухолевые причины цервикалгии — остеогенная саркома, миеломная болезнь, лейкозы.
Поражение соединительной ткани
Системные воспалительные заболевания (ревматическая патология) всегда протекают с вовлечением в процесс костно-хрящевых структур. Обычно болевые ощущения вызваны прогрессированием ревматоидного артрита. При этом периодически сильно болит шейный отдел позвоночника, наибольшая интенсивность болей наблюдается утром после пробуждения. Также характерна утренняя скованность в шее длительностью более 1 часа. Цервикалгия часто служит признаком других коллагенозов: склеродермии, дерматомиозита, узелкового периартериита.
Неврологические инфекции
Шейный отдел позвоночника может сильно болеть в начальном периоде менингита или энцефалита. Боль тупая или ноющая, сохраняется в течение одного-двух дней. Со временем болевой синдром переходит на область головы: беспокоят нестерпимые боли в затылочной и лобной области, также отмечается многократная рвота. При распространения воспалительного процесса на спинномозговой канал помимо интенсивных болевых ощущений развиваются парезы и параличи, нарушения чувствительности. Воспаление головного мозга вызывают такие инфекционные причины, как:
- Вирусные агенты: возбудители полиомиелита, вирусы Коксаки и ECHO.
- Патогенные бактерии: менингококки, гемофильная палочка, пневмококки.
Отраженные боли
Шейный отдел позвоночника может болеть при патологиях близлежащих внутренних органов (пищевода, трахеи), что объясняется наличием висцеро-соматических рефлексов. Болевые импульсы от пораженного органа передаются на мягкие ткани, что приводит к возникновению боли в шее. Остальные симптомы зависят от причины, вызвавшей цервикалгию. При трахеитах наблюдается лающий сухой кашель и субфебрильная температура тела. Для эзофагитов типична мучительная изжога и отрыжка кислым, загрудинный дискомфорт.
Редкие причины
- Аномалии развития позвоночника: гипоплазия зуба аксиса, синдром Клиппеля-Фейля.
- Поражение межпозвоночных суставов: болезнь Бехтерева (анкилозирующий спондилоартроз), реактивные артриты.
- Опухоли спинного мозга: доброкачественные менингиомы и эпендимомы, злокачественные спинальные неоплазии.
- Психогенные боли.
- Туберкулез позвонков.
Диагностика
Пациенты с болями в шейном отделе позвоночника обращаются к врачу-ортопеду или травматологу. Проводится комплексное обследование позвоночного столба и смежных анатомических структур при помощи современных инструментальных методов. Для уточнения причины цервикалгии необходимы лабораторные исследования. Наибольшую диагностическую ценность имеют:
- Неврологический осмотр. В ходе исследования проверяется глубокая и поверхностная чувствительность задних отделов шеи для исключения радикулопатии и миелопатии. Показательны результаты функциональных проб на координацию движений. Обязательно оценивают мышечную силу верхних конечностей, объем активных и пассивных движений в шейном отделе.
- Рентгенологические исследования. Метод эффективно обнаруживает основные причины, из-за которых может болеть позвоночник в шейном отделе. На рентгенограммах можно заметить признаки спондилита и спондилолистеза, объемные образования. Для выявления нестабильности позвоночника выполняется функциональная рентгенография шеи в положении сгибания и разгибания позвоночного столба.
- Нейровизуализационные методы. Для детального изучения шейных позвонков применяется КТ позвоночника. Исследование позволяет оценить структуру костной ткани, наличие переломов или смещения отломков. Визуализация межпозвоночных дисков, связочного аппарата достигается с помощью МРТ. Для исключения стеноза спинномозгового канала проводится миелография.
- Функциональная диагностика. Если шейный отдел позвоночника болит периодически, а интенсивность боли невысокая, это может быть связано с поражением шейных мышц. Для изучения состояния мышечных структур назначают электромиографию. Для подтверждения или опровержения корешкового синдрома показана электронейрография, исследование вызванных потенциалов.
Лабораторные методы обследования имеют вспомогательное значение. Для подтверждения инфекционной причины болей делают общий и биохимический анализы крови, исследуют гемокультуру. Дополнительно рекомендованы серологические реакции для выявления наиболее типичных возбудителей нейроинфекций. Чтобы исключить ревматическую этиологию болей в шейном отделе позвоночника, определяют уровень ревматоидного фактора и антинуклеарных антител в крови.
Лечение
Помощь до постановки диагноза
Пациентам, у которых шейный отдел позвоночника болит очень сильно, следует обеспечить функциональный покой для шеи, избегать движений головой, особенно поворотов из стороны в сторону. Для уменьшения напряжения шейных мышц необходимо регулярно делать перерывы в работе за компьютером или станком. Для выяснения причины цервикалгии и подбора лечения следует как можно скорее обратиться к врачу. До верификации диагноза для снятия мучительных болей допустимо принимать анальгетики из группы НПВС. Самостоятельное использование согревающих компрессов запрещено.

Массаж шейного отдела позвоночника
Консервативная терапия
Врачебная тактика зависит от причины заболевания и клинической стадии. При отсутствии выраженных деструктивных изменений в позвоночном столбе достаточно комбинации медикаментозного лечения и физиотерапии. Физиотерапевтические процедуры назначаются после стихания острых болей в шейном отделе позвоночника, наиболее эффективны иглорефлексотерапия, чрескожная электростимуляция, ультразвуковые и электромагнитные методы. При хроническом болевом синдроме прибегают к мануальной терапии. Из лекарственных средств обычно применяют:
- НПВС. Относятся к первой линии препаратов для лечения острых и хронических болей в позвоночнике. Эффективно устраняют болевой синдром, уменьшают воспалительные реакции в суставах и мягких тканях. Для минимизации побочных эффектов предпочтительны селективные ингибиторы ЦОГ-2.
- Местные анестетики. Если позвоночник нестерпимо болит в шейном отделе, рекомендовано проведение лечебных блокад. Анестетики в комбинации с глюкокортикостероидами вводят максимально близко к очагу поражения: в шейные мышцы, фасеточные суставы, реже выполняют эпидуральные блокады.
- Нейротропные витамины. Для усиления болеутоляющего и противовоспалительного эффекта других медикаментов используют витамины группы В, особенно тиамин. Средство тормозит патологическую болевую импульсацию, увеличивает концентрацию важнейших эндогенных анальгетических веществ.
- Противосудорожные препараты. Эти лекарственные средства комбинируют с антидепрессантами при хроническом резистентном болевом синдроме, психогенных болях. Дополнительно применяют короткие курсы миорелаксантов. При сосудистых нарушениях вводят венотоники.
Хирургическое лечение
При нестабильных переломах тел и дужек позвонков показана оперативная репозиция отломков с их последующей стабилизацией методами накостного остеосинтеза — обычно устанавливают металлические пластины с транспедикулярной фиксацией. При доброкачественных спинальных опухолях выполняют их удаление после предварительной декомпрессии мозговых структур. В случае остеомиелита позвоночника необходима секвестрэктомия с дальнейшим восстановлением анатомических целостности позвоночного столба.
Применяющиеся при остеохондрозе хирургические методы лечения можно разделить на две группы: декомпрессионные и стабилизирующие. Декомпрессионные операции предназначены для снижения давления на спинальный канал и снятия корешкового синдрома. С этой целью проводится ламинэктомия, эндоскопическая дискэктомия, фасетэктомия. Стабилизирующие операции требуются при смещении шейных позвонков во фронтальной плоскости и риске повреждения спинного мозга. Выполняют передний или задний спондилодез (фиксацию костных структур для обеспечения их полной неподвижности).
Источник
Цервикалгия (боль в шее)
Видео
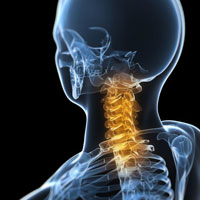
Боль в области шеи (цервикалгия) является распространенным болевым синдромом. Около 10 процентов взрослых хотя бы один раз в жизни испытывали боль в шее. Цервикалгия (боль в шее) может быть обусловлена рядом факторов, в том числе растяжения мышц, связок, артритом или компрессией корешка. Боли в шее могут возникать от ряда заболеваний позвоночника и заболеваний любых тканей в области шеи. Кроме того, боль в шее может быть связана с инфекциями, например, вирусные инфекции горла приводят к набуханию лимфатических узлов и появлению болей в шее. Боли в шее могут также быть связаны с редкими инфекциями такими, как туберкулез, остеомиелит, септический дисцит или менингит (часто сопровождается ригидностью затылочных мышц). Боли в шее могут быть обусловлены заболеваниями, при которых происходит воздействие на мышечные структуры шеи (фибромиалгия или ревматическая полимиалгия). Провоцирующими факторами возникновения болей в шее являются контактные виды спорта, травмы такие, как дорожно-транспортные происшествия, избыточные физические нагрузки.
Причины
Существует достаточно много причин появления болей в шее и далеко не всегда можно сразу определить источник боли, и иногда даже с помощью инструментальных методов исследования бывает сложно определить истинную причину болей. Основными состояниями, вызывающими боль в шее являются следующие:
Растяжение шеи. Растяжение мышц шеи может быть обусловлено повреждением, что может привести к спазму мышц шеи и мышц верхней части спины. Растяжение мышц шеи может быть результатом систематических статических нагрузок, связанных с плохой осанкой, психологическими стрессами или недостатка сна. Как правило, симптомы растяжения шеи включают боль, скованность и дискомфорт в верхней части спины или плеча и симптоматика может держаться до шести недель.
Шейный спондилез — это дегенеративные изменения позвонков в шейном отделе позвоночника, при котором происходят изменение формы позвонков и костные разрастания по краям позвонков (остеофиты). Остеофиты могут оказывать компрессию на окружающие ткани (в том числе и нервные структуры). Исследования показывают, что почти в 90 % случаев компрессии нервов причиной являются остеофиты. Умеренные явления спондилеза являются обычным инволюционным процессом, связанным со старением организма, значительные же проявления спондилеза являются патологическим дегенеративным процессом. Симптомы шейного спондилеза могут включать боли в шее или слабость, онемение или неприятные ощущения в руках или плечах, головные боли, или ограничение подвижности шеи.
Дискогенные боли в шее. Считается, что дискогенная боль в шее является наиболее частой в структуре болей в шее. Причиной дискогенной боли являются морфологические изменения в структуре одного или нескольких межпозвонковых дисков. Характерными симптомами дискогенной болей в шее являются боли в шее при повороте или наклоне головы. Боли могут усиливаться, когда шея подвергается длительной статической нагрузке, когда шея находится в одном положении длительное время (например, при вождении автомобиля, при работе за компьютером). Боль может сопровождаться скованностью в мышцах и мышечных спазмов. Дискогенная боль может также иррадиировать в руку и плечо.
Синдром фасеточных суставов — фасеточные суставы располагаются по краям позвонков и чаще всего повреждаются при хлыстовых травмах и нередко являются источником головных болей. Другой потенциальной причиной повреждения фасеточных суставов может быть характер работы, связанный с необходимостью часто разгибать шею. Симптомы при синдроме фасеточных суставов в шейном отделе позвоночника включают боль в середине или боковой поверхности шеи, у некоторых пациентов могут быть боли в плече в области лопатки, в области основания черепа, в одной руке.
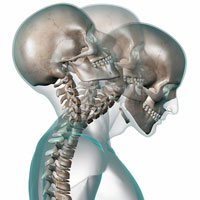
Хлыстовая травма — синдром хлыстовой травмы обусловлен травматическим инцидентом резкого переразгибания шеи (вперед — назад). Наиболее распространенной причиной такой травмы является дорожно-транспортное происшествие. Симптомы хлыстовой травмы включают сильную боль, мышечный спазм, и снижение объема движений в шее.
Шейные миофасциальные боли — для миофасциальных болей характерны наличие уплотненных и болезненных точек в области шеи. Миофасциальные боли в области шеи могут развиться после травмы или быть обусловлены такими состояниями как психологический стресс, депрессия или инсомния.
Диффузный скелетный гиперостоз — Диффузный скелетный гиперостоз представляет собой синдром, при котором возникает аномальная кальцификация в связках и сухожилиях в области шейного отдела позвоночника, в результате чего происходит уплотнение тканей. У многих пациентов не бывает симптоматики, но у некоторых может быть скованность, боли и снижение подвижности. Диффузный скелетный гиперостоз может быть не только в шейном отделе позвоночника, но также в грудном и поясничном отделах.
Шейная спондилогенная миелопатия — возникает при наличии дегенеративных изменений, которые приводят к сужению спинномозгового канала. Спинальной стеноз может приводить к повреждению (компрессии) спинного мозга и неврологическим нарушениям. Поэтому, кроме болевых проявлений, у пациентов могут быть слабость в конечностях, нарушение координации движений, а также нарушения функции органов малого таза (кишечника, мочевого пузыря, эректильные дисфункции).
Шейная радикулопатия — шейная радикулопатия возникает, когда происходит раздражение нервных корешков грыжей (протрузией) диска или другими образованиями, например синовиальной кистой. Признаки радикулопатии могут включать боль, слабость или нарушения чувствительности (например, онемение, покалывание) в руках. Наиболее распространенными причинами шейной радикулопатии являются дегенеративные изменения в шейном отделе позвоночника (остеохондроз).
Симптомы
Как правило, боль в шее носит тупой характер. Иногда боль усиливается при движении шеи. Боль в шее может сопровождаться онемением, покалыванием, иногда боль может быть острой, может быть нарушение глотания, увеличение лимфоузлов, головокружение.
Цервикалгия может быть ассоциирована с головной болью в лице, болью в плече, онемением или покалыванием в плече (парестезия верхней конечности). Такие ассоциированные симптомы часто возникают в результате компрессии корешков. Например, компрессия корешка с чувствительными волокнами, обеспечивающими иннервацию затылочной области, может приводить к болям в шее с иррадиацией в затылок. В зависимости от заболевания, в некоторых случаях, боль в шее может сопровождаться болью в верхней части спины ли в поясницы, например при болезни Бехтерева, когда воспалительный процесс охватывает весь позвоночник.
Диагностика
Цервикалгия требует четкого определения причины, вызвавшей боль. Особенно необходимо полноценное обследование, когда боль в шее сопровождается неврологической симптоматикой (нарушения функции органов малого таза) или боль носит интенсивный характер, есть нарушения чувствительности (онемение покалывание) или же болевой синдром держится более недели лечения в домашних условиях.
Врач во время осмотра должен оценить наличие болезненных точек в области шеи, амплитуду движений в шее, наличие мышечного спазма, состояние мышц шеи, плеч, наличие слабости мышц, напряженности мышечных групп в верхней части туловища.
В некоторых случаях необходимы инструментальные исследования, такие как рентген, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), или ЭНМГ (диагностика проводимости по нервным волокнам). Эти методы исследования помогают верифицировать диагноз.
Лечение
В большинстве случаев боль в шее лечится консервативно.
Медикаментозное лечение. НПВП (вольтарен, ибупрофен, напроксен) могут достаточно эффективно снимать легкую и умеренную боль в шее. При наличии мышечного спазма могут быть рекомендованы миорелаксанты и иногда даже антидепрессанты. Но прием этих препаратов может сопровождаться сонливостью.
Использование холода в виде компрессов может уменьшить болевые проявления и снять мышечный спазм.
Массаж — Массаж может быть полезен для снятия мышечного спазма и улучшает кровоснабжение мышц.
Мануальная терапия позволяет снять мышечные блоки и мобилизовать двигательные сегменты и ликвидировать подвывихи фасеточных суставов. Тракционная терапия также применятся для декомпрессии нервных корешков.
Ортопедические изделия (шейный воротник) бывают, полезны, когда есть выраженный болевой синдром (например, при хлыстовой травме или радикулопатии). Регулярное ношение шейного воротника не рекомендуется, так, как это может привести к ослаблению мышц шеи. Кроме того, при болях в шее хороший эффект дает применение ортопедических подушек, которые обеспечивают шее физиологичное положение во время сна.
Иглорефлексотерапия. Воздействие на биологически активные точки позволяют восстановить нормальную проводимость по нервным волокнам и уменьшить болевые проявления.
Инъекции в триггерные точки местных анестетиков могут быть достаточно эффективны, особенно когда имеет место миофасциальная боль.
Физиотерапия. Современные физиотерапевтические методики, такие как УВТ, криотерапия или лазеротерапия достаточно эффективны в лечение болей в шее.
ЛФК. Программа упражнений помогает, восстановить нормальный мышечный корсет и функциональность шейного отдела позвоночника.
Хирургические методы лечения необходимы в тех случаях, когда есть выраженная неврологическая симптоматика или консервативное лечение оказалось не эффективно (например, при грыжах диска и спондилогенной миелопатии).
Источник