Колит толстой кишки при панкреатите
Содержание статьи
Боль в животе при колите и панкреатите
Боль — это универсальный сигнал организма о неблагополучии, в том числе и в области пищеварительных органов и поджелудочной железы. Чаще всего боли в животе формируются по причине развития колита, воспалительного процесса в области толстой кишки. Не менее часто они могут указывать на развитие панкреатита — воспаления поджелудочной железы. Кроме того, возникновение рвоты и поноса, вздутия и других симптомов может указывать на опухолевые процессы или острые хирургические патологии. Разберемся в причинах подробнее.
Развитие панкреатита: чем особенна патология
Если возникают болевые ощущения в левой части живота, нередко врачи думают о поражении поджелудочной железы или онкологическом ее перерождении. Наиболее типична боль при панкреатитах в левой части живота, по центру и даже отдающая в правую сторону, спину или опоясывающего характера. Это связано с анатомическими особенностями расположения органа.
Панкреатит может иметь у пациента как вид острого приступа, так и хроническое прогрессирующее течение с периодами обострений. Для острого процесса наиболее типична боль в надчревье и левой части живота, в подреберной области. На фоне острого панкреатита боли настолько острые, что могут приводить к шоковому состоянию, сопровождаются рвотой с желчью, от которой не становится легче. Если повреждается голова железы, может присоединяться желтуха за счет вовлечения в процесс желчных путей и их сдавления.
Хронический панкреатит вне обострения может никак не давать о себе знать, либо вызывает тупые боли в левой или центральной части живота. Усиление неприятных ощущения формируется на фоне пищевых погрешностей или алкоголя. Возможно появление тошноты, сильная рвота и тяжесть в животе, горечь во рту и усиливающаяся боль в области живота.
Боли на фоне опухолей железы
Поджелудочная железа может быть поражена опухолями, для которых типичными будут длительные и достаточно сильные боли в области левых нижних ребер, середины живота и подложечки. Нередко боль усиливается на фоне лежания пациента на спине в силу изменения анатомических соотношений органов и давления на пораженную зону. Это приводит пациента к принятию вынужденного положения — полусидя, поджимая ноги к животу, что уменьшает силу боли. Во многих случаях опухоли в области железы не дают о себе знать, пока не достигают значительного размера и не имеют особых проявлений. Это приводит к тому, что онкологический процесс выявляется уже в достаточно запущенной стадии.
Колиты и их проявления
Острое или же хроническое воспаление в области толстого кишечника именуют колитом. Наиболее часто возникает острое воспаление, провоцируемое кишечными инфекциями, особенно микробного или паразитарного происхождения. Острый колит формирует болевые ощущения внизу и по левой стороне живота, может сопровождаться позывами к дефекации как с появлением жидкого стула, так и ложными. Типично урчание и вздутие в области петель кишки, стула с примесями как кровянистыми, так и слизистыми. Другим вариантом поражения может стать колит хронического течения, с образованием эрозивных и язвенных поражений. Для подобного поражения существует специфический термин — неспецифический язвенный колит, что подчеркивает его природу и ведущие проявления. Проявлениями подобной проблемы становятся частые поносы или разжижение стула до кашицеобразного, нередко в фекалиях имеются примеси гноя либо прожилки крови, нередки ложные позывы в туалет. Кроме того, для колита типичны наличие непреодолимых (императивных) позывов к немедленному опорожнению, боли внизу живота, обычно слева, лихорадка от субфебрильной до высокой, общее недомогание и расстройства аппетита. Если заболевание длительное, с тяжелыми симптомами, возникают потери веса и расстройства водно-солевого обмена, боли в области суставов.
Непроходимость кишечника: недомогание, болезненность, рвота
Самым основным из проявлений непроходимости кишечника на любом уровне будет возникновение боли в животе. Нередко она возникает внезапно, без связи с временем суток — ночью или днем, не зависит от приема пищи и дефекации, без предваряющих симптомов. Обычно боли в животе — тупого характера и схваткообразные, усиливаются от часа к часу с утяжелением общего состояния. По мере прогрессирования состояния, на вторые сутки периодические боли в животе, связанные с перистальтическими сокращениями, могут стихать, что является плохим признаком, свидетельствующем о некрозе и парезе кишки. Кроме болевых ощущений, типично также скопление газов в петлях без отхождения их наружу, а также отсутствие стула и позывов к дефекации. Живот будет несимметричным, вздутым и болезненным, могут возникать тошнота и неукротимая рвота, иногда с желчью и даже фекальным содержимым. Чем выше сформирована зона непроходимости, тем тяжелее и чаще будет рвота, при поражении тонкой кишки она будет неукротимой и мучительной.
Рак кишки: типичны ли боли в животе?
Опухолевые поражения кишечника не дают обычно резких и типичных проявлений, боли в животе могут возникать периодически, они не связаны с приемом пищи и имеют разнообразный и не резкий характер. На ведущие места в клинической картине выходят проблемы с движением пищи по кишечнику, что приводит к стойким и трудно корректируемым запорам. Нередко на фоне боли в животе типично урчание с вздутием, ощущение постоянной тяжести. По мере отхождения стула и газов, которые происходят с затруднениями, симптомы временно исчезают. На фоне опухоли, полностью закупорившей просвет кишки, развиваются симптомы непроходимости. Боли в животе резко усиливаются, появляется кровь в стуле, слизь, недомогание и похудение.
Симптомы постепенно нарастают на протяжении нескольких месяцев, в зависимости от типа опухоли и скорости ее роста, агрессивности и многих других характеристик. Определить ее можно только после ряда исследований. Самым тревожным должно стать в плане онкологического поражения на фоне описанных симптомов именно появление крови в испражнениях, это всегда тревожный симптом. Поэтому важно регулярное обследование, особенно если типичны запоры и боли в области живота.
Источник
Панкреатит
Панкреатит — это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая — характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая — основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
генетическая предрасположенность
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы — острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль — интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление — самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота — появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент — голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор — стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота — желудок и кишечник во время приступа не сокращаются.
Одышка — появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе — может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма — появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения — кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию — метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
Анализ мочи
Анализ кала
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1-3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Источник
Воспалительные заболевания кишечника — Закофальк
Что такое воспалительные заболевания кишечника?
Воспалительные заболевания кишечника (ВЗК) — язвенный колит и болезнь Крона — заболевания желудочно-кишечного тракта при которых возникает воспаление слизистой оболочки кишки. При язвенном колите поражается только толстая кишка, при болезни Крона- любой отдел пищеварительного тракта (от ротовой полости до прямой кишки), но наиболее часто тонкая и толстая кишка.
Поражение кишечника при язвенном колите
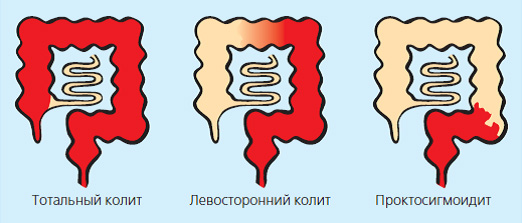
Поражение ЖКТ при болезни Крона

Данные о частоте воспалительных заболеваний кишечника в разных странах варьируют в широких пределах. Наиболее высокая заболеваемость в Скандинавских странах, северных штатах США, Израиле. В среднем ежегодно выявляют от 7 до 15 новых случаев язвенного колита и от 4 до 7 случаев болезни Крона на 100 000 населения. Эти болезни могут поражать любой возраст, но чаще всего проявляются в 20-40-летнем возрасте. Второй возрастной пик начала болезни — после 60 лет.
Почему возникают воспалительные заболевания кишечника?
К сожалению, причины развития воспалительных заболеваний кишечника до сих пор окончательно не установлены. Неизвестный фактор вызывает сбой в иммунной системе организма, который приводит к воспалению слизистой оболочки кишечника, в результате чего повреждается и стенка кишки.
В настоящее время считается, что воспалительные заболевания кишечника реализуются при взаимодействии 3 основных факторов:
- генетической предрасположенности;
- характера питания — преобладания в рационе рафинированных продуктов, увлечение фаст-фудом и др.;
- нарушение состава кишечной микрофлоры (микробиоты).
Для Вас важно знать, что язвенный колит и болезнь Крона являются хроническими заболеваниями, имеющими волнообразное течение, с периодами обострения и ремиссии. Постоянное медицинское наблюдение позволить хорошо контролировать Ваше состояние. Это предполагает регулярные визиты к врачу — до двух раз в год, даже если у Вас нет симптомов активной болезни. Посещение врача позволит не только наблюдать течение заболевания, но и корригировать лечение.
Как заподозрить воспалительные заболевания кишечника?
- понос (диарея) от 2-4 раз до 8-10 и более раз в сутки;
- примесь крови и слизи в стуле, кровь может быть, как в виде прожилок в кале, так и в чистом виде;
- ложные болезненные позывы на стул (тенезмы), с выделением слизи, крови или гноя («ректальный плевок») практически без каловых масс;
- боль в животе, чаще спастическая, усиливается перед стулом и не облегчается после стула;
- вышеуказанные симптомы часто возникают в ночное время или в предутренние часы.
К общим симптомам ВЗК относятся потеря веса, потеря аппетита, повышение температуры тела, усталость, замедление по сравнению со сверстниками роста и развития.
Могут ли быть поражены другие органы и части тела?
У некоторых больных ВЗК, могут развиться схожие патологии других частей тела — внекишечные проявления.
Наиболее частые из них:
- артрит (воспаление суставов)
- язвы ротовой полости (стоматит)
- поражения кожи (эритема — появление на голенях маленьких болезненных красных пятен)
- воспаление глаз (встречается реже). Следует обратиться к окулисту при покраснении глаз, резях, раздражении во избежание развития более серьёзных симптомов.
Как диагностировать?
При подозрении на ВЗК пациенту необходимо пройти ряд обследований:
1. Анализы крови (для выявления воспаления)
2. Анализ кала с целью выявления крови и исключения кишечной инфекции
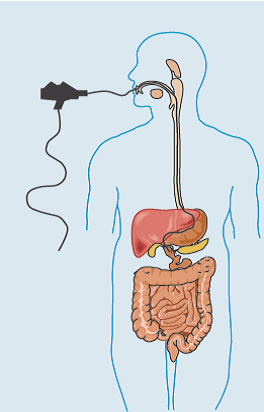
3. Эндоскопическое исследование:
— эзофагогастродуоденоскопия — аппарат в виде тонкой гибкой трубки (эндоскоп) вводится через рот для осмотра пищевода, желудка и верхней части тонкой кишки. Это исследование необходимо для диагностики болезни Крона, если воспалительный процесс возникает в верхних отделах ЖКТ и для выявления сопутствующих заболеваний.
— колоноскопия — «золотой стандарт» диагностики ВЗК. При этом исследовании эндоскоп вводится через задний проход в толстую кишку и нижнюю часть тонкой кишки. Эта процедура позволяет обследовать внутреннюю оболочку кишечника и взять биопсию (маленький кусочек ткани кишечника) с помощью эндоскопа. Микроскопический анализ биопсии позволяет в дальнейшем правильно поставить диагноз.
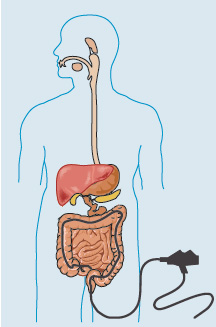
Более подробно о том, как правильно подготовиться к колоноскопии можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
4. Лучевые методы диагностики (ультразвуковое, рентгенографическое (с контрастным веществом) исследование, компьютерная томография и др.) играют вспомогательную роль в диагностике ВЗК.
Как лечатся воспалительные заболевания кишечника?
ВЗК — это хронические заболевания, которые чередуются периодами обострения и ремиссии (когда симптомов болезни нет).
Задачи лечения:
- при обострении как можно быстрее достичь ремиссии (ликвидировать воспаление);
- как можно более длительно поддерживать ремиссию — для этого необходимо принимать лекарства, которые будут предотвращать появление симптомов болезни;
- предотвратить осложнения заболевания.
Медикаментозное лечение ВЗК включает основные (направлены на купирование воспаление в кишечнике и предотвращение его возникновения) и вспомогательные (антибиотики, спазмолитики, ферменты, пребиотики, масляная кислота — направлены на купирование либо симптомов, либо на усиление основной противовоспалительной терапии) препараты. Выбор препарата и лекарственной формы зависит от локализации и распространенности воспаления в кишечнике, а также степени тяжести заболевания.

Какие лекарства используются для лечения ВЗК?
Основные препараты для лечения ВЗК:
1. Препараты 5-АСК (месалазин, сульфасалазин). Лекарственные формы — таблетки, гранулы для приема внутрь и свечи, клизмы, ректальная пена для местного введения в кишечник.
2. Стероидные гормоны (глюкокортикостероиды) — системные (действующие на уровне всего организма), вводятся внутрь или внутривенно и топические — будесонид (действующие непосредственно в зоне поражения кишечника), вводятся внутрь или местно в кишку в виде пены.
3. Иммуносупрессоры.
4. Биологические препараты — вводятся внутривенно или подкожно.
О чем нужно помнить во время лечения ВЗК:
1. Прием препаратов должен быть регулярным и постоянным, даже если у ребенка ремиссия и симптомов заболевания нет.
2. Любые изменения в терапии должны быть только с разрешения Вашего лечащего врача. ПОЭТОМУ САМОСТОЯТЕЛЬНО НЕЛЬЗЯ: прекращать прием лекарств, снижать дозу лекарств, заменять назначенные препараты на другие лекарства.
3. При появлении симптомов (рецидиве заболевания) не занимайтесь самолечением, сразу обратитесь к лечащему врачу.
Применение масляной кислоты при лучевых поражениях кишечника
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина — Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие — регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие — создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности — 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Источник