Колит кишечника чем лечится
Содержание статьи
Колит
Колит — это воспалительное заболевание толстой кишки, возникшее вследствие инфекционного, ишемического, лекарственного или иного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом, тенезмами. В рамках диагностики производится исследование кала (копрограмма, бакпосев, на гельминтов и простейших), ирригоскопия, колоноскопия с биопсией слизистой толстого кишечника. Лечение назначается с учетом этиологической формы болезни, включает диету, этиотропную (антибактериальную, противогельминтную и другую терапию), прием ферментов и эубиотиков, фитотерапию, физио- и бальнеотерапию.
Общие сведения
Колитами называют заболевания пищеварительной системы, характеризующиеся развитием воспаления в слизистой оболочке стенки толстой кишки. Различают острый и хронический колит. Для острого колита характерны боли в животе, метеоризм, наличие слизи и прожилок крови в кале, тошнота, позывы к акту дефекации. Могут развиться хроническая форма, язвенное поражение кишечника, кровотечения, иногда канцерофобия.
Хронический колит представляет собой патологические изменения в строении слизистой оболочки в результате продолжительного воспалительного процесса и дистрофии пораженных тканей, в связи с которыми возникают нарушения моторной и секреторной функции толстого кишечника. Хронический колит — довольно часто встречающееся заболевание пищеварительного тракта, нередко воспаление толстой кишки сопровождается поражением тонкого кишечника.
Порядка трети больных хроническим колитом отмечают в качестве причины его развития различные кишечные инфекции (чаще всего дизентерию и сальмонеллез). Во многих случаях заболевание развивается на фоне дисбактериоза (к примеру, после продолжительного курса антибиотикотерапии), в связи с неправильным питанием, склонностью к гиподинамии, злоупотреблением алкогольными напитками.
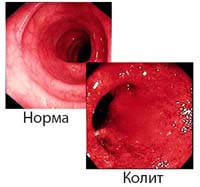
Колит
Причины колита
Причины возникновения патологии могут быть связаны с нарушением режима и характера питания (неправильные пищевые привычки, нерегулярное нерациональное питание, злоупотребление алкоголем, прием некачественной пищи). Колиты могут возникать как осложнение заболеваний желудочно-кишечного тракта (хронического гастрита, панкреатита, гепатита), а также при пищевых отравлениях и заражении кишечными инфекциями.
Прием многих лекарственных средств может оказывать негативное действие на кишечную флору, ятрогенный дисбактериоз может в свою очередь вызывать воспалительные процессы в толстом кишечнике. Кроме того, колитам могут поспособствовать препараты, нарушающие кислотно-щелочной баланс в просвете кишечника. Иногда причинами воспалительных заболеваний кишечника являются врожденные патологии развития и функциональная недостаточность.
Классификация
Колиты подразделяются на инфекционные (колит при шигеллезе, сальмонеллезе, микобактериоз, туберкулезный колит и т.д.), алиментарные (связанные с нарушениями питания), токсические экзогенные (при продолжительных интоксикациях парами ртути, соединениями фосфора, мышьяка и т. д.) и эндогенные (при интоксикации продуктами катаболизма, например, уратами при подагре), лекарственные (развившиеся после применения лекарственных средств: слабительных, аминогликозидов, антибиотиков).
Выделяют также аллергические (аллергическая реакция на пищевые компоненты, лекарственные средства, некоторые бактерии или продукты их метаболизма) и механические (при хронических запорах, злоупотреблении клизмами, ректальными суппозиториями в результате регулярного механического раздражения слизистой) колиты. Зачастую имеет место несколько этиологических факторов, способствующих развитию воспаления в толстом кишечнике, тогда можно говорить о комбинированном колите.
Симптомы колита
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы. Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе, вздутие, метеоризм.
Расстройства стула чаще всего протекают в виде запоров, но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы — ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах (проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры. Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития — дополнительная петля сигмы.
Диагностика
 В комплекс обязательных диагностических мероприятий при подозрении на колит входит макро- и микроскопия кала, копрограмма, выявления яиц гельминтов, бакпосев каловых масс. Производят общий анализ крови для определения наличия признаков воспаления.
В комплекс обязательных диагностических мероприятий при подозрении на колит входит макро- и микроскопия кала, копрограмма, выявления яиц гельминтов, бакпосев каловых масс. Производят общий анализ крови для определения наличия признаков воспаления.
Анатомические и функциональные особенности толстого кишечника визуализируются его при контрастной ирригоскопии. Колоноскопия позволяет досконально изучить состояние слизистой на всем протяжении толстой кишки. Кроме того, проведение колоноскопии позволяет взять биоптаты слизистой кишечной стенки для дальнейшего гистологического исследования. Для исключения геморроя, анальной трещины, парапроктита и других патологий показан осмотр проктолога с пальцевым исследованием заднего прохода.
Дифференциальная диагностика хронических колитов проводится с дискинезией толстого кишечника. Однако, необходимо помнить, что продолжительно существующее расстройство моторики кишечника может осложниться воспалительным процессом. Довольно часто клиническая картина колита может сопровождать развивающуюся опухоль толстого кишечника. Для исключения злокачественных образований производят биопсию всех подозрительных участков стенки кишечника.
Кроме того, производят дифференциацию колитов и энтеритов. Иногда имеет место воспаление обоих отделов кишечника. Данные для дифференциальной диагностики хронического колита и заболеваний верхних отделов пищеварительного тракта дают эндоскопические исследования (колоноскопия, фиброгастродуоденоскопия), УЗИ органов брюшной полости и функциональные пробы для выявления маркеров воспаления печени и поджелудочной железы.
Осложнения
Колит может привести к перфорации кишечной стенки с развитием перитонита (характерное осложнение тяжело протекающего неспецифического язвенного колита), кишечному кровотечению, которое способствует развитию анемии, непроходимости кишечника в результате формирования спаек, стриктур, рубцов.
Лечение колита
Хронический колит в период обострения целесообразно лечить в стационаре, в отделении проктологии. Колиты инфекционной природы лечат в специализированных инфекционных отделениях. Значительным элементом в лечении хронического колита является соблюдение лечебной диеты. При этом из рациона исключают все продукты, которые могут механически или химически раздражать слизистую оболочку кишечника, пищу употребляют в протертом виде, с частотой не менее 4-5 раз в день. Кроме того, для исключения молочнокислого брожения больным рекомендуют отказаться от молока, с целью снижения газообразования ограничивают капусту, бобовые.
Из хлебобулочных изделий разрешен подсушенный пшеничный несладкий хлеб. Мясо и рыбу нежирных сортов желательно употреблять приготовленными на пару. При стихании выраженной клинической симптоматики диету постепенно расширяют. Для борьбы с запорами рекомендуют включение в рацион вареных овощей, фруктовых пюре (киселя), хлеба с отрубями. Улучшению прохождения кишечных масс способствует растительное масло и достаточное количество употребляемой в сутки жидкости. Употреблять фрукты и овощи в сыром виде в острый период заболевания нежелательно. Также стоит отказаться от охлажденных блюд, молочнокислых продуктов и пищи с высоким содержанием кислоты. Для регуляции секреции жидкости в кишечнике ограничивают употребление поваренной соли.
В случае инфекционной природы колита и для подавления патогенной бактериальной флоры, развившейся в результате дисбактериоза, назначают антибиотикотерапию короткими курсами (препараты ципрофлоксацин, Нифуроксазид, рифаксимин). Назначения лекарственных средств производится только специалистом. Выявления яиц глистов является показанием к назначению противогельминтных средств. Для облегчения болевого синдрома назначают спазмолитические средства (дротаверин, папаверин).
При лечении проктосигмоидита полезна местная терапия: микроклизмы с отварами ромашки, календулы, с танином или протарголом. При проктите назначают ректальные суппозитории с белладонной, анестезином для снятия выраженной болезненности, вяжущие средства (окись цинка, ксероформ). При поносах вяжущие и обволакивающие средства назначаются внутрь (танин+альбумин, нитрат висмута, белая глина, отвар коры дуб, другие отвары и настои сборов, содержащие дубильные компоненты). При запорах показано проведение гидроколонотерапии. Сильные спазмы при колите могут стать показанием для назначения холинолитиков.
Помимо вышеперечисленных средств, при колитах могут назначать энтеросорбенты (для борьбы с метеоризмом), ферментные препараты (при нарушении пищеварения в результате ферментных недостаточностей), эубиотики (для коррекции дисбиоза). Хороший эффект при терапии хронических колитов дает регулярное санаторно-курортное лечение, бальнеотерапия.
Прогноз и профилактика
В комплекс профилактических мер для предотвращения колитов входит сбалансированная рациональная диета, своевременное выявление и лечение заболеваний пищеварительной системы, меры санитарно-гигиенического режима и соблюдение правил техники безопасности на производствах, связанных с опасными химическими ядами.
Профилактика обострений у лиц, страдающих хроническими заболеваниями толстого кишечника, кроме того, включают регулярное диспансерное наблюдение специалиста в области клинической проктологии. Трудоспособность больных с данной патологией ограничена, им стоит избегать избыточных физических нагрузок, психо-эмоциональных стрессов и деятельности, связанной с частыми командировками и способствующей нарушению режима питания. Прогноз при своевременном выявлении и соблюдении врачебных рекомендаций по лечению хронического колита благоприятный.
Источник
Колит: причины и лечение
Формы колита
По течению
Острый колит
Острый колит — это воспаление толстого кишечника, протекающее быстро и достаточно тяжело. Причин его появления несколько:
- Острые кишечные инфекции (сальмонеллез, стафилококковая инфекция, дизентерия и др.).
- Отравление токсическими веществами.
- Острая пищевая аллергия.
- Реакция на определенные виды антибиотиков, вызывающая разрастание колонии патогенных микроорганизмов Clostridium difficile.
Заболевание начинается остро и внезапно с диареи, подъема температуры, иногда появляется тошнота и рвота. Концентрация боли зависит от того, какой участок кишечника поразил колит — внизу живота, в левой или правой его части.
Диагностировать острую форму заболевания довольно легко — достаточно осмотреть больного, выяснить, что он ел, была ли такая реакция раньше. Уточнить диагноз поможет копрограмма и посев кала, общий анализ крови.
Лечение заболевания заключается в устранении причины, из-за которой оно возникло (исключение аллергенов, прекращение контакта с токсинами, подавление роста бактерий). Антибиотики при колите назначают, если очевидно, что он возник из-за кишечной инфекции. Помимо основного лечения, используют препараты для уменьшения проявлений диареи, тошноты, рвоты — церукал, лоперамид, имодиум и др. После стихания острых симптомов можно принимать бифидопрепараты. Необходимо и соблюдение диеты — от полного голода в самом начале болезни до лечебного стола № 1 и 2 на стадии выздоровления.
Хронический колит
В отличие от острой формы, хронический колит кишечника протекает длительно и вяло. Причинами его возникновения могут быть:
- Длительный контакт с вредными отравляющими веществами
- Секреторная и ферментативная недостаточность
- Как последствие острой инфекции
- Наличие паразитов
- Психологический дискомфорт, стресс
- Генетическая предрасположенность
Хронический колит развивается медленно, от начала болезни до появления первых ощутимых симптомов может пройти много времени. Что беспокоит больных?
- Чередование запоров и поносов, либо одного из двух нарушений.
- Вздутие живота.
- Боли при колите ноющие, тупые, умеренные. Усиливаются после еды и перед туалетом.
- Урчание, появляющееся стабильно через 2 часа после еды.
- Сыпь и зуд кожи неизвестного происхождения.
- Ощущение разбитости и слабости, головные боли.
- Отсутствие или уменьшение аппетита.
- Белый налёт на языке.
- Снижение веса
Хронический, длительно текущий колит может принимать язвенную форму.
Диагностика заболевания ведется с использованием всего арсенала средств: лабораторные анализы крови и кала, осмотр и сбор анамнеза, инструментальные обследования (ирригоскопия, колоносокопия).
Способ лечения зависит от причины, из-за которой возник колит. Симптоматическое лечение и диета назначаются во всех случаях.
Язвенный колит
Неспецифический язвенный колит, или НЯК — хроническое заболевание толстой кишки, при котором воспаляется и изъязвляется её слизистая оболочка. Течение НЯК обычно рецидивирующее, то есть обострения сменяются улучшением состояния.
Точной причины появления болезни не установлено, но разные исследователи считают, что на её развитие влияет генетика, иммунитет, инфекции и вирусы, психоэмоциональное состояние человека. Наибольший интерес вызывают теории, которые связывают колит с генетическими мутациями и аутоиммунными нарушениями — учёные, выдвигающие их, представляют вполне весомые доказательства.
Неспецифический язвенный колит кишечника начинает развиваться в прямой кишке, а затем распространяется на другие отделы. В результате заболевание поражает всю слизистую оболочку, причём тяжесть воспаления и изъязвления наиболее выражена в нисходящей и сигмовидной кишке. Язвы могут быть разной формы и размера, но чаще всего встречаются вытянутые, длинные и узкие, вытянувшиеся рядами вдоль мышечной ленты кишечника.
Какие первые симптомы колита обращают на себя внимание?
- Диарея или неоформленный стул, в котором встречаются примеси гноя, слизи или кровяные включения. Количество испражнений в сутки может меняться безо всяких видимых причин и не зависеть от назначенного лечения.
- Боли при колите этой формы — обычно слева.
- Уменьшение аппетита и потеря веса, бледность.
- Лихорадочное состояние.
- Нарушения водно-электролитного баланса.
- Заболевания полости рта (разные виды стоматита).
- Поражение биллиарной системы.
Диагностируют неспецифический язвенный колит при помощи:
- Осмотра и сбора анамнеза.
Врач выясняет, как давно начались беспокоящие симптомы, какое проводилось лечение, насколько оно помогло. Осмотр и пальпация живота позволяют оценить текущее состояние кишечника.
- Эндоскопических исследований:
- Ректороманоскопии. Здесь можно обнаружить отделяемое (кровь, гной, слизь), язвы с чистым дном или гноем и фибрином, изменение сосудистого рисунка и отёчность слизистой оболочки,
- Колоноскопии (её преимущество состоит в том, что обследуется сразу весь толстый кишечник).
Оба вида исследований во время обострения проводят без предварительных клизм.
- Рентгеновских методов (обзорной рентгенограммы, ирригоскопии).
Рентген позволяет увидеть изменённый язвами рисунок слизистой, сужение просвета кишки, изменение гаустр (выпячиваний) на поверхности кишечника.
- Лабораторных анализов крови и кала:
- В общем анализе крови определяется снижение уровня гемоглобина, увеличение числа лейкоцитов.
- В мазках и посевах из кала определяется значительное увеличение числа патогенного стафилококка, энтерококка, кишечной палочки и уменьшение — лактобактерий.
Лечение неспецифического язвенного колита бывает консервативным и хирургическим. В первую очередь, назначается консервативная терапия:
- Антибиотики.
- Гормональные препараты (кортикостероиды) внутривенно при тяжелых формах, и в виде клизм — при заболевании средней тяжести.
- Иммуносупрессоры.
- Успокоительные (седативные) препараты.
- Лекарства для уменьшения диареи.
- Препараты на основе сульфасалазина (противомикробного и противовоспалительного средства).
Хирургическое лечение показано, если колит осложнился прободением кишки, непроходимостью, кровотечением или начал развиваться рак. Тип операции выбирается хирургом и напрямую зависит от того, какое месторасположение и размеры имеет поврежденный участок кишечника.
Радиационный колит
Радиационный, или лучевой колит возникает, когда человек получил дозу радиационного облучения. Обычно это бывает при лучевой терапии, которую назначают для лечения онкологических заболеваний. Чувствительные к радиоактивному воздействию клетки эпителия разрушаются, начинается воспалительный процесс. Болеть при лучевом колите может внизу живота, в правой и левой части — там, где находилась зона облучения.
Диагностировать заболевание можно на основании анамнеза — боли, возникшие во время или вскоре после курса лучевой терапии говорят о развитии лучевого колита. Если провести пациенту колоноскопию, будут видны атрофические изменения слизистой. Помимо болевого синдрома, пациентов с лучевым колитом беспокоит расстройство стула, примеси крови в кале, похудение.
Тактика лечения болезни схожа с терапией язвенного колита: назначают сульфасалазин или производные салициловой кислоты, симптоматические лекарства для купирования спазмов и диареи, а в случае присоединения бактериальной инфекции — антибиотики
Аллергический колит
Аллергический колит — воспаление толстого кишечника, связанное с воздействием на него аллергенов. Вопреки расхожему мнению, аллергия проявляется не только на коже — под угрозой и внутренние органы, причем начинаться заболевание может с первых дней жизни, особенно если малыша кормят молочной смесью (в этом случае наиболее вероятна аллергическая реакция на белок коровьего молока). Иногда аллергия начинается после введения прикорма. Появление пищевой аллергии во взрослом возрасте также возможно.
Боли при колите аллергического происхождения не отличаются от прочих — обычно они имеют среднюю интенсивность и продолжительность, усиливаются после приёма пищи, содержащей аллергены. Больного также беспокоит нарушение перистальтики, чередование запоров и поносов, возможна тошнота и рвота.
Диагностика состоит из осмотра и пальпации, лабораторных анализов, инструментального обследования. На колоносокопии можно увидеть характерные воспалительные изменения, а при биопсии — скопление эозинофилов в тканях.
Лечение острого и хронического колита аллергической природы состоит в соблюдении диеты, исключающей аллерген. Иногда назначаются антигистаминные препараты.
Токсический колит
Токсический колит развивается при поражении кишечника вредными веществами. Они могут попадать в организм извне (мышьяк, ртуть, радиация, инфекционные агенты и др.), но иногда способны образовываться в организме (например, при нарушении работы почек). Симптомы колита зависят от его причины:
- Если воспаление кишечника возникло из-за попадания химических элементов, у больного присутствуют все признаки отравления: интоксикация, слабость, рвота, тошнота, сильные боли в животе.
- При эндогенных (внутренних) причинах колита признаки интоксикации и отравления смазаны, на первый план вступает снижение веса, утомляемость, признаки нехватки витаминов.
Лечение колита при отравлении химическими веществами включает в себя дезинтоксикацию и снятие воспаления, а когда причиной болезни являются нарушения внутри организма — требуется их коррекция, ведь в противном случае кишечник будет воспаляться снова и снова.
Псевдомембранозный энтероколит
Псевдомембранозный колит — тяжелое воспаление, вызываемое специфической бактерией Clostridium difficile, в результате которого в толстом кишечнике образуются специфические бляшки из фибрина бело-желтого цвета. Усиленный рост колонии бактерий Clostridium difficile происходит на фоне лечения антибиотиками (линкомицином, тетрациклином, цефалоспоринами 2-3 поколения) какого-либо другого заболевания.
Развитие псевдомембранозного колита возможно как с первых дней лечения, так и в спустя несколько недель после его окончания. Течение заболевания может быть достаточно лёгким, и выражаться лишь в умеренной диарее. Такая форма не требует никакого лечения, кроме симптоматических средств от поноса, и бифидопрепаратов.
Тяжелое течение колита крайне опасно для жизни, так как сильная интоксикация плохо влияет на больного, диарея обезвоживает и вызывает упадок сил. Чтобы поставить человека на ноги, обязательно отменяются все антибиотики, которые получал пациент до этого (в результате чего возник колит). Назначают метронидазол и/или ванкомицин, симптоматическую терапию, направленную на регуляцию белкового и электролитического обмена, нейтрализацию токсинов, коррекцию нарушений в работе внутренних органов. Хороший результат имеется при применении одновременно метронидазола внутрь (в таблетках) и ванкомицина внутривенно.
Спастический колит
Спастический колит называют синдромом раздраженного кишечника (СРК). При кажущейся безобидности этого заболевания, оно способно принести пациенту много неудобства и переживаний. В самом деле, кому понравится, когда кишки бурлят в самый неподходящий момент, а с важного совещания приходится убегать в туалет? Общаясь в интернете, больные СРК описывают немало случаев, когда заболевание портило им жизнь — мешало личным планам, вызывало скованность в интимной сфере.
Что же происходит с ЖКТ при спастическом колите? Нарушается двигательная функция и моторика, а из-за этого возникают неприятные спазмы в разных отделах кишечника, и это повторяется снова и снова. Врачи считают, что причиной спастического хронического колита кишечника может быть гормональная проблема, стресс, переутомление, фобии, неврологические нарушения.
Заболевание протекает чередованием запоров и поносов на фоне повышенного метеоризма и вздутия живота. Иногда в кале можно увидеть слизь и кровь. Боли при колите, протекающем со спазмами, могут появляться в любое время суток и обычно имеют умеренную интенсивность. Особенность боли при СРК — это облегчение после дефекации.
Обследование выявляет спазмированные участки (это можно определить при прощупывании), отёк и красноту слизистой оболочки кишки (при колоносокопии).
Лечение состоит в соблюдении диеты и культуры питания, приёме спазмолитиков, симптоматических средств для борьбы с диареей, седативных препаратов.
Источник