Колит ягодицы отдает в ноги
Содержание статьи
Когда беспокоит боль в области ягодицы, отдающая в ногу — Семейная клиника ОПОРА г. Екатеринбург
Дискомфорт или болевой синдром в нижней части спины — один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?

Если болит ягодица справа и отдает в ногу
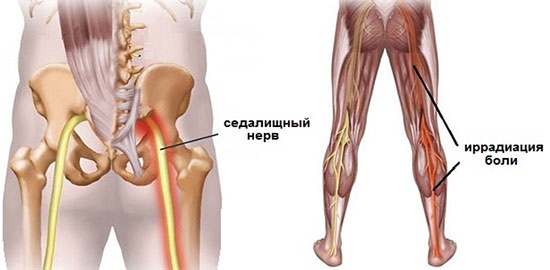
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Другое название — ишиалгия. Этим термином принято обозначать болевой синдром, являющийся следствием сжатия, раздражения, воспаления седалищного нерва.
Из-за его большой протяжённости и взаимосвязи со многими органами, заболевания седалищного нерва встречаются очень часто.
Характер боли и сопутствующие симптомы
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Характерен при ишиалгии «симптом треножника», когда из-за сильных болевых ощущений по ходу седалищного нерва больной либо вовсе не может сидеть, либо вынужден опираться руками о край стула.
У больного нередко возникает чувство сильного жара, или, наоборот, озноба, кожа становится бледной. Человек жалуется на онемение или «мурашки» в ягодице и пораженной ноге.
Причины
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны — раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Диагностика при болевом синдроме в ягодице
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
Для люмбоишиалгии характерна сильная боль при нажатии на седалищный нерв в месте его выхода на бедро.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов — ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
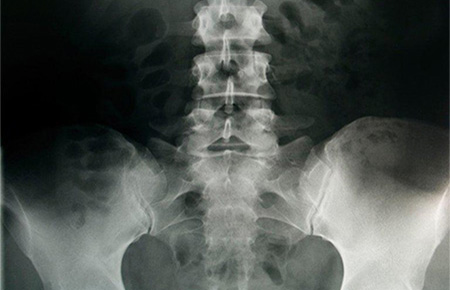
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ — исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме — общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Лечение при болях в ягодице с иррадиацией в ногу
Первая помощь
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности — это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.

Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
В острый период люмбоишиалгии не стоит использовать согревающие средства, так как они вызывают приток крови к пораженному месту, из-за чего отек и боль усиливаются.
При сильных болях, которые не купируются спазмолитиками и анальгетиками, назначается новокаиновая блокада в целях временного снижения чувствительности нервных волокон.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Народное лечение
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства — компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.

Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
- Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.

Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей — приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
В состав комплексного лечения люмбоишиалгии входят акупунктура, массаж и гимнастика, которые проводятся после окончания острого периода, устранения сильной боли в ягодице и спазма мышц.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Профилактика
- Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
Источник
Боли в ягодице отдающие в ногу
156 просмотров
24 апреля 2021
Добрый день!последние шесть лет мучают стреляющие боли в ягодице,отдают в ногу.больнее всего лежать,сплю только на боку,сидеть тоже бывает невозможно,хромота.мрт поясн.крес.отдела и тазоб.суставов в норме.уколы и препараты больше не помогают.что это?неврологи,массажи,мануальный терапевт,уколы,препараты-все зря.
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Невролог, Терапевт
Здравствуйте!
Для того, чтобы снять болевой синдром нужны противовоспалительные препараты например ксефокам 8 мг 2 раза в день в сочетании с витаминами группы В например нейробион 1 таб 3 раза в день и миорелаксантами мидокалм 1 таб 2 раза в день.
Хорошо сочетать медикаментозную терапию с физиотерапией, например амплипульс на поясничный отдел. При неэффективности можно попробовать провести паравертебральные блокады с дипроспаном
Для профилактики необходимо регулярно делать зарядку для позвоночника. Хорошо помогает йога и плавание. Избегать длительных вынужденных поз и подъёма тяжести.
Можете пропить курс хондропротекторов для предотвращения прогрессирования процесса. Например терафлекс1 кап 3 раза в дегь 2 месяца, а затем по 1 кап 2 раза а день еще 2 месяца.
Невролог
Здравствуйте. Прикрепите пожалуйста результаты МРТ.
Похоже на синдром грушевидной мышцы.
В самом поясничном отделе болей нет? Онемения в ноге нет? Блокады с кортикостероидами не пробовали?
Невролог
Здравствуйте, сделайте ЭНМГ нижних конечностей, принимайте конвалис 300мг 2 р в день, толизор 150мг 3р в день 1 месяц. При не эффективности нужно сделать УЗИ нервов больной ноги и определить уровень поражения
Наталья, 24 апреля
Клиент
Терапевт, Кардиолог, Гериатр
Здравствуйте. Покажитесь неврологу. Судя по симптомам, у вас синдром грушевидной мышцы. Обратитесь к неврологу на приём. Лечение должно быть комплексным- нпвс, миорелаксанты, физиолечение(лазер, магнитотерапия), иглорефлексотерапия, массаж.
Наталья, 24 апреля
Клиент
Мария, неврологи разводят руками,все были уверены,что грыжа,но как только мрт отмело это,сразу все идеи закончились
Наталья, 24 апреля
Клиент
Мария, принимала много всего за это время,комплексно,нимесил,мелоксикам,диклофенак,сирдалуд,кокарнит,мильгама-толку нет
Терапевт, Кардиолог, Гериатр
Добавить к этому массаж, мануальную терапию, иглорефлексотерапию, физиолечение на область грушевидной мышцы. При неэффективности консервативной терапии- оперативное лечение.
Наталья, 24 апреля
Клиент
Мария, совместо прошла курс массажа и дин прием у мануального терапевта,который сказал,что я абсолютно здоровый человек и направил к психотерапевту,ну и само собой легче не стало.
Наталья, 24 апреля
Клиент
Мария, мануальный терапевт спазма в мышцах не увидел
Терапевт, Кардиолог, Гериатр
Может есть смысл другому доктору показаться? Осмотр многое решает. Но симптомы, которые вы описываете, очень похожи на синдром грушевидной мышцы..
Терапевт
Добрый день! А какие лекарственные препараты в последнее время принимали?
Наталья, 24 апреля
Клиент
Вадим, в прошлом месяце кокарнит в/м,мелоксикам в/м,сирдалут таб и массажи,эффект-синяки на попе(извините),боль не сняли
Детский невролог, Невролог
Здравствуйте, для уточнения диагноза сделать ЭНМГ нервов нижних конечностей. Для облегчения состояния провести блокаду
Наталья, 24 апреля
Клиент
Айрат, спасибо!на сколько длительным будет эффект от блокады?
Детский невролог, Невролог
Тут сугубо индивидуально, может на полгода, может на 3 года
Невролог
По описанию похоже на синдром грушевидной мышцы — это сдавление седалищного нерва спазмированной грушевидной мышцей.
Пройдите ЭНМГ нижних конечностей чтобы узнать есть ли нарушения проводимости по нервным волокнам и на каком уровне.
Для снятия мышечного спазма принимайте миорелаксанты — мидокалм 150мг 2 р в день 2 недели, для восстановления нервных волокон келтикан 1капс 1 р в день 20 дней.
При таких болях хорошо помогают антиконвульсанты, например прегабалин 75мг на ночь 7 дней, затем 150мг на ночь до месяца. При необходимости дозу можно увеличить, максимум до 600мг в сутки.
Хорошо помогают блокады с дипроспаном и лидокаином 3-5 процедур через день.
Можно пройти курс иглорефлексотерапии.
Обратитесь к хорошему остеопату.
Нужны регулярные упражнения на растяжение мышц.
Наталья, 24 апреля
Клиент
Невролог
Невролог
Здравствуйте. Это может быть синдром грушевидной мышцы — спазм грушевидной мышцы ( ягодичная зона) приводит к давлению на седалищный нерв. При этом на поясничном уровне всё нормально. Вы попробуйте попить габапентин 300 мг 1 таб вечером — 1 день, затем 1 таб 2 раза вдень — 1 день затем 1 таб 3 раза в день — 2-3-4 недели, затем так же постепенно отменить, у Вас судя по срокам боль хроническая, и при хронической боли помогает именно такая терапия. И главное это ЛФК на ягодичную мышцу, именно качать ягодицы, и тем самым убирать спазм грушевидной.
И попробуйте такой комплекс:
https://www.youtube.com/watch?v=EKLuG6aLJBs
3 раза в день
Наталья, 25 апреля
Клиент
Невролог
Невролог
Здравствуйте.Повторите рентгенографию тазобедренных суставов,если норма то вероятнее всего проблема на уровне пояснично-крестцового отдела позвоночника,сделайте мрт
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Лечение болей в ягодице, отдающих в ногу: первая помощь, методы лечения
Боль в ягодице, иррадиирующая в ногу, чаще всего возникает спонтанно, и поэтому может восприниматься человеком как результат обычного переутомления. Однако, такой симптом может указывать на наличие серьезных патологий.
Боль в ягодице, отдающая в ногу, лечение которой должно быть своевременным и комплексным, чаще бывает односторонней, но может также возникать с двух сторон.
Что будет, если не лечить вовремя?
Сильные боли возникают в нижней части спины, позже неприятные ощущения распространяются на поверхность ягодиц и бедра. В ряде случае она бывает ноющей, усиливающейся в вечернее время. Наблюдается повышение температуры и озноб, понижение чувствительности в нижних конечностях, ощущение напряжения в области поясницы. Боль и напряжение усиливаются при резких движениях, быстрой ходьбе, поднятии тяжестей, выполнении физической работы.
Главная причина болей — это раздражение нерва крестцового сплетения. Среди причин, которые его вызывают, могут быть как хронические заболевания, так и образ жизни или внешние факторы. Среди них:
- остеохондроз;
- межпозвоночная грыжа;
- травмы позвоночника;
- нарушения кровообращения в тазобедренном суставе;
- радикулит;
- наличие злокачественных опухолей.
К провоцирующим факторам относятся переохлаждение, лишний вес или период беременности. При ходьбе человек инстинктивно пытается защитить больную ногу, что ведет к хромоте.
Если острая боль возникла после проведения инъекции, это означает, что был задет нерв крестцового сплетения. Такие признаки, как онемение и покалывание в конечностях, могут проявлять себя в течение длительного времени и также требуют лечения.
Поскольку такие боли в большинстве случаев свидетельствуют о наличии сложных патологий, игнорировать их нельзя. Отсутствие лечения боли в ягодицах и ногах приводит к усугублению симптомов, осложнениям в виде заболеваний сердечной системы, перепадам артериального давления, болевому шоку, утрате способности к передвижению и инвалидности.
Диагностика патологии
Для определения причины, вызывающей боль, используют такие диагностические методы, как УЗИ позвоночника, результаты КТ- и МРТ-обследований,рентгеновского снимка пораженной области.
Для диагностики также используют результаты анализов мочи и крови. Возможно назначение дополнительной консультации остеопата.
Первая помощь при боли в ягодице
Приступ сильной боли может начаться внезапно и застать человека врасплох. В таком случае требуется срочная помощь, направленная на устранение боли.
Прежде всего, пациенту нужно обеспечить полный покой, помочь ему лечь на твердую поверхность в положении со слегка приподнятыми ногами. Такое положение способствует расслаблению мышц и устранению отечности.
Для облегчения состояния принимают обезболивающие средства, в тяжелых случаях назначается новокаиновая блокада. Для снижения отечности рекомендуются мочегонные препараты.
Во время обострения не рекомендуются любые процедуры, связанные с воздействием тепла (ванна, сауна, согревающие средства), а также прием лекарственных препаратов вместе с алкогольными напитками.

Способы обезболивания
Лучше всего снять боль и отечность можно с помощью инъекций следующих видов препаратов:
- нестероидные противовоспалительные средства;
- миорелаксанты, способствующие расслаблению мышц;
- анальгетики с противовоспалительным действием;
- витамины группы В;
- хондропротекторы;
- комбинированные обезболивающие средства.
Для снятия боли могут использоваться народные средства, но только после предварительной консультации с врачом.

Рекомендованные методы лечения
Лечение боли при такой патологии направлено на выявление причины, которая ее вызывает. После снятия приступа острой боли необходимо нормализовать кровообращение. В лечении используются следующие методы:
- физиотерапевтические процедуры;
- выполнение упражнений лечебной гимнастики;
- лечебный массаж;
- согревающие процедуры и компрессы;
- растирание пораженного места мазями.
Большую роль в комплексном лечении играет правильное питание. Из рациона исключают острую, соленую и жирную пищу, которая ведет к застойным процессам в организме.Пища должна быть богата витаминами и полезными минералами.
Пациенту рекомендованы умеренные физическиенагрузки и занятия спортом, такие как плавание, бег трусцой, езда на велосипеде.
Для профилактики новых приступов боли следует соблюдать следующие правила:
- избегать тяжелых нагрузок, переутомления и поднятия тяжестей;
- не допускать переохлаждения спины и поясницы;
- спать на твердой поверхности;
- лицам, работающим в офисе, периодически делать физические упражнения;
- не допускать ожирения;
- отдавать предпочтение продуктам с высоким содержанием кальция.
ПОЧЕМУ НЕОБХОДИМО
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ?
При лечении болей в ягодице, отдающих в ногу, самой большой ошибкой будет попытка избавиться лишь от симптомов при помощи бесполезных обезболивающих. Эти средства — таблетки, мази и гели — лишь заглушают боль, однако воспалительный процесс продолжается. Поэтому крайне важен именно комплексный подход.
ПОЛУЧИТЕ БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА
Кинезитерапия при болях в ягодице, отдающей с ногу
Эффективным методом лечения боли, воспаления и отечности является кинезитерапия. Это один из современных видов лечебной физкультуры, при которой пациенту назначают выполнение ряда упражнений на специальных тренажерах.
Система разработанных упражнений направлена на быстрое и безопасное снятие боли и дискомфорта при различных нарушениях и патологиях опорно-двигательного аппарата. Методика не имеет возрастных ограничений и противопоказаний.
В нашем центре кинезитерапии мы разработали комплекс упражнений, который благотворно действует на мышцы, способствуя их расслаблению. При помощи методики можно также улучшить кровообращение и обмен веществ, ускорить процесс восстановления поврежденных тканей.
Наши центры открыты в Зеленограде, Твери, Дубне и Клине, где работают квалифицированные специалисты, имеющие большой опыт лечения и восстановления пациентов с патологиями позвоночника. Наша методика лечения позволяет избежать хирургического вмешательства и вернуть пациентов к полноценной жизни без боли и страданий.

ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека. Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Нароваткина Юлия Константиновна
Врач-кинезитерапевт
Источник