Катаральный рефлюкс гастрит мкб 10
Содержание статьи
Катаральный гастрит :: Симптомы, причины, лечение и шифр по МКБ-10.
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Катаральный гастрит.
Катаральный гастрит
Описание
Катаральный гастрит. Острое воспаление слизистой желудка, вызванное однократным воздействием различных повреждающих факторов (бактериальных, алиментарных, вирусных, химических, температурных). Может захватывать часть слизистой либо всю ее диффузно. Начинается внезапно, проявляется тошнотой, рвотой, болями в эпигастральной области, диспепсическими явлениями, повышением температуры. Для постановки диагноза требуется проведение эндоскопии, внутрижелудочной рН-метрии, гастрографии с контрастированием, клинических анализов крови. Лечение включает в себя диетотерапию, антациды и антисекреторные средства, гастропротекторы и симптоматические препараты.
Дополнительные факты
Катаральный гастрит – дистрофически-воспалительное поражение слизистой желудка, возникающее при воздействии на нее агрессивных факторов. В США с клиникой катарального гастрита к терапевту ежегодно обращается около 2 млн. Человек. В России хотя бы один эпизод катарального гастрита перенес каждый второй житель. Среди всех заболеваний в сфере гастроэнтерологии катаральный гастрит – наиболее часто встречаемая патология. Начало катарального гастрита обычно внезапное, чаще всего на фоне погрешностей питания, дальнейшее течение может быть достаточно тяжелым. Коварство катарального гастрита заключается в том, что даже поверхностное поражение слизистой может приводить к образованию язв и эрозий, желудочным кровотечениям.
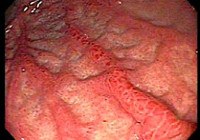
Катаральный гастрит
Причины
Причинами катарального гастрита могут служить разнообразные агрессивные факторы: бактерии, вирусы, нарушения питания, лекарственные средства, химические и термические воздействия. Чаще всего развитие катарального гастрита провоцируют алиментарные факторы – переедание, употребление очень горячей, холодной, острой или экстрактивной пищи, трудноперевариваемых продуктов, газированных напитков. Способствуют возникновению катарального гастрита и инфекционные возбудители, отравления бактериальными токсинами.
Из инфекционных агентов катаральный гастрит могут вызывать H. Pylori, H. Heilmanii, стафилококки, стрептококки, клостридии и кишечная палочка. Пищевые токсикоинфекции, злоупотребление алкоголем приводят к ослаблению местного иммунитета и активации флоры (чаще всего хеликобактерной), в результате чего в антральном отделе желудка начинается бурное размножение бактерий, которые затем колонизируют и другие отделы.
К развитию воспаления предрасполагает прием некоторых медикаментов: нестероидных противовоспалительных средств, антибиотиков, стероидных гормонов, наркотических анальгетиков. К факторам риска относят воздействие радиации, пищевую аллергию, травматизацию слизистой желудка, гипоксию тканей желудка и заброс желчи через пилорус.
Симптомы
Если катаральный гастрит вызван алиментарными причинами, симптоматика проявляется через несколько часов после погрешности в питании (обычно в течение первых 12 часов). Появляется общее недомогание, чувство распирания и тяжести в эпигастрии, повышенное слюноотделение, тошнота и горький привкус во рту. Аппетит значительно снижается, пациенты отказываются от еды. Возможно развитие спазматических болей в области желудка, сопровождающихся усилением тошноты, головокружением, общей слабостью. Через некоторое время появляется рвота пищей, съеденной несколько часов назад. В рвотных массах выявляют слизь и примесь желчи. Рвотные позывы сопровождаются выраженной слабостью, побледнением кожных покровов, артериальной гипотонией и тахикардией, дрожанием конечностей. На высоте приступа часто развивается диарея.
При осмотре обращает на себя внимание обложенность языка белым или грязно-желтым налетом, сухость во рту или повышенное слюноотделение, неприятный запах изо рта. Живот вздут, болезненный в эпигастральной области. В первые часы заболевания кислотность желудочного сока повышается, однако затем на фоне спазма привратника развивается атония желудка, угнетается деятельность фундальных желез, кислотность прогрессивно снижается.
Ассоциированные симптомы: Боль в животе. Недомогание. Понос (диарея). Рвота. Рвота пищей. Судороги. Сухость во рту. Тошнота. Увеличение СОЭ.
Диагностика
Обычно диагностика катарального гастрита не представляет трудностей для гастроэнтеролога: факт погрешности в диете, прием медикаментов или продуктов, способствующих аллергии, в анамнезе, сочетающиеся с характерной клиникой, обычно позволяют предположить данную патологию. Для подтверждения диагноза требуется проведение клинического и биохимического анализа крови, исследования кала на скрытую кровь, бактериологического и токсикологического исследования рвотных масс.
Консультация врача-эндоскописта нужна для осуществления ЭГДС – при катаральном гастрите визуализируется отечная гиперемированная слизистая, поверхностные изъязвления и кровоизлияния в подслизистый слой, слизистая оболочка ранима, кровоточит. В обязательном порядке проводится эндоскопическая биопсия тканей не менее чем из пяти зон желудка, исследование желудочного сока.
Рентгенография желудка с двойным контрастированием и МСКТ органов брюшной полости позволяют выявить характерные признаки катарального гастрита: утолщение и узловатость складок слизистой, увеличение площади желудочных полей из-за отека, эрозии на большой кривизне желудка. Электрогастрография (ЭГГ) дает возможность обнаружить нарушения моторно-эвакуаторной функции желудка, гастроэзофагеальный рефлюкс. Антродуоденальная манометрия направлена на определение дуоденогастрального рефлюкса. Внутрижелудочная pH-метрия используется для оценки функционального состояния желудка.
Катаральный гастрит следует дифференцировать с другими формами острого гастрита (флегмонозной, эрозивной), острым панкреатитом и холециститом, сальмонеллезами, язвенной болезнью желудка, язвенной болезнью 12п. Кишки, инфарктом миокарда.
Лечение
Тяжелое течение катарального гастрита может потребовать госпитализации пациента в отделение гастроэнтерологии. Для успешного лечения необходимо исключить этиологический фактор, который привел к развитию заболевания. Диетотерапия включает в себя лечебное голодание в течение суток, затем назначается щадящее питание (только протертые полужидкие блюда, приготовленные на пару). Соблюдение специальной диеты должно длиться не менее 7-10 дней.
При выявлении повышенной кислотности желудочного сока вводятся ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов, антациды и гастропротекторы. Если во время бактериологических исследований обнаруживается специфическая флора, назначается антибактериальная, противовирусная или противогрибковая терапия. Также в обязательном порядке используются симптоматические средства: анальгетики, спазмолитики, прокинетики. Может потребоваться проведение инфузионной терапии для восполнения жидкости и восстановления электролитного баланса.
Профилактика
Прогноз катарального гастрита благоприятный – своевременное обращение в клинику и начало лечения приводят к полному выздоровлению. Профилактика катарального гастрита заключается в соблюдении правил здорового питания, отказе от алкоголя и курения, рациональном приеме медикаментов, лечении фоновой патологии. Вторичная профилактика — это своевременное лечение катарального гастрита для предотвращения его перехода в эрозивный или флегмонозный, предупреждения хирургических осложнений (перфорации желудка).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Что такое хронический гастрит и гастродуоденит?
Хронический гастрит код по МКБ 10 классифицируется в позициях, которые обозначают К 29.
Это распространенное заболевание, которые квалифицируют тремя типами воспалительных процессов: A, B, C.
Несмотря на то, что симптоматика у них практически одинаковая, лечение каждого из них имеет свои индивидуальные особенности.
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Классификация гастрита
По международной классификации болезней заболевания желудка внесены в К 29. Это коды болезней, куда входит не только хронический гастрит, но и его виды. Существуют разные варианты места локализации воспалительных процессов при хроническом гастрите.
Поэтому при постановке диагноза используют следующие коды К 29.3, К 29. 4, К 29.5.
Несмотря на схожесть некоторых симптомов, каждый вид заболевания имеет свое развитие и особенности лечения.
Причины гастрита
На развитие хронического гастрита влияют следующие факторы:
- несвоевременно вылеченный или запущенный острый гастрит;
- регулярное употребление жирной, острой, копченой пищи;
- злоупотребление приправами, маринадами, консервантами;
- употребление сильно горячей пищи;
- злоупотребление кофе и чаем;
- бесконтрольное лечение антибиотиками, аспирином, сульфаниламидами;
- фаст-фуд;
- злоупотребление алкоголем;
- курение;
- вызвать заболевание может нерегулярное питание.
Виды гастрита и симптоматика
Гастродуоденит
Если у больного диагностирован гастродуоденит, можно говорить о том, что воспалительный процес затронул не только желудок, но и слизистую двенадцатиперстной кишки. Заболевание появляется у людей с проблемами ЖКТ, при дисбактериозе или после острого гастрита. Спровоцировать болезнь могут стрессы, депрессия, нарушения в питании.
Для заболевания характерны:
- интенсивные боли;
- ощущение быстрого насыщения едой;
- изжога;
- тошнота или рвота;
- понижение аппетита;
- чувство слабости и усталость;
- небольшая температура тела;
- отрыжка воздухом.
Эрозивный гастрит
Эрозивный связан с возникновением эрозий. Провоцируют заболевания следующие факторы:
- прием некоторых видов лекарственных препаратов;
- злоупотребление алкоголем;
- интоксикация организма;
- сахарный диабет;
- удаление щитовидной железы;
- нарушения в работе эндокринной системы;
- сердечно-сосудистые заболевания;
- болезни почек;
- нарушения в рационе питания;
- паразиты, микроорганизимы, бактерии;
- рефлюкс;
- нарушение кровообращения в слизистой.
Для заболевания характерны следующие симптомы:
- в рвотных массах и кале может присутствовать примеси крови;
- сильные спазмы;
- изжога;
- потеря массы тела;
- диарея или запор;
- у отрыжки отталкивающий запах;
- горечь в ротовой полости;
- сухость в полости рта;
- черный кал.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Бульбит желудка
Бульбит имеет острое течение. У больного наблюдается отечность слизистой, она раздражена, в просвете видно скопление слизи.
На внутренней стороне эрозии и язвы.
Заболевание провоцируют:
- бактерии и микроорганизмы;
- злоупотребление алкоголем;
- злоупотребление острой, жирной, жареной пищей;
- увлечение горячей пищей;
- неконтролируемый прием некоторых групп препаратов;
- лямблии;
- гельминты.
Основными признаками бульбита являются:
- боль в левой части живота, которая отдается в пуп или левое подреберье;
- подташнивание;
- вздутие;
- металлический или горький привкус;
- в редких случаях наблюдается рвота;
- головная боль;
- диарея;
- боли после еды;
- боли в ночное время.
Дуоденит
Дуаденит представляет собой воспалительный процесс, который поражает слизистую и двенадцатиперстную кишку.
Провоцируют развитие заболевания следующие факторы:
- интоксикация;
- злоупотребление острой пищей;
- регулярное употребление алкогольных напитков;
- хронические отравления вредными химическими веществами;
- аллергические реакции;
- генетическая предрасположенность;
- наличие в организме паразитов;
- перенесенные осложнения болезней почек, сердца, печени.
При дуодените выделяют следующие характерные симптомы:
- постоянные колющие боли в желудке;
- неприятное покалывание в области пупа;
- отрыжка;
- изжога;
- повышенная слабость и утомляемость;
- частые головокружения;
- отсутствие аппетита;
- тошнота;
- жидкий стул;
- повышенное слюноотделение;
- возникновение резкого чувства голода;
- частое урчание в животе.
Алиментарный гастрит
Алиментарный вид не имеет ярко-выраженных признаков и не отличается от других форм хронического гастрита.
Его довольно трудно диагностировать, так как симптомы напоминают пищевое отравление.
Больной ощущает:
- боль;
- тошноту;
- резкую диарею после еды;
- рези в желудке;
- отрыжку с кисловатым привкусом.
Поверхностный гастрит
Поверхностный вид является патологией желудка.
Он провоцирует повышенную секрецию желудочного сока с выделением большого количества соляной кислоты.
Причинами проявления данного вида заболевания являются:
- рефлекс;
- нерегулярное питание;
- злоупотребление жирной пищей;
- пристрастие к горячей пище;
- батерии хеликобактер;
- длительная или строгая диета;
- злоупотребление алкоголем;
- курение.
Признаки этого вида выражаются в следующем:
- сильными болями;
- тошнотой;
- дискомфортом после жирной или жареной пищи;
- запором или диареей;
- изжогой;
- бледностью кожи;
- синяками под глазами;
- проблемами с волосами;
- нарушением зрения.
Атрофический гастрит
Атрофический гастрит относится к предраковой форме заболевания. Для него характерно уменьшение желез, из-за чего происходит нарушение выделения желудочного сока. В 90% случаев атрофическая форма появляется из-за попадания в ЖКТ хеликобактерий.
Основными признаками заболевания являются:
- тошнота;
- изжога;
- тупые, длительные боли в желудке;
- диспепсия;
- анемия;
- слабость;
- повышенная утомляемость;
- нарушение стула.
Неутонченный гастрит
Неуточненный вид трудно диагностировать. Наиболее выраженными симптомами являются:
- сильная боль;
- отрыжка;
- отсутствие аппетита;
- тошнота или отвращение к пищи;
- неприятный запах из полости рта;
- диарея или запор.
Катаральный
Катаральный вид встречается у 10% людей, страдающих хроническим гастритом. Он провоцирует воспалительные явления в верхней части слизистой желудка. Главной причиной является постоянное раздражение желудка из-за чрезмерного употребления черного крепкого кофе или злоупотребления острыми блюдами, пряностями или приправами. Спровоцировать болезнь может злоупотребление алкоголем или постоянное переедание.
Болезнь развивается очень быстро, выражаясь в следующих симптомах:
- больной испытывает сильные режущие боли;
- появляется изжога;
- неприятный привкус во рту;
- отрыжка;
- по мере течения заболевания резко поднимается температура;
- появляется сильная рвота;
- в рвотной массе наблюдаются вкрапления желчи;
- больного сильно знобит, появляется холодный пот;
- на языке наблюдается серый налет;
- из-за болей больной отказывается от пищи.
Вылечить заболевание невозможно. Рецидивы будут чередоваться с ремиссиями. Если выполнять все предписания врача и соблюдать диету, можно на длительное время избежать обострений.
Субатрофический
Субатрофический вид вызывает прогрессирующие воспалительные процессы слизистой. Происходит атрофия, которая провоцирует уменьшение ее слоя и желез желудка. Из-за выработки пепсина и соляной кислоты внутри слизистой происходит отмирание клеток. Пораженные участки желудка перестают вырабатывать желудочный сок и происходит разрастание соединительной ткани. Если заболевание начать лечить на начальной стадии, возможно полное излечение.
Причинами заболевания являются:
- инфекции;
- нарушения в работе иммунной системы у людей преклонного возраста;
- панкреатит;
- энтероколит;
- генетическая предрасположенность.
Основные признаки:
- редкий и частый стул;
- ноющие боли;
- толстый налет белого цвета на языке;
- авитаминоз;
- отрыжка с отталкивающим запахом;
- бледные кожные покровы;
- снижение веса;
- бульканье в животе;
- блуждающая и тупая боль, которая практически не проходит самостоятельно.
Гастропатия
Некоторые люди ошибочно считают, что гастрит и гастропатия — это одно и тоже заболевание. На самом деле гастропатия выражается в повреждении эпителия желудка с изменением работы сосудов и минимальными воспалительными процессами.
Причинами появления гастропатии считают:
- нарушения в питании;
- курение;
- алкоголь;
- наркотики;
- заброс в желудок желчи;
- регулярный прием противовоспалительных препаратов;
- застойные процессы.
Проявляется заболевание следующими симптомами:
- тяжестью в желудке;
- изжогой;
- тошнотой.
Видео — Диета при гастрите
Лечение гастрита
Как только больному будет диагноз, врач назначает комплекс лекарственных препаратов.
АнтибиотикиАмоксициклин, КламитрорицинИППОмез, Ольпаза, Эманера, ПариетПрепараты висмутаВентрисол, Де-нолДля понижения кислотностиМаалокс, Фосфалюгель, АльмагельОбволакивающие средстваСукральфат, Висмута ДицитратФерментные препаратыПанкреатин, Аллахол, Холензим
Во время лечения необходимо придерживаться строгой диеты. Отказаться от соленой, острой, жареной и жирной пищи. Прекратить употребление алкогольных напитков, свести к минимуму, а лучше полностью отказаться от курения.
Выполняя все рекомендации врача, прогноз лечения хронического бронхита благоприятный. Рецидивы сводятся к минимум, а ремиссия может длиться долгие годы.
Источник
Билиарный рефлюкс-гастрит :: Симптомы, причины, лечение и шифр по МКБ-10.
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Билиарный рефлюкс-гастрит.
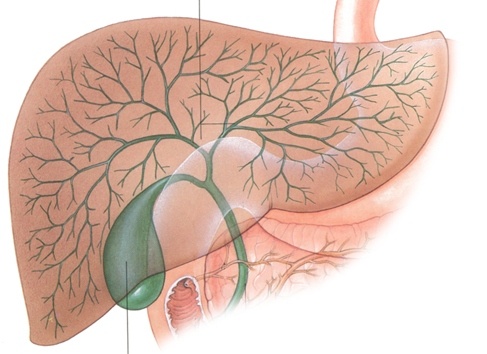
Строение билиарной системы
Описание
Билиарный рефлюкс. Гастрит — воспаление слизистой оболочки желудка в результате ее повреждения желчью, ретроградно поступающей из кишечника. Заболевание проявляется тупой болью, чувством тяжести в верхнем квадранте живота, которые усиливаются после принятия пищи. Возникает отрыжка, тошнота и рвота, метеоризм, расстройство стула. Диагностические мероприятия включают осмотр гастроэнтеролога, проведение ФГДС, рентгенконтрастного исследования желудка, суточной pH-метрии. Лечение предполагает комплексное назначение производных урсодезоксихолевой кислоты, антацидных, противосекреторных препаратов, прокинетиков совместно с диетическим питанием и ведением здорового образа жизни.
Дополнительные факты
Билиарный (желчный) рефлюкс-гастрит является хроническим заболеванием ЖКТ, при котором желчь, поступающая в 12-перстную кишку, забрасывается в желудок, вызывая воспалительные изменения его слизистой оболочки. В норме желудок имеет кислую среду, а тонкий кишечник — щелочную. Желчные кислоты совместно с щелочным дуоденальным содержимым, попадая в полость желудка, не только повреждают слизистую оболочку, но и влияют на его кислотность, нарушая процесс переваривания пищи. Патология преимущественно поражает лиц среднего возраста, у детей практически не встречается. В общей структуре воспалительных заболеваний ЖКТ распространенность рефлюкс-гастрита составляет 5%.
Причины
Развитие патологии во многом определяется образом жизни. Основными предрасполагающими факторами выступают злоупотребление алкоголем, ожирение, курение, частые стрессы. Во время беременности, за счет смещения органов брюшной полости кверху, увеличивается риск билиарного рефлюкса. Среди причин возникновения болезни выделяют:
• Заболевания желудочно. Кишечного тракта. Билиарный рефлюкс возникает на фоне хронического дуоденита, хронического гастрита, онкологических заболеваний желудка и 12-перстной кишки. Повышенное давление в кишечнике в результате постоянного поднятия тяжестей или натуживания способствует ослаблению пилорического сфинктера и попаданию желчи в полость органа. При гастроптозе желудок находится ниже или на уровне 12-перстной кишки, что также способствует билиарному рефлюксу.
• Операции на желудке и желчевыводящих путях. Больные, перенесшие резекцию желудка по Бильрот I и Бильрот II, пластические операции на привратнике, холецистэктомию и реконструктивные вмешательства на желчных протоках, в большей степени подвержены возникновению билиарного рефлюкса.
• Заболевания желчевыводящих путей. Дискинезия желчевыводящих путей, нарушение тонуса сфинктера Одди, хронический холецистит могут способствовать избыточному выбросу желчи в 12-перстную кишку и билиарному рефлюксу в желудок.
• Прием некоторых медикаментов. Длительное применение лекарственных препаратов (НПВС, нитраты, бета-блокаторы, транквилизаторы и тд ) может ослаблять тонус сфинктера, создавая условия для ретроградного заброса желчи.
Патогенез
Во время пищеварения химус продвигается в нисходящем направлении: из желудка в 12-ПК, затем из тонкого кишечника в толстый. За счет моторики кишечника, слаженной работы сфинктеров обеспечивается нормальное переваривание пищи. В норме при поступлении пищи в тонкую кишку пилорический сфинктер смыкается, а в 12-ПК через сфинктер Одди по общему желчному протоку поступает желчь. При билиарном забросе агрессивное содержимое 12-ПК попадает в желудок, вызывает раздражение и воспаление его слизистого слоя. В состав рефлюксата входит желчь, состоящая из желчных кислот, пигментов и энзимов, полупереваренная пища, пропитанная щелочной средой кишки, и ферменты поджелудочной железы. Желчные кислоты способствуют растворению мембран эпителия, что вызывает необратимые метаболические изменения в клетках — развивается некробиоз. В ответ на воспаление появляется отечность собственной пластинки слизистой органа. Морфологическая трансформация характеризуется пролиферацией слизистых клеток с последующим разрастанием эпителия. На месте некротизированных участков формируются эрозии.
Классификация
Исходя из остроты процесса, выделяют острое и хроническое течение болезни. По объему поражения различают очаговую и диффузную форму заболевания. В последнем случае воспалительный процесс равномерно охватывает всю слизистую органа. Очаговая форма встречается чаще и характеризуется поражением отдельных участков желудка. По типу повреждения в гастроэнтерологии выделяют следующие виды билиарного рефлюкс-гастрита:
• Поверхностный. Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
• Эрозивный. Возникают поверхностные дефекты, не выходящие за пределы слизистой оболочки. Эрозии могут увеличиваться в размерах и поражать подслизистый и мышечный слои органа, формируя язвы.
• Атрофический. Является наиболее опасной формой рефлюкс-гастрита, создающей основу для дальнейшей малигнизации. Слизистая оболочка истончается, а атрофированные стенки органа становятся гиперчувствительными к любым агрессивным средам, в т. К желудочному соку.
Симптомы
Клиническая картина болезни вариабельна и зависит от масштаба и глубины поражения стенки желудка. Основным симптомом заболевания является боль, локализованная в правом подреберье или эпигастрии, иррадиирущая в позвоночник. Болевые ощущения развиваются во время или после обильного приема пищи и носят тупой, ноющий характер. После еды отмечается чувство тяжести и переполнения желудка. Диспепсический синдром проявляется тошнотой, метеоризмом, отрыжкой «кислым», рвотой с большим количеством желудочного сока. У пациентов появляется нестабильность стула: запор сменяется диареей. Ввиду того, что при заболевании нарушается процесс усвоения веществ из пищи, у больных отмечается снижение массы тела, появляются «заеды» в уголках рта, анемия, сухость и бледность кожных покровов. При длительном течении болезни развивается постоянная слабость, нарушение сна, раздражительность.
Ассоциированные симптомы: Боль в животе. Запор. Кислая отрыжка. Метеоризм. Отрыжка. Понос (диарея). Раздражительность. Рвота. Тошнота. Тошнота натощак.
Возможные осложнения
Продолжительное течение гастрита на фоне билиарного рефлюкса может привести к периодическому забросу содержимого желудка в пищевод с развитием эзофагита. При попадании желудочного сока на голосовые связки или в трахею возникает рефлекторный ларингоспазм, который при отсутствии экстренных мер вызывает асфиксию. Прогрессирование рефлюкс-гастрита способствует развитию язвенной болезни желудка, которая может осложняться желудочно-кишечным кровотечением, перфорацией стенки органа, перитонитом. Изъязвления, образующиеся в результате билиарного рефлюкса, имеют тенденцию к злокачественному перерождению.
Диагностика
Для правильной постановки диагноза необходимо проведение комплексной диагностики ЖКТ. Осмотр гастроэнтеролога включает физикальное обследование, сбор анамнеза жизни и заболевания. При осмотре специалист обращает внимание на особенности возникновения болей и их интенсивность, наличие сопутствующей хронической патологии (холецистит, панкреатит и тд ) и образ жизни пациента. Для подтверждения диагноза требуется проведение дополнительных исследований:
• Фиброгастродуоденоскопия (ФГДС). При заболевании удается выявить воспаление, отечность, гиперемию слизистой желудка, локализованную в области привратника. С помощью гастроскопии визуализируются изъязвления и атрофические изменения органа. Для уточнения диагноза эндоскопист проводит биопсию оболочки желудка для последующего гистологического исследования материала.
• Рентгенография желудка с контрастированием. Позволяет определить нарушение целостности стенки органа. При проведении исследования в горизонтальном положении можно наблюдать ретроградный заброс рентгенконтрастного вещества в желудок.
• Суточная pH. Метрия. Внутрижелудочная pH-метрия позволяет выявить колебания кислотности желудочного сока, особенно после еды и в ночное время, когда пациент не принимает пищу.
• Лабораторные исследования. Играют второстепенную роль и используются для диагностики воспалительных изменений (ОАК, биохимический анализ крови) и осложнений (кал на скрытую кровь). При хроническом течении болезни выполняют тесты на выявление бактерий Helicobacter pylori (ИФА, ПЦР, исследование гистологического материала и тд ).
Дифференциальная диагностика
Дифференциальная диагностика патологии проводится с другими заболеваниями, имеющими схожую симптоматику: язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гастритом, холециститом, желчнокаменной болезнью, панкреатитом. Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Лечение
Лечение болезни направлено на нормализацию пищеварительной функции, восстановление нормального тонуса сфинктеров и желчного пузыря, уменьшение воспаления и предотвращение осложнений. Важную роль в терапии играет диетическое питание. Пациентам назначается щадящая диета, которая предполагает употребление небольших порций легкой, полужидкой пищи 5-6 раз в сутки. Последний прием пищи должен происходить за 2-3 часа до сна. Предпочтение отдается свежим, вареным или тушеным блюдам: овощным бульонам, паровым котлетам, запеченным овощам, нежирному творогу, кашам, сваренным на воде. Рекомендовано исключить жареную, острую, грубую пищу, газированные и алкогольные напитки, белый и ржаной хлеб. Следует обратить внимание на поведенческие рекомендации: не принимать горизонтальное положение непосредственно после еды, избегать переедания, поднятия тяжестей, сильных эмоциональных потрясений и стрессов. Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Медикаментозная терапия включает назначение препаратов урсодезоксихолевой кислоты, которые, связываясь с желчными кислотами, образуют безопасные комплексы, тем самым предотвращая повреждение мембран эпителиоцитов. Для восстановления нормального пассажа химуса по желудку и тонкому кишечнику применяют прокинетики. Для уменьшения раздражения слизистой органа, вызванного билиарным забросом, назначают ингибиторы протонной помпы. При повышенной кислотности используют антацидные препараты. Симптоматически назначают спазмолитические, обезболивающие, противосекреторные средства. На начальных этапах болезни хорошим эффектом обладает физиотерапия (амплипульстерапия, магнитотерапия, УВЧ и тд ).
Прогноз
При своевременной дифференциации диагноза и грамотном лечении прогноз благоприятный. Соблюдение всех врачебных рекомендаций, применение медикаментозной терапии совместно с диетой улучшает качество жизни пациентов и уменьшает количество эпизодов билиарного рефлюкса. Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис).
Профилактика
Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник