Катаральный гастродуоденит это гастрит
Содержание статьи
Гастродуоденит
Гастродуоденит — сочетанное воспаление слизистой оболочки желудка (чаще его привратникового отдела) и 12-перстной кишки, характеризующееся нарушением секреции и моторики желудочно-кишечного тракта. Гастродуоденит протекает как с общими (слабость, бледность, похудение), так и местными проявлениями (болевым, диспепсическим синдромами). Диагностика основывается на инструментальных методах осмотра слизистой, оценке функционального состояния желудка и кишечника, определении степени инфицированности хеликобактерной инфекцией. В основе лечения гастродуоденита лежит соблюдение диеты, здоровый образ жизни, медикаментозная терапия антибактериальными, антацидными и другими препаратами.
Общие сведения
Гастродуоденит — заболевание, характеризующееся воспалительными изменениями слизистой начальных отделов ЖКТ (желудка, 12-перстной кишки), приводящее к расстройству функций этих органов, а при отсутствии рационального лечения — к осложнениям в виде развития язвенной болезни и др. Гастродуоденит встречается в различных возрастных группах, но наибольшее распространение он имеет среди детей и подростков. Согласно исследованиям, гастродуоденит у детей в группе младшего школьного возраста встречается не менее чем у 45%, среднего школьного возраста — у 73%. Снижение заболеваемости среди старших школьников до 65% связано с переходом части хронических гастродуоденитов в язвенную болезнь желудка и двенадцатиперстной кишки. Также замечены различия в морфологическом субстрате гастродуоденита в разных возрастных группах: у детей и подростков гастродуоденит чаще протекает с повышенной кислотообразующей функцией, в то время как для взрослых более характерен атрофический процесс.
Гастродуоденит
Причины гастродуоденита
До сих пор ведутся споры, являются ли гастрит и дуоденит единым, неразрывно связанным патологическим процессом или отдельными, самостоятельными заболеваниями. В ходе исследований выяснен общий патогенетический механизм развития воспалительных изменений в желудке и начальных отделах тонкого кишечника. Основным фактором инициации воспаления считается инфицированность H.pylori (HP), повреждение микроорганизмами слизистой желудка и ДПК с последующим расстройством всех функций верхних отделов пищеварительного тракта. Тем не менее, вопрос об определяющей роли хеликобактерной инфекции остается открытым — ее распространенность среди населения достигает 70%, в то время как заболеваемость различными воспалительными заболеваниями желудка и ДПК намного ниже. Ученые связывают этот факт как со спецификой строения самого микроорганизма и различной степенью его патогенности, так и с врожденными особенностями организма человека — замечено, что гастродуоденит имеет семейную предрасположенность, связанную с генетическим ослаблением барьерных защитных механизмов слизистой.
Микроорганизм Helicobacter pilory имеет тропность к эпителию желудка (т. е. поражает только этот орган). Проникая в слизистую, бактерии начинают разрушать клетки желудочных желез, что приводит к изменению кислотности желудочного сока. Нарушается регуляция взаимосвязанных функций желудка, из-за чего не происходит ощелачивания кислого желудочного содержимого перед его переходом в 12-перстную кишку. Постоянное повреждение дуоденальной слизистой кислым содержимым желудка приводит к метаплазии (перерождению) кишечного эпителия в желудочный эпителий. После этого слизистая двенадцатиперстной кишки становится уязвимой к хеликобактерной инфекции, из-за чего воспаление активизируется и в этом отделе пищеварительного тракта.
Двенадцатиперстная кишка принимает участие в регуляции работы всего пищеварительного тракта путем выработки биологически активных веществ и интестинальных гормонов. На фоне хронического воспаления ДПК нарушается нормальная выработка соляной кислоты и пищеварительных соков в желудке и дуоденальном сегменте, а также работа других органов пищеварения, что приводит к хроническому воспалению в этих отделах ЖКТ.
Большое влияние на дисрегуляцию пищеварительной системы оказывает хронический стресс, вегето-сосудистая дистония у детей и подростков. Нарушение вегетативной регуляции провоцирует изменение продукции желудочного и пищеварительных соков, снижает защитные функции слизистой, приводит к персистенции воспаления.
Классификация гастродуоденита
Учитывая разнообразие морфологических субстратов воспалительного процесса и клинических проявлений, выделяют несколько видов гастродуоденита. По этиологии заболевание классифицируют на первичный и вторичный процесс. Первичный гастродуоденит развивается под влиянием экзогенных факторов — неправильного питания, воздействия на слизистую агрессивных химических и температурных агентов, инфицирования НР. Вторичный, или эндогенный гастродуоденит, возникает на фоне расстройства эндокринной, иммунной и других систем организма, при заболеваниях прочих органов ЖКТ.
На основании морфологических изменений слизистой гастродуоденит подразделяется на поверхностный катаральный, эрозивный, гиперпластический и атрофический. При проведении биопсии выделяют разные степени воспалительного процесса (лёгкую, умеренную, тяжёлую), атрофию и метаплазию эпителия. По яркости клинических проявлений различают обострение гастродуоденита, полную или неполную ремиссию. Также дифференцируют острый и хронический гастродуоденит, которые отличаются длительностью клинических проявлений.
Симптомы гастродуоденита
Воспалительный процесс в желудке и ДПК обычно протекает как с симптомами общей интоксикации, так и местными изменениями слизистой. Общая симптоматика гастродуоденита заключается в слабости, повышенной утомляемости, астенизации. Кожные покровы бледные, отмечается снижение массы тела на фоне нарушений пищеварения.
Ведущими в клинике гастродуоденита являются болевой и диспепсический синдромы. Боль в эпигастрии в большей мере связана с дискинезией ДПК, из-за чего возникает дуодено-гастральный рефлюкс с забросом содержимого кишечника в желудок. Боль тупая, ноющая, чаще всего возникает через пару часов после еды. Может иррадиировать в околопупочную область, подреберья. Болевой синдром при гастродуодените часто сопровождается тошнотой, отрыжкой кислым или горьким, иногда рвотой.
В зависимости от того, в каком именно отделе локализуется фокус воспаления, выделяют различные клинические формы гастродуоденита. Наиболее распространенный язвенноподобный вариант обычно характеризуется воспалением луковицы двенадцатиперстной кишки в сочетании с антральным гастритом, язвами желудка. В основе клинической картины этого варианта гастродуоденита лежат боли по типу язвенных, возникающие натощак или перед едой, характеризующиеся сезонными обострениями. Гастритоподобный вариант развивается при атрофии слизистой оболочки тела желудка, которая постепенно распространяется на ДПК и тонкую кишку. В основе клинических проявлений лежит нарушение всасывания питательных веществ и пищеварения. Холециститоподобный вариант гастродуоденита возникает на фоне застоя в дуоденальном сегменте; ему присущи постоянные боли в эпигастральной области и правой половине живота, тошнота, отрыжка горечью, вздутие и урчание живота. При воспалении сосочка ДПК развивается панкреатитоподобная форма гастродуоденита, при которой нарушается отток желчи и панкреатического сока по общему желчному протоку. Характеризуется появлением болевого синдрома после употребления жирной и острой пищи, желтушностью кожи и слизистых.
Клинической картине гастродуоденита свойственна смена фаз обострения и ремиссии. Обострения обычно происходят в осенний или весенний период, провоцируются нарушениями диеты, сопутствующими заболеваниями. Тяжесть заболевания при обострении зависит от выраженности клинической картины, яркости эндоскопических проявлений. Обычно обострение длится около двух месяцев. Симптомы заболевания регрессируют в течение не более чем 10 дней, локальная болезненность при пальпации живота сохраняется еще в течение трех недель. После исчезновения симптомов гастродуоденита наступает ремиссия — неполная при отсутствии симптомов, но наличии объективных признаков, умеренных воспалительных изменений при проведении ЭГДС. Полная ремиссия характеризуется отсутствием клинических и эндоскопических признаков гастродуоденита.
Диагностика гастродуоденита
Консультация гастроэнтеролога обязательна при подозрении на любой воспалительный процесс в ЖКТ. Для подтверждения диагноза гастродуоденита требуется проведение ряда дополнительных исследований функции желудка и двенадцатиперстной кишки. Эзофагогастродуоденоскопия позволяет обнаружить воспалительный процесс в пилорическом отделе желудка и начальном отделе 12-перстной кишки. Во время этого исследования производят эндоскопическую биопсию — с ее помощью выявляется воспалительный процесс, атрофия, гиперплазия либо метаплазия эпителия. Антродуоденальная манометрия обычно выявляет спазм ДПК с повышением давления в кишке.
Обязательным при гастродуодените является проведение желудочного и дуоденального зондирования с забором проб содержимого, изучением активности ферментов и биологически активных веществ в порциях материала. Для определения кислотности желудка и двенадцатиперстной кишки проводится внутрижелудочная pH-метрия — лечение при повышенной и пониженной кислотности будет радикально отличаться.
Обязательно осуществляется диагностика хеликобактерной инфекции: определение хеликобактер в кале методом ИФА, ПЦР-диагностика, определение антител к хеликобактер в крови, дыхательный тест. Информативным методом диагностики НР является морфологическое исследование биоптатов — при этом в толще слизистой обнаруживается большое количество микроорганизмов. Для диагностики гастродуоденита меньшее значение имеет УЗИ органов брюшной полости — в основном этот метод применяется для выявления сопутствующей патологии.
Лечение гастродуоденита
Лечение тяжелого гастродуоденита должно осуществляться в отделении гастроэнтерологии. При развитии острого состояния для полного излечения достаточно одного курса терапии и соблюдения строгой диеты. Жалобы на неоднократные эпизоды заболевания требуют повторной консультации гастроэнтеролога и проведения полноценного лечения.
Пациенту с гастродуоденитом обязательно назначается лечебная диета. В периоды обострения требуется соблюдение особых правил: пища должна быть механически, химически и термически щадящей. Нельзя употреблять острые, копченые и экстрактивные вещества. В период ремиссии специальная диета не требуется, достаточно здорового рационального питания. Для предупреждения рецидивов рекомендуется навсегда отказаться от курения, алкоголя, газированных напитков, крепкого кофе.
Лекарственная терапия гастродуоденита зависит от клинической формы заболевания. При повышенной кислотности желудка назначаются антацидные препараты, ингибиторы протонной помпы; при пониженной — ферментные препараты и натуральный желудочный сок. Обнаружение хеликобактерной инфекции требует обязательного назначения антибактериальных препаратов, которые в сочетании с препаратами висмута и ингибиторами протонной помпы позволяют добиться практически полной эрадикации возбудителя. Также комплексная терапия должна включать в себя спазмолитики, репаративные препараты, фитотерапию. В периоде ремиссии рекомендуется санаторно-курортное лечение, употребление минеральных вод.
Главной проблемой в ведении гастродуоденитов является то, что многие пациенты пытаются лечиться самостоятельно, нерационально используя симптоматические средства, бросая начатую терапию при ослаблении симптомов заболевания, не добившись полного излечения. Правильное и своевременное лечение хронического гастродуоденита является лучшей профилактикой язвенной болезни. Даже после достижения стойкой ремиссии требуется постоянное соблюдение принципов рационального питания, здорового образа жизни для предупреждения рецидивов.
Прогноз и профилактика гастродуоденита
Прогноз при гастродуодените благоприятный только при регулярном обследовании у гастроэнтеролога и соблюдении его рекомендаций в отношении правильного питания и образа жизни. У пациентов, которые не придерживаются диеты, не проходят полный курс лечения при обострениях, хронический гастродуоденит переходит в язвенную болезнь желудка, что грозит значительным ухудшением состояния и серьезными осложнениями.
Профилактика гастродуоденита во многом перекликается с основными принципами лечения. Для предупреждения заболевания необходимо вести здоровый образ жизни, отказаться от таких вредных привычек, как курение и прием спиртного, употребления большого количества крепкого кофе. Необходимо правильно питаться — включать в рацион больше свежих овощей и фруктов, каш, нежирного мяса и рыбы. Следует отказаться от газированных напитков, острой и пряной пищи, жареных блюд. Данные рекомендации являются залогом здорового состояния и правильного функционирования пищеварительной системы.
Источник
Гастрит и гастродуоденит
Хронический гастрит — это болезнь, при которой в слизистой оболочке желудка протекает хронический воспалительный процесс, со временем вызывающий ее атрофию (сокращение численности клеток органа) и нарушения функций желудка. Хроническое воспаление слизистой оболочки желудка и 12-перстной кишки называется хроническим гастродуоденитом.
Гастрит и дуоденит ─ это кислотозависимые состояния, которые возникают, когда в слизистой оболочке желудка и 12-перстной кишки нарушается баланс факторов защиты и агрессии. К таким агрессивным факторам относится бактерия Хеликобактер Пилори.
Хронический гастрит встречается гораздо чаще других патологий системы пищеварения и нередко является предшествующим или сопутствующим язве или раку желудка заболеванием.
Причины развития гастрита
Развитие гастрита может быть спровоцировано следующими причинами:
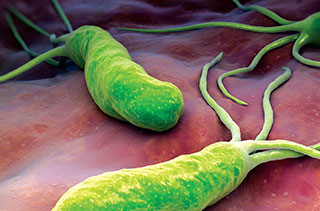
- бактерия Helicobacter pylori (хеликобактерный гастрит встречается у большинства пациентов)
- повреждение слизистой оболочки желудка аутоиммунного характера (собственными антителами)
- токсическое повреждение слизистой оболочки желудка (желчью, заброшенной в желудок из 12-перстной кишки, алкоголем или лекарствами)
- неправильное питание (чрезмерное употребление консервантов, жареной, острой, копченой, слишком горячей или холодной пищи)
- курение и злоупотребление алкоголем
- частая подверженность стрессам
- редкие причины (последствия радиотерапии, аллергии и пр.).
Симптомы гастрита
Сам по себе поверхностный гастрит не является причиной появления симптомов. Все признаки данного заболевания вызываются функциональной диспепсией.
Некоторые состояния наблюдаются, когда обостряется хронический гастрит. Симптомы при обострении связаны с выраженным воспалением и появлением эрозий. Так же продолжительное течение гастрита провоцирует обширную атрофию слизистой оболочки желудка. Это состояние сопровождается желудочно-кишечными и неспецифичными расстройствами.
Состояния со стороны ЖКТ:
- ощущение тяжести в желудке, распирание в подложечной области, усугубляющееся после приема пищи
- отрыжка
- тошнота и рвота
- неприятный вкус во рту
- расстройства дефекации
- метеоризм
- боли и жжение в животе.
Общие симптомы:
- сильная утомляемость и слабость, сонливость
- икота
- потеря веса
- бледность
- повышенное потоотделение
- другие состояния.
Лечение гастрита
После того, как подтвержден диагноз «гастрит», наш гастроэнтеролог составляет план лечения в зависимости от стадии заболевания, особенностей его течения, а также причин его развития.
В нашей клинике обострение хронического гастрита лечится поэтапно. На первом этапе врач назначает:
- режим и лечебное питание
- основные лекарственные препараты, выбор которых зависит от избытка или нехватки желудочного секрета
- дополнительные средства, выбор которых зависит от степени воспаления слизистой оболочки желудка
- лекарства для улучшения желудочной перистальтики при выбросе желчи из 12-перстной кишки в желудок
- антибиотики (при хеликобактериозе)
- препараты железа (при анемии).
На втором этапе оценивается эффективность проводимого лечения:

- Если терапия препаратами дает снижение активности заболевания и улучшение самочувствия пациента, то врач принимает решение о расширении диеты и о снижении доз и частоты приема лекарств. В случаях, если проводимое лечение не является достаточно эффективным, врач корректирует план терапии.
- Если проводилась терапия против хеликобактериоза, то через месяц после окончания лечения проводится контрольный дыхательный тест. В случае отрицательного результата теста при хорошем самочувствии пациента оговариваются дальнейшие профилактические посещения врача. Если же хеликобактер по-прежнему присутствует в организме пациента, назначается повторная терапия антибиотиками, либо выявляется ее чувствительность к ним с помощью посева бактерии.
Прогноз при гастрите
Продолжительный хеликобактерный гастрит без адекватного лечения вызывает атрофию слизистой оболочки желудка. Хронический атрофический гастрит повышает вероятность заболевания раком желудка.
Своевременное лечение хронического гастрита и хеликобактерной инфекции с дальнейшими регулярными посещениями гастроэнтеролога в целях профилактики сводит вероятность развития рака желудка к минимуму.
Профилактика и рекомендации
Избежать развития гастрита, а также рецидива заболевания помогут следующие рекомендации:
- правильное и регулярное питание (следует питаться пять раз в день не горячей, механически обработанной пищей)
- отказ от курения
- прекращение приема лекарств, которые неблагоприятно действуют на слизистую оболочку желудка (по возможности).
Диета при гастрите в стадии обострения

- Диета «Стол №1» показана людям с гастритами с высокой кислотностью. Подразумевает отказ от пищи, способствующей какому-либо раздражению слизистой оболочки желудка. Питаться следует шесть раз в день протертой пищей средней температуры, отварной или приготовленной на пару. На ночь выпивают стакан молока или сливок
- Диета «Стол №2» назначается пациентам с гастритами с пониженной кислотностью. Такой режим питания подразумевает отказ от пищи, способствующей механическому раздражению слизистой оболочки желудка. При этом питание должно стимулировать активность его секрета. Пациент питается блюдами различной степени термической и механической обработки и продуктами, богатыми клетчаткой. Исключаются продукты, которые тяжело перевариваются, а также любые раздражители слизистой оболочки желудка (слишком холодная или горячая пища, острые блюда и т.п.).
Врачи, лечащие заболевание
Клинические случаи
Гастрит на фоне стресса
Пациентка Е., 40 лет, обратилась в гастро-гепатоцентр ЭКСПЕРТ с жалобами на боли в области желудка, возникающие сразу после еды, проходящие при голодании. Из анамнеза известно, что пациентка питается нерегулярно, в последнее время было много стрессовых ситуаций. После проведения комплексного обследования в условиях центра, включающего ФГДС с тестом на хеликобактер и гистологическим исследованием слизистой оболочки желудка был установлен диагноз: хронический гастрит высокой степени активности, НР-тест — отрицателен.Пациентка Е., 40 лет, обратилась в гастро-гепатоцентр ЭКСПЕРТ с жалобами на боли в области желудка, возникающие сразу после еды, проходящие при голодании. Из анамнеза известно, что пациентка питается нерегулярно, в последнее время было много стрессовых ситуаций. После проведения комплексного обследования в условиях центра, включающего ФГДС с тестом на хеликобактер и гистологическим исследованием слизистой оболочки желудка был установлен диагноз: хронический гастрит высокой степени активности, НР-тест — отрицателен.
Подробнее
Бактерия Helicobacter Pylori и гастрит
Пациент Г., 23 года, обратился в центр ЭКСПЕРТ в 2010 г. с жалобами на ноющие боли через 1,5 часа после еды и ночью, проходящие после еды. При изучении анамнеза выяснилось, что питание пациента нерегулярное, часто — фастфуд, молодой человек увлекается туризмом, где питание зачастую проходит в антисанитарных условиях. Кроме того, удалось выяснить, что у отца пациента — язвенная болезнь 12-перстной кишки.
Подробнее
Источник