Как отличит гастрит от рака
Содержание статьи
Когда боль в желудке — это рак, а не язва
Когда человек долго страдает от проявлений гастрита или язвы, он к ним привыкает и прекращает проходить ежегодные обследования. Тем временем, эти заболевания могут трансформироваться в рак.
Поговорим, какие существуют признаки ракового перерождения. Что делать, чтобы не допустить этого злокачественного заболевания?
Какие заболевания желудка чаще всего перерождаются в рак
❶ Основной фактор, способствующий перерождению болезни желудка в рак — образование N-нитрозосоединений, то есть потенциальных канцерогенов, клетками желудка. И чем больше образуется этих веществ, тем скорее протекает трансформация.
Интенсивность образования N-нитрозосоединений зависит от:
● количества нитритов и других азотистых соединений, которые поступают в желудок с пищей. Чем их больше, тем, соответственно, больше и потенциальных канцерогенов;
● pH желудочного сока: чем она ниже (то есть кислотность выше), тем больше образуется нитрозосоединений.
N-соединения активнее всего образуются при заболеваниях желудка, когда кислотность или нормальная, или повышенная. Но даже при полном отсутствии кислотности желудочного сока, что случается при атрофическом гастрите, синтез таких веществ тоже может происходить очень интенсивно. Особенно если с пищей и водой поступают большие количества нитрита.
❷ Высокий риск рака желудка и у тех людей, у кого часть органа была удалена. В этом случае содержимое кишечника, хоть и имеет щелочное pH, попадает на непредназначенную для этого слизистую оболочку. В результате клетки постепенно изменяются, перерождается в рак.
Чем больше проходит времени с момента резекции желудка, тем выше риск злокачественной опухоли. Особенно если операцию выполняли по поводу язвенной болезни и ее осложнений, а также разрастания в желудке полипов.
❸ Немаловажный фактор раковой трансформации заболеваний желудка — характер питания. Чем больше человек употребляет животных жиров, жареных, горячих и острых продуктов, тем выше риск.
❹ Никотин и крепкие алкогольные напитки тоже ускоряют раковую трансформацию. Они вызывают и поддерживают хронический воспалительный процесс в желудке. На нем через время возникают очаги избыточного деления клеток, и они имеют высокий шанс перерождения в рак.
❺ Заболевания желудка, вызванные бактерией Хеликобактер пилори. Ещё точно не установлено, какая именно степень риска у таких больных, но исследования в этом направлении ведутся.
Чем больше у вас факторов риска, тем выше шанс озлокачествления заболевания желудка. При этом, если удастся полностью восстановить слизистую оболочку этого органа, риски снижаются до нуля. В здоровом органе рак не возникает, ему всегда предшествуют изменения слизистой.
Насколько высок именно ваш риск
Если у вас просто установлен диагноз «Хронический гастрит», «Язвенная болезнь желудка» или другой — вы не знаете о своем риске ничего.
Степень риска можно понять только по данным фиброгастроскопии (ФЭГДС, «глотание зонда»). Точнее, после биопсии, которая взята во время этого исследования.
Как только гистологическое заключение будет звучать как «дисплазия», это значит, что имеет место предраковое изменение в слизистой. Если она описана как «тяжелая», риск раковой трансформации — от 8 до 75%. Для слабой и умеренной дисплазии таких цифр нет.
Нужно знать, что риск онкологии повышается в том случае, когда дисплазия сочетается с описываемыми на ФЭГДС:
● атрофическим гастритом;
● болезнью Менетрие (опухоль-симулирующим гастритом);
● язвенной болезнью желудка, особенно если язва больше 2 см в диаметре, расположена на большой кривизне органа (это бывает редко, но в рак перерождается 100% язв большой кривизны);
● полипами желудка, особенно если они описываются как аденоматозные образования.
Какие симптомы указывают на раковое перерождение
Любой рак, в том числе и рак желудка — молчаливое образование. Трансформацию гастрита или язвы легко пропустить, и только через время развиваются такие симптомы как:
● слабость;
● общее недомогание;
● снижение веса тела;
● затруднение глотания;
● бледность кожи и слизистых;
● кровь или ее прожилки в рвотных массах;
● кровь в кале (выявляется только анализом на скрытую кровь).
Эти симптомы не говорят на 100%, что у человека имеет место рак. Подобные признаки могут быть и при других осложнениях заболеваний желудка. Единственная возможность узнать, есть онкология или нет — это ФЭГДС и биопсия подозрительных участков слизистой оболочки желудка.
Как уменьшить вероятность ракового перерождения гастрита или язвы
Для этого нужно исключить все факторы риска:
● добиться минимального поступления нитритов с пищей и водой (для этого существуют специальные индикаторы);
● восстановить нормальную перистальтику ЖКТ, купировав рефлюкс (заброс) кишечного содержимого в желудок;
● провести лечение антибиотиками до полного уничтожения Хеликобактер пилори;
● убрать из пищи животные жиры, жареные продукты;
● избавиться от вредных привычек.
Людям, чьи близкие родственники болели раком желудка, стоит быть особенно внимательными к своему здоровью. И, если остальным больным гастритом, язвой или полипозом проходить ФЭГДС нужно раз в год, то им, возможно, понадобится более частое плановое обследование.
Источник
Хронический гастрит и рак желудка
Рак желудка — одно из самых распространенных злокачественных заболеваний в мире, где оно занимает 5 место в структуре онкологических болезней и 2 место в структуре смертности от онкопатологии. В России рак желудка занимает пятое место в структуре заболеваемости злокачественными новообразованиями у мужчин и шестое место — у женщин.
Широкая распространенность этой болезни и низкий процент пятилетней выживаемости (в среднем по миру 10-20%) заставляет специалистов по всему миру активно искать алгоритмы своевременной диагностики не столько рака желудка, сколько предраковых заболеваний.
С учетом локализации поражения принято выделять два основных типа рака желудка: кардиальный (поражение кардиального отдела) и некардиальный рак (тело и/или выходной отдел желудка).
Хронический гастрит — маленький шаг на пути к раку желудка
Такое пугающее название подзаголовка достаточно точно отражает текущее понимание этапов развития рака желудка. Само заболевание «хронический гастрит» обычно не вызывает явных симптомов. А вот наличие типичных проявлений болезни, таких как боли в животе, чувство тяжести, переполнения после еды, тошнота — это симптомы функциональной диспепсии, до сих пор неверно определяемой не только пациентами, но даже врачами-гастроэнтерологами как хронический гастрит.
Итак, хронический гастрит — заболевание, которое не проявляется симптомами, а диагноз подтверждается только на основании гистологического исследования биоптатов желудка. Врач-морфолог, выполняющий исследование, может выявить воспаление в слизистой оболочке различной степени выраженности. Это и есть хронический гастрит.
У определенной части лиц длительное воспаление в слизистой желудка (хронический неатрофический гастрит) может привести к развитию атрофических изменений, а иногда клетки желудка могут замещаться нетипичными кишечными клетками (так называемая кишечная метаплазия).
Кишечная метаплазия повышает риск развития дисплазии — предракового заболевания, которое со временем может трансформироваться в аденокарциному (рак) желудка.
Эти этапы, сменяющие друг друга, — хронический гастрит без атрофии, атрофический гастрит, кишечная метаплазия, дисплазия, рак желудка — получили название «каскад Корреа» по имени автора, который описал данную последовательность.
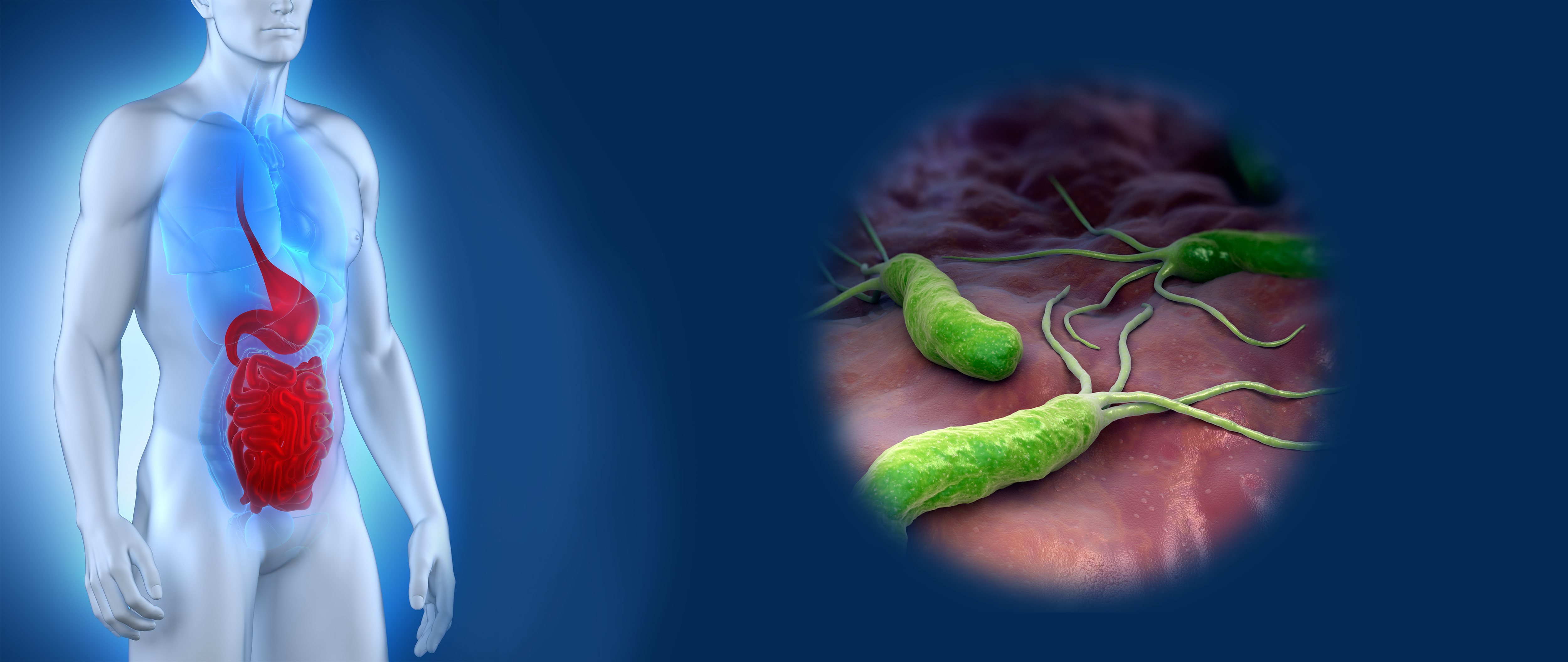
Причины хронического гастрита
Поскольку воспалительные изменения в слизистой желудка, т.е. гастрит — начальные этапы развития рака желудка, попробуем разобраться, откуда же возникает это заболевание. Давно уже доказано, что нерегулярное питание, еда всухомятку и другие нарушения режима приема пищи не вызывают гастрит. Скорее, эти факторы могут способствовать обострению функциональной диспепсии. Тогда что же, образно выражаясь, подкидывает дрова в топку воспаления в слизистой оболочке желудка?
На сегодняшний день выделено несколько факторов, которые доказано вызывают развитие воспаления в желудке:
- инфекция, прежде всего инфекция Helicobacter pylori (H.pylori);
- аутоиммунное воспаление;
- воспаление в ответ на химическое повреждение (например, желчью при дуодено-гастральном рефлюксе).
Конечно, существуют и другие причины, но их вклад в развитие воспаления в желудке можно считать незначительным.
Инфекция H.pylori в настоящее время рассматривается как основной фактор, вызывающий развитие хронического гастрита. Около 44% населения земного шара инфицированы этим возбудителем. Известно, что распространенность атрофического гастрита на фоне инфекции H.pylori риска варьирует от 8% в Западных странах до 84% в Японии и Китае. H.pylori считается наиболее значимым фактором риска развития некардиального рака желудка.
Аутоиммунное воспаление встречается намного реже, однако также приводит к развитию хронического гастрита, нередко с атрофией, и ассоциировано с повышенным риском развития рака желудка.
Факторы риска развития аденокарциномы (рака) желудка
1) Наследственная предрасположенность.
Известно, что риск развития рака желудка у родственников первой степени родства (родители, дети) повышен в 2,3-3,5 раза. При указании на 2 и более случаев рака желудка у ближайших родственников этот риск возрастает в 5-12 раз. Риск выше в тех случаях, когда онкопатология желудка была выявлена у родственников в возрасте менее 50 лет.
2) Аутоиммунное поражение желудка с развитием пернициозной (В12-дефицитной) анемии.
Для аутоиммунного поражения желудка помимо развития атрофии характерно также разрушение внутреннего фактора (фактора Кастла), который обеспечивает нормальное всасывание витамина В12 в тонкой кишке. Установлено, что аутоиммунный гастрит повышает риск развития аденокарциномы (рака) желудка в 2-6,8 раз.
3) Этнические факторы.
Установлено, что риск развития рака желудка выше у азиатов по сравнению с белыми (в 2,1 раза) и лицами негроидной расы (в 1,7 раза). Среди лиц азиатской расы наибольший риск отмечен у китайцев (4,77) и корейцев (7,39). Нельзя исключить, что такое различие обусловлено в том числе высокой частотой инфекции H.pylori у этих лиц и генетическими особенностями.
4) Старший возраст.
Существуют доказательства того, что в разных возрастных группах риск развития рака желудка различается. «Пограничным» считается возраст старше 45 лет, после которого риск развития заболевания повышается в 1,92-3,1 раза. Вероятнее всего, такая взаимосвязь обусловлена длительностью инфицирования H.pylori и возникшего на этом фоне хронического воспаления
5) Мужской пол.
По данным исследований мужчины имеют больший риск развития аденокарциномы (рака) желудка по равнению с женщинами, при этом риск повышен в 1,3-3 раза.
6) Табакокурение.
Курильщики имеют повышенный риск развития рака желудка, локализованного в кардиальном отделе. Вероятность развития заболевания увеличивается в 1,45-2 раза по данным разных исследований.
7) Инфекция H.pylori.
По всей видимости, это наиболее «весомый» фактор риска развития рака желудка, учитывая широкую распространенность этой инфекции по всему миру. Исследования показали, что риск развития некардиального рака желудка у инфицированных лиц увеличен в 12 раз. Примерно у 1% из них в течение жизни развивается аденокарцинома желудка. Риск развития рака кардиального отдела желудка не повышается.
8) Полипы желудка.
Полипы желудка делятся на 3 вида: полипы фундальных желез, гиперпластические полипы и аденоматозные полипы. В полипах фундальных желез размерами более 1 см редко, но выявляет дисплазия и рак (с частотой по 1,9%, соответственно). Для гиперпластических полипов больших (>1 см) размеров характерно нередкое выявление дисплазии (1,9-19%) и, реже злокачественное перерождение (0,6-2,1%). Аденоматозные полипы значительно повышают риск развития аденокарциномы желудка, а при размерах полипов >2 см частота выявления в них аденокарцином достигает по некоторым данным 50%.
9) Атрофический гастрит.
Поскольку атрофический гастрит является одним из этапов в «каскаде Корреа» (см.выше), проводилась оценка риска его трансформации в рак желудка. Согласно современным данным, ежегодный риск перехода атрофического гастрита в рак желудка составляет 0,1-1,2%. Частота выявления рака желудка у пациентов с атрофией в течение 5 лет варьирует от 0,7% (для слабо выраженной атрофии) до 10% (тяжелая атрофия).
10) Кишечная метаплазия.
Как и атрофический гастрит, кишечная метаплазия является одним из этапов «каскада Корреа» на пути к развитию рака желудка. Ежегодный риск перехода кишечной метаплазии в рак желудка составляет 0,25-0,4%. Частота выявления рака желудка у пациентов с кишечной метаплазией в течение 5 лет составляет 5,3-9,8%.
11) Дисплазия.
Дисплазия (предраковое состояние) делится на два типа: низкой и высокой степени. Дисплазия низкой степени имеет ежегодный риск трансформации в рак желудка 0,6%, в то время как для высокой степени — 6%.
Частота выявления рака желудка у пациентов с дисплазией низкой степени в течение 5 лет составляет 0-23%, высокой степени — 60-85%.
Рекомендации по профилактике развития аденокарциномы (рака) желудка
В течение 2019 года были опубликованы рекомендации по диагностике и лечению пациентов с высоким риском аденокарциномы (рака) желудка сразу двумя группами авторов: Британским обществом гастроэнтерологов и коллегией ученых, представленных членами Европейского общества гастроинтестинальной эндоскопии, Европейской группы по изучению Helicobacter pylori и микробиоты, Европейского общества патологов и Португальского общества гастроинтестинальной эндоскопии (т.н. международные рекомендации по лечению предраковых состояний и изменений желудка второго пересмотра (MAPS II). Были даны рекомендации по недопущению развития и своевременному выявлению грозной болезни — рака желудка.
Итак, каковы же рекомендации в отношении профилактики развития рака желудка?
1) Пациенты с хроническим атрофическим гастритом или кишечной метаплазией подвержены риску развития рака желудка.
Комментарий: Наибольший риск отмечается при выявлении атрофии/кишечной метаплазии одновременно в антральном отделе и теле желудка.
2) Лица, проживающие в регионах с высокой частотой рака желудка должны быть тестированы на инфекцию H.pylori.
Комментарий: следует использовать достоверные методы диагностики, включающие дыхательный тест с С13 меченой мочевиной, определение антигена H.pylori в кале или антител к H.pylori класса IgG в крови. Россия относится к регионам с высокой распространенностью рака желудка.
3) Лицам без симптомов в возрасте ≥50 лет с множественными факторами риска (мужской пол, курение табака, наследственность по раку желудка и т.д.) следует проводить скрининговую гастроскопию.
Примечание: скрининг в медицине — это комплекс мероприятий, направленных на выявление заболевания, которое себя никак не проявляет. В данном случае речь идет о проведении гастроскопии лицам без симптомов рака желудка.
Очень важно! Существует несколько видов наследственного рака желудка, для которого характерно более раннее появление (в возрасте до 40 лет).
4) Лицам с высоким риском развития рака желудка (включая гастрит с атрофией и кишечной метаплазией) необходимо проведение регулярной гастроскопии с фотофиксацией и гистологическим исследованием.
Комментарий: согласно данным зарубежных исследований, рак желудка оказывается невыявленным при проведении гастроскопии в 6-11% случаев. Очень важной является медленный осмотр слизистой оболочки желудка и фиксация изображений (фотографии, видеозапись), что позволяет увеличить выявление раннего рака желудка. В клинике «Эксперт» ведется видеозапись всех эндоскопических исследований желудочно-кишечного тракта на обязательной основе.
5) Пациентам с распространенной атрофией и кишечной метаплазией (вовлечение антрального отдела и тела желудка) показана регулярная гастроскопия с биопсией.
Комментарий: частота гастроскопий зависит от многих факторов, включая случаи рака желудка в семье, сохранение инфекции H.pylori, несмотря на адекватное лечение, и т.д.
6) Лицам, имеющим хронический гастрит или гастрит с атрофией на фоне H.pylori, должна быть проведена эрадикационная терапия инфекции.
Комментарий: профилактика развития рака желудка наиболее эффективна в тех случаях, когда пациента начинали лечить от инфекции H.pylori на этапе выявления неатрофического гастрита или гастрита с атрофией.
7) Лечение инфекции H.pylori может быть эффективной мерой в отношении профилактики развития рака желудка у части пациентов, которые уже имеют кишечную метаплазию, дисплазию или рак желудка.
Комментарий: лечение инфекции H.pylori у пациентов с кишечной метаплазией и дисплазией, а также у лиц с удаленной эндоскопическим методом аденокарциномой желудка снижает риск развития/повторного развития рака желудка. Однако профилактический эффект от лечения на этих этапах меньший, чем при хроническом неатрофическом или атрофическом гастрите.
Заключение
Своевременная и адекватная по объему диагностика на этапе «простого гастрита», т.е. до развития атрофии/метаплазии/дисплазии позволяет определиться с рисками развития онкопатологии желудка, подобрать верную тактику, позволяющую избежать развития грозного заболевания.
Источник
Какие признаки и стадии рака желудка, а также как снизить риск возникновения этого недуга?
Рак желудка — крайне опасное заболевание, обнаружить которое на ранней стадии довольно проблематично. Боль в животе и тошнота могут быть признаками гастрита или язвы желудка, и не всегда люди, имеющие эти диагнозы, могут заподозрить что-то более серьезное. А во многих случаях рак желудка начинается и вовсе бессимптомно. Чтобы обезопасить себя от тяжелой болезни, необходимо регулярно проходить фиброгастроскопию и отказаться от вредных привычек и тяжелой пищи.
Рак желудка чаще всего развивается на фоне длительно протекающих предраковых заболеваний. Образовавшаяся опухоль довольно быстро прогрессирует, нередко появляются метастазы, поражающие ближайшие лимфоузлы, а затем и другие органы. Ранняя диагностика рака желудка в России не всегда возможна как по причине низкой онконастороженности врачей, так и по причине несерьезного отношения россиян к своему здоровью.
В итоге рак желудка находится на втором месте по смертности среди всех онкологических заболеваний (9,5% случаев за 2018 год)[1].
По заболеваемости рак желудка в нашей стране занимает шестую строчку в перечне распространенных форм онкологии. В 2018 году заболевание впервые было обнаружено более чем у 36 тысяч человек[2]. Чаще этот недуг развивается у мужчин: около 57,7% против 42,3% у женщин. Возраст тоже играет не последнюю роль: основная масса заболевших старше 50 лет. Утешает лишь то, что динамика заболеваемости раком желудка ежегодно снижается.
Причины появления рака желудка
- Инфекция Helicobacter pylori. Давно доказано, что эта бактерия, способная выживать в кислой среде желудка, запускает процессы, в итоге приводящие к развитию рака. Н. pylori длительно существуя в желудке, непрерывно повреждает его защитный слизистый барьер, что способствует развитию хронического воспалительного процесса и облегчению доступа канцерогенных веществ к его клеткам. Бактерия способствует формированию предраковых заболеваний, являющихся промежуточным этапом развития рака желудка[3].
- Несбалансированное питание. Переизбыток в рационе жирного (с содержанием животных жиров), жареного, острого и копченого, а также различного рода солений и консервированных продуктов повышает риск развития рака желудка. В странах, где рак желудка наиболее распространен (в первую очередь в Японии[4]), жители употребляют много крахмалосодержащей пищи (картофеля, риса, хлеба). Несоблюдение режима питания — переедание, особенно на ночь, редкие и скорые перекусы — перегружает и ослабляет желудок, повышая риск заболевания.
- Проникновение в организм нитратов и нитритов. Есть мнение, что эти вещества, обладая химической активностью, способны нарушать целостность клеток слизистой оболочки желудка, проникая в их структуру и вызывая их перерождение. Источником нитритов и нитратов в организме человека в подавляющем большинстве случаев является растительная пища — овощи и фрукты. Превышение содержания в них вредных химических веществ — следствие «передозировки» азотных удобрений. Соли азотной и азотистой кислот в высоких дозах содержатся также в копченых и вяленых продуктах, пиве, вине, сырах, табаке, косметике.
- Употребление алкоголя, курение. Мощным провокатором злокачественных новообразований является этиловый спирт, вызывающий острые эрозивные процессы в желудке. Особенно опасны суррогатные спиртоводочные изделия[5]. Негативное влияние курения на желудок доказано исследованиями[6]: чем дольше человек придерживается этой вредной привычки и чем больше папирос выкуривает в день, тем выше вероятность появления у него рака желудка.
- Воздействие радиации. Перерождение клеток — одно из следствий радиоактивного облучения в больших дозах (проживание в районах с высокой радиацией, контакт с зараженными предметами).
Точная причина развития рака желудка пока не названа, исследования в этом направлении еще ведутся. Выше представлены предположения о наиболее вероятных стимулах болезни, но ни один из них не может действовать «в одиночку», в каждом случае следует говорить о комплексе возможных факторов.
В зоне риска находятся люди, страдающие ожирением, перенесшие операцию на желудке, имеющие злокачественные опухоли других органов, наследственную предрасположенность к раку желудка.
Заболевания, которые могут предшествовать раку желудка
Все они негативно влияют на слизистую желудка, вызывают появление несвойственного для этого органа эпителия.
- Полипы желудка. Частота их перерождения в злокачественную опухоль составляет 20-50%[7].
- Анемия, вызванная дефицитом витамина B12. Этот витамин имеет большое значение в обновлении клеток организма, особенно клеток крови и эпителия ЖКТ.
- Некоторые виды хронического гастрита. Особенно атрофический гастрит, приводящий к перерождению эпителиальных клеток желудка. Высока вероятность развития рака при болезни Менетрие, когда происходит ненормальное разрастание слизистой оболочки[8].
- Язва желудка. Роль язвы желудка в развитии рака желудка до сих пор остается спорной. По разным данным, частота ее перехода в рак составляет от 1 до 30%[9]. Воздействие пищеварительных соков на язву приводит к изменению свойств клеток и может стать причиной возникновения раковой опухоли.
Первые признаки рака желудка
Рак желудка на ранних стадиях не имеет каких-либо высокоспецифичных признаков, его часто можно не заметить на фоне различных заболеваний желудка. Так что необходимо быть крайне внимательным к своему организму и при повторяющихся недомоганиях обязательно пройти медицинское обследование. Итак, какие симптомы у рака желудка?
Во-первых, о наличии раннего рака желудка может сигнализировать комплекс симптомов, или так называемый синдром малых признаков:
- Дискомфорт в желудке после приема пищи: вздутие живота, чувство переполнения.
- Частая тошнота, рвота, легкое слюнотечение.
- Боли в эпигастрии приобретают постоянных характер: ноющие, тянущие, могут быть разлитыми по всему животу, отдаваться в спину и усиливаться в ночное время.
- Немотивированная другими факторами потеря аппетита.
- Частая изжога, затрудненное глотание пищи и жидкости (если опухоль возникла в верхней части желудка).
- Отвращение к мясным блюдам.
Во-вторых, рак желудка имеет общие для онкологических заболеваний признаки:
- Хроническая усталость.
- Быстрая утомляемость.
- Необъяснимая потеря веса.
Как отличить рак от язвы желудка?
Страдающие язвой и привыкшие к дискомфорту в желудке, болезненным ощущениям не всегда могут заметить перехода заболевания в онкологическое. Определить преобразование язвы в рак можно по следующим признакам.
- Боли теряют периодичность и становятся более продолжительными и менее острыми, чаще возникают ночью, вне связи с приемом пищи.
- Резко снижается вес тела.
- В крови обнаруживается низкое содержание гемоглобина (анемия).
- Появляется отвращение к некоторым продуктам питания.
Все перечисленные признаки на ранних этапах развития рака желудка могут отсутствовать или быть слабо выраженными. Большинство больных вначале не замечает недуга, так как болезнь протекает практически бессимптомно. «Период тишины» может продлиться от нескольких месяцев до нескольких лет. Но выявленный на поздних стадиях рак желудка оставляет не так много надежд на выздоровление.
Стадии рака желудка
Можно обозначить четыре стадии прогрессирования заболевания. Выявляемость рака от одной стадии к другой возрастает, и одновременно снижаются продолжительность жизни больного и вероятность излечения.
Нулевая стадия, или карцинома in situ, при которой поражается исключительно слизистая желудка. Лечение рака в этом случае возможно без проведения полосной операции, с использованием эндоскопической техники и с применением наркоза. Лечение рака желудка имеет самый благоприятный прогноз.
1-я стадия. Опухоль проникает более глубоко — не только в слизистую оболочку, но и в подслизистый слой. Пятилетняя выживаемость при лечении рака на этой стадии доходит до 80%[10].
2-я стадия. Опухоль затрагивает слизистую оболочку, подслизистый и мышечный слои желудка. Пятилетняя выживаемость при диагностировании болезни на этой стадии — 50-60%[11].
3-я стадия. Рак поражает все стенки желудка, региональные лимфатические узлы. Рак желудка третьей степени выявляется в 22% случаев[12], но пятилетняя выживаемость в этом случае не превышает 40%[13].
4-я стадия. Раковая опухоль не только проникает в желудок, но и дает метастазы в другие органы: поджелудочную железу, крупные сосуды, брюшину, печень, яичники и даже в легкие. Рак в этой форме диагностируют примерно у 38,9% больных[14].
Как снизить риск возникновения рака желудка
Терапия при начальной стадии рака желудка, как уже говорилось, может принести практически полное выздоровление. И первое, что советуют специалисты для предупреждения позднего развития болезни, — периодическое эндоскопическое обследование. Конечно, следует выбирать клинику с современным оборудованием и квалифицированными докторами, которые сумеют увидеть самые первые признаки опухоли.
Очевидно, что для снижения риска появления рака, нужно исходить из его наиболее вероятных причин. Отсюда большое значение имеют состав и режим питания, отсутствие вредных привычек, снижение стрессовых нагрузок.
При подозрении на онкологическое заболевание важно оперативно провести инструментальное и лабораторное обследование. Для этого можно обратиться как в государственные лечебные учреждения, так и в частные клиники и независимые лаборатории. С каждым годом все больше людей отдают предпочтение второму варианту. Многие частные диагностические центры предоставляют результаты исследований в максимально короткие сроки, обеспечивают высокий уровень сервиса, ведут прием по предварительной записи — для экономии времени своих клиентов.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Источник