Как нормализовать кишечник после гастрита
Содержание статьи
Как восстановить микрофлору кишечника в домашних условиях: топ-5 народных средств — Семейная клиника ОПОРА г. Екатеринбург

Мы уже рассказывали о дисбактериозе, который часто возникает после лечения антибиотиками. Аптечные препараты, способные ускорить процесс нормализации микрофлоры кишечника, существуют, но стоят они, как правило, недешево. Да и не все верят в их эффективность. Поэтому каждому может пригодиться информация, как восстановить микрофлору кишечника в домашних условиях народными средствами, то есть без дорогостоящих лекарств. Этими секретами мы и хотим сегодня поделиться с читателями онлайн-журнала «Красота в тебе».
Что такое микрофлора кишечника и почему ее нужно восстанавливать после лечения антибиотиками
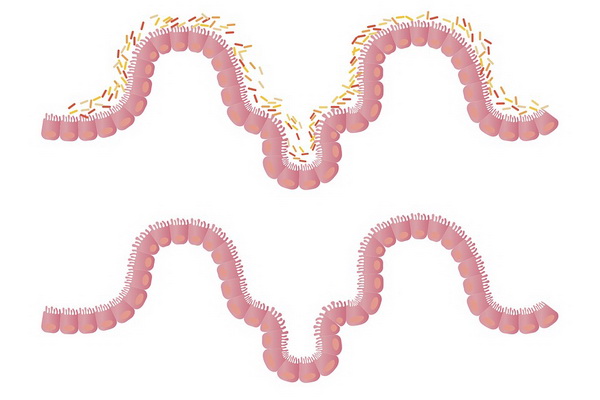
В нашем организме проживает около 40 триллионов бактерий, львиная часть которых – в кишечнике. Среди них, кстати, есть и патогенные виды, но их численность сдерживается полезной микрофлорой, поэтому их называют условно-патогенными.
Пока соотношение полезных и вредных микроорганизмов находится в равновесии, у человека не возникает проблем с пищеварением. Однако в организме, ослабленном болезнями или стрессами, перевес оказывается в пользу патогенных бактерий, которые и становятся причиной вздутия, боли в животе, диареи.
Если симптомы наблюдаются долгое время, говорят о дисбактериозе кишечника. Из-за ухудшения работы кишечника нарушается обмен холестерина, начинает откладываться жир на печени, пропадает жизненная энергия.
На данный момент ученые не могут ответить, каким должно быть идеальное соотношение конкретных видов бактерий. Однако они уверены, что каждому человеку, желающему быть здоровым, важно сосредоточиться на создании благоприятной среды для здоровой микрофлоры. А в вопросе нормализации микрофлоры кишечника ни один медикаментозный метод не сравнится с продуманным рационом питания. Ниже вы найдете топ-5 народных средств восстановления микрофлоры кишечника, в том числе после антибиотиков.
Обогатите рацион растительными ингредиентами
Видовое разнообразие бактерий, обитающих в кишечнике, исчисляется сотнями, и каждый вид имеет свои «вкусовые пристрастия». Замечено, что у людей, чей рацион богат фруктами, овощами и пряной зеленью, микрофлора богаче, чем у людей, питающихся переработанными продуктами. А чем более разнообразен мир бактерий, тем здоровее считается микрофлора кишечника.
Фрукты и овощи являются пищей полезных микроорганизмов из-за высокого содержания клетчатки. Пищевые волокна не усваиваются организмом и не обладают особой питательной ценностью, но без них невозможна исправная работа пищеварительного тракта.
Большое количество грубых волокон содержится в:
- горохе;
- фасоли;
- чечевице;
- брокколи;
- малине;
- клубнике;
- цельном зерне.
Ежедневный рацион питания должен включать 18-38 г клетчатки.

Как можно больше ешьте природных пребиотиков
Пребиотики – это вещества, состоящие, главным образом, из клетчатки сложных углеводов. Они нормализуют количественный и качественный состав микрофлоры кишечника. Организму их переработать не под силу. Зато некоторые бактерии разрушают и используют данные соединения в качестве топлива. Согласно рекомендациям специалистов, очень полезны овощи и фрукты, содержащие полисахарид инулин. Лидерами по содержанию инулина являются:
Многочисленные исследования показали, что пребиотики помогают снизить уровень инсулина и холестерина. Такие результаты позволяют предположить, что, включив в рацион природные источники таких веществ, можно защитить себя от развития многих заболеваний, связанных с ожирением, включая диабет и болезни сердца.

Ешьте ферментированные продукты
Йогурт, кефир, чайный гриб, квашеная капуста получаются в результате жизнедеятельности микробов, перерабатывающих сахара в органические кислоты или спирт. Они являются источником пробиотиков – микробов, населяющих слизистые и участвующих в переваривании пищи.
Основными пробиотическими бактериями являются лактобактерии и бифидобактерии. Однако даже в рамках этого деления существует еще множество подвидов. К примеру, кисломолочные бактерии помогают продвижению пищи через кишечник и способствуют укреплению иммунной системы, а болгарские палочки полезны для тех, чей организм не справляется с лактозой.
Действительно, потребление йогурта помогает улучшить состав и работу микрофлоры кишечника и избавиться от излишнего газообразования, диареи и других нарушений пищеварения. Самый лучший йогурт – домашний, сделанный из молока и закваски.

Откажитесь от искусственных подсластителей
Искусственные подсластители широко используются в качестве замены сахара. Самые известные из них – сахарин и аспартам. Главным преимуществом многих сахарозаменителей является нулевая энергетическая ценность, поэтому они кажутся такими привлекательными для людей, желающих сократить калорийность своего рациона. В наши дни подсластители присутствуют во многих напитках, йогуртах, желе, конфетах и т.д.
Обычно на упаковке можно увидеть пометку «диетический» или «не содержащий сахара». Однако ученые призывают с опаской покупать такие продукты, так как уже не одно исследование подтвердило, что искусственные подсластители отрицательно влияют на микрофлору кишечника. Аспартам, введенный в рацион крыс, снижал скорость набора массы, но увеличивал сахар в крови и нарушал ответ клеток на действие инсулина. Более того, был замечен рост патогенных микроорганизмов в кишечнике грызунов. Похожие результаты показал опыт на мышах, что только подтвердило, что сахарозаменители способствуют развитию сахарного диабета и нарушают баланс полезных и вредных бактерий в кишечнике.
Регулярно устраивайте разгрузочные дни
Как только в организм перестает поступать требуемый объем пищи, он начинает перерабатывать имеющийся жир в необходимое ему топливо. Для многих людей проще полностью отказаться от приема пищи на 24 или 72 часа, чем снизить ежедневное потребление калорий. А результат порой бывает не хуже.
Пока пищеварительная система отдыхает, микрофлора кишечника изменяется в лучшую сторону, так как полезные микроорганизмы страдают от голода намного меньше патогенных бактерий. Более того, после небольшого перерыва в приеме пищи организм начинает более активно сжигать калории. Он будто вспоминает, как должен протекать правильный пищеварительный процесс.
Если нет проблем со здоровьем, рекомендовано устраивать себе разгрузочные дни хотя бы четыре раза в год (при каждой смене сезона), например, в конце сентября, декабря, марта и июня.

Необычные народные средства, помогающие восстановить микрофлору кишечника
Существуют и нестандартные методы, позволяющие сделать кишечную микрофлору более разнообразной.
Единение с природой
Замечено, что люди, живущие с собаками, а также дачники, проводящие много времени в саду и на огороде, имеют более богатую микрофлору.

Толстый и тонкий
Тучным людям советуют дружить с худыми. Исследования на мышах показали, что худоба заразна: микробы, доставшиеся полным мышам от нормальных, останавливали развитие ожирения. Что самое странное, бактерии, способствующие набору массы, не хотят приживаться в худом организме.
Не пьянства ради
Улучшить микрофлору кишечника позволяет красное вино, если пить его в небольших количествах. Дело в том, что в нем содержатся полифенолы. Эти химические соединения не всегда усваиваются клетками, зато хорошо перевариваются кишечными бактериями.
Богатыми источниками полифенолов также являются:
- горький шоколад;
- какао;
- зеленый чай;
- черника;
- брокколи.
И помните, плохие бактерии питаются булочками, пирожными и печеньем. Посадите их на голодный паек, хотя бы на период восстановления микрофлоры.

Почему народные средства восстановления микрофлоры кишечника лучше аптечных препаратов
Некоторые ученые склоняются к мнению, что в кишечнике должно содержаться не более 15% вредных бактерий, тогда человек будет оставаться здоровым. Однако не все врачи принимают эту идею, а некоторые и вовсе подозревают, что некоторые формы плохих бактерий участвуют в защите человека от болезней.
К тому же, вероятно, процентное соотношение микроорганизмов будет варьироваться в зависимости от кислотности желудка, возраста, рациона, принимаемых лекарств. Например, микрофлора кишечника всегда нарушается при приеме антибиотиков, так как они уничтожают и хороших, и плохих бактерий. Даже прием широко применяемых лекарств, того же парацетамола или антацидов, может повлиять на баланс полезных и вредных микробов.
Так что, вместо того чтобы размышлять о правильном соотношении бактерий в своем организме, лучше сосредоточиться на создании благоприятных условий для полезных микроорганизмов, а они уже сами разберутся, кого и в каком количестве оставить. Как восстановить микрофлору кишечника в домашних условиях, не тратя лишних средств на аптечные препараты, мы рассказали. Так что теперь все зависит от вас.
Источник
Как восстановить желудок после гастрита
Количество людей, страдающих различными желудочными заболеваниями, растет с каждым годом. Причиной этого могут быть вредные привычки, употребление некачественных продуктов питания, чрезмерные физические нагрузки, стрессы.
К одной из чаще всего встречающихся патологий желудочно-кишечного тракта относится гастрит, особо опасной формой которого считается атрофия слизистой оболочки желудка.
При атрофическом гастрите необходимо принимать срочные меры для восстановления слизистой, иначе болезнь может привести к развитию онкологии.
Причины и симптомы развития гастрита
Гастрит проявляется воспалительными и дистрофическими изменениями в слизистой желудка. Причиной разрушения эпителии чаще всего является микроб Helicobacter pylori. Попадая на стенки желудка, эта бактерия выделяет вещества, вызывающие воспаление

Факторами, провоцирующими появление болезни, могут быть:
- злоупотребление алкогольными напитками;
- неконтролируемый прием лекарственных препаратов; стрессы, плохая экология;
- сопутствующие заболевания, явившиеся причиной сбоя иммунной системы.
Очень часто причиной гастрита может быть несоблюдение культуры питания. Еда второпях, «в сухомятку», частое употребление острых блюд приводит к повреждению слизистой желудка.
При хронической форме обострения сменяются затуханием болезни.
Во время обострения больного беспокоят:
- болевые ощущения в области живота;
- отрыжка, тошнота;
- рвота в утренние часы;
- головокружение, слабость, мигрень.
В момент ремиссии признаки патологии не столь выражены и проявляются чаще всего в виде нерегулярного стула, характеризующегося чередованием поносов и запоров, урчания в животе, метеоризме.
Атрофический гастрит не всегда можно распознать сразу, так как на начальной стадии развития заболевания проявление симптомов не явное.
Атрофия слизистой сопровождается нарушением уровня кислотности. Поэтому при назначении лечения врач прописывает препараты, контролирующие выработку кислоты.
Симптомы заболевания снимаются довольно быстро медикаментами, применяемыми в комплексе с диетой. Однако восстановление слизистой желудка при атрофическом гастрите – процесс длительный и непростой.
Только тщательная диагностика позволит определить степень тяжести развития патологии и назначить эффективное лечение.
Диагностика гастрита
Для установления точного диагноза заболевания необходимо пройти консультацию у гастроэнтеролога. После визуального осмотра больного и устного опроса, пациент направляется на обследование.
Диагностика гастрита проводится с помощью следующих процедур:
- анализов крови, мочи, кала;
- эндоскопии – осмотра внутренних органов путем введения в полость желудка специального оборудования;
- ультразвукового исследования брюшной полости;
- лабораторного изучения желудочного сока для определения уровня кислотности.

Наличие вируса Helicobacter pylori выявляется при бактериологическом исследовании.
Комплексная диагностика необходима для получения целостной картины и разработки индивидуальной программы лечения, способствующей восстановлениюнормальной работы желудка после гастрита.
Методы лечебной терапии
После проведения всех диагностических мероприятий и определения точного диагноза, врач принимает решение о необходимом лечении. Особенности терапии гастрита зависят от причины и стадии развития болезни.
Так как атрофический гастрит характеризуется разрушением слизистого слоя желудка, раннее обращение к специалисту облегчит и ускорит процесс регенерации эпителии.
Для лечения патологии применяется консервативные методы, включающие в себя:
- медикаментозное лечение;
- диету;
- народные средства.
Если причиной гастрита является неправильное питание, прием медикаментов либо злоупотребление вредными привычками, то, исключив раздражители, восстановить слизистую можно достаточно быстро.
Если атрофический гастрит вызван внутренними факторами (бактерия хеликобактер, сопутствующие заболевания), то лечение будет длительным.
Лекарственная терапия
Лечение атрофического гастрита проводится с помощью медицинских препаратов, способствующих устранению факторов, провоцирующих развитие или обострение патологии.
Для восстановления слизистой желудка при гастрите назначаются:
- Лансопразол — для подавления роста Хеликобактерии, снижения уровня кислотности.
- Сайтотек – регенерирует поврежденные клетки оболочки желудка, стимулирует приток крови к слизистой
- Мизопростол – противоязвенный синтетический препарат. Сокращает выделение соляной кислоты, регулирует выработку желудочного сока.
- Омепрозаол — способствует восстановлению слизистой, подавляет желудочную секрецию, применяется при повышенном уровне кислотности
- Лактобактерин, Бифиформ – содействуют восстановлению микрофлоры кишечника, нормализации обмена веществ
- Цимед – восполняет дефицит меди, цинка, благодаря чему снимается воспаление
- Регесол – биологически активная добавка, состоящая из натуральных компонентов. Сдержит богатый витаминный состав, оказывает обезболивающее и противомикробное действие
- Вентер – образует защитную пленку на слизистой желудка для предотвращения агрессивного влияния соляной кислоты.
- Облепиховое масло – натуральное средство, регенерирующее поврежденные участки слизистой
Так как при гастрите пища плохо переваривается, организм испытывает витаминный голод. Поэтому дополнительно назначаются витаминно-минеральные комплексы и антиоксиданты.
Внимание! При приеме лекарственных препаратов необходимо строго следовать инструкции, соблюдая дозировку, чтобы не вызвать осложнений и не спровоцировать развитие язвенно-эрозивной патологии.
Для того, чтобы лечение было эффективным, необходимо сочетать прием медикаментозных средств с правильным питанием. Также следует отказаться от вредных привычек: курения, злоупотребления алкоголем.
Как лечить атрофический гастрит можно узнать, посмотрев это видео:
Диетическое питание
Без сбалансированного питания невозможно достигнуть благоприятного результата при лечении гастрита. Поэтому необходимо убрать из ежедневного меню продукты, являющиеся раздражителями для слизистой желудка: жирную, жареную, копченую, соленую, острую, кислую пищу, маринады, различные специи, свежую выпечку.
Диетологи советуют к употреблению следующие продукты:
- постные сорта мяса и рыбы: кролика, курицу, индейку, треску, камбалу, хек, минтая;
- отварные овощи (картофель, морковь, свекла, цветная капуста, тыква);
- каши: манные, овсяные, гречневые, рисовые;
- подсушенный хлеб;
- минеральная вода без газа, компоты, настой из шиповника, фруктовый кисель.
При повышенной секреции допускается включать в рацион нежирное молоко и молочные продукты.
При пониженном уровне кислотности исключается применение молока и молочных супов, но допускается употребление кисломолочных продуктов. Кроме того, для повышения секреции рекомендуется есть абрикосы, тушеную капусту, перетертые огурцы, пить морковный сок.
Важно! Чтобы не раздражать слизистую оболочку следует старательно пережевывать пищу.
Есть следует 4-5 раз в день маленькими измельченными порциями. Все блюда должны готовиться вареным, запеченным, тушеным либо паровым способом. Нельзя есть пищу в горячем или холодном виде, только в теплом.
Соблюдение диетпитания в совокупности с лекарственной терапией позволит быстро достигнуть положительного эффекта.
Народная медицина
Восстановление эпителиальной ткани желудка возможно также с применением народных средств.
Самые действенные снадобья, помогающие при гастрите:
- Фиточай, приготовленный из листьев подорожника, шиповника, мяты, зверобоя, бессмертника. Все ингредиенты берутся в равных пропорциях и завариваются как чай. После остывания, смесь процеживается, разводится водой и принимается трижды в день до еды.
- Соки из моркови, картофеля.
- Кисель из льняного семени. Для приготовления понадобится 3 ст.л. семени, 1 литр кипятка. Семя засыпается в миксер, заливается водой и взбивается около 10 минут. По окончании процесса добавляется цикорий. Пить кисель нужно в теплом виде за 30 минут до приема пищи. Можно добавить немного меда.
- При пониженной секреции хорошо помогают настой из корня петрушки, сок капусты и подорожника.
Так как восстановить желудок после гастрита не всегда удается быстро, лечение может занять полтора-два месяца. Поэтому, через одну-две недели желательно менять снадобье, чтобы избежать привыкания организма. Принимать народные средства необходимо только после консультации с лечащим врачом.
Атрофический гастрит является серьезным заболеванием, поэтому необходимо со всей ответственностью отнестись к его лечению.
Чтобы быстро справиться с этим заболеванием следует нормализовать образ жизни, исключив тяжелые физические нагрузки, стрессы, вредные привычки.
Строгое соблюдение всех рекомендаций врача позволит быстро восстановить пошатнувшееся здоровье.
Источник
Как нормализовать кишечник после гастрита
Большинство родителей стараются вылечить маленького ребенка без применения антибиотиков, однако в некоторых случаях обойтись без «тяжелой артиллерии» практически нереально. Такая позиция вполне объяснима – антибактериальные препараты наносят ощутимый урон маленькому организму, чувствительному к столь серьезным медикаментам. Впрочем, при грамотном подходе можно свести негативный эффект вынужденной антибиотикотерапии к минимуму.
Как быстро и грамотно восстановить детский организм после курса антибиотиков? Какие последствия могут возникнуть и как минимизировать вероятность осложнений? Советы педиатров помогут разобраться в особенностях лечения и последующей реабилитации юных пациентов.
Когда не обойтись без антибиотиков? Правила эффективной терапии
Многие родители придерживаются мнения, что от антибиотиков ребенку, особенно маленькому, будет один лишь вред. Тем не менее, полностью отказываться от их приема в некоторых случаях не просто глупо и непредусмотрительно, но и опасно – бактериальные инфекции без соответствующей антибактериальной терапии могут перерасти в тяжелые формы, требующие куда более серьезных мер, нежели курс медикаментов. Впрочем, впадать в крайность, пичкая кроху сильнодействующей фармакологией при первом чихе тоже не стоит – так можно убить не до конца сформировавшийся иммунитет и, в конце концов, заработать не менее ощутимые осложнения.
Когда же разумно использовать антибиотики, а в каких случаях лучше отложить курс? Единственный, кто знает ответ на этот вопрос – лечащий врач ребенка, проводивший диагностику конкретного заболевания. Только он, оценив результаты анализов и общее состояние пациента, может утверждать, нужны ли малышу антибактериальные средства, какие и в какой дозировке. Кроме того, грамотный специалист во время назначения обязательно расскажет, в какой комбинации лучше применять выбранный препарат, чтобы снизить негативный эффект после приема и быстрее восстановить организм маленького пациента.
Негативные последствия антибактериальной терапии и способы их устранения
Конечно, самым весомым результатом после курса антибиотиков будет полное выздоровление ребенка. Тем не менее, в большинстве случаев такое лечение приносит не только пользу – «ложкой дегтя» могут стать следующие отклонения:
- дисбактериоз,
- нарушения в работе кишечника,
- неадекватные иммунные реакции,
- гиповитаминоз,
- общее истощение организма.
Как снизить вероятность подобных проблем и по возможности быстро справиться с их проявлением? Давайте рассмотрим наиболее распространенные рекомендации педиатров, которые позволят сохранить здоровье ребенка во время антибиотикотерапии.
Как восстановить пищеварение ребенка?
Действие антибиотиков направлено в первую очередь на устранение патогенных бактерий, проникших в организм во время болезни. Однако проблема усугубляется тем, что препараты в большинстве случаев не различают болезнетворные и полезные микроорганизмы, и под «перекрестный огонь» попадает нормальная микрофлора. Больше всего от этого страдает желудочно-кишечный тракт ребенка: микроорганизмы, заселяющие кишечник, участвуют в метаболических процессах, помогая пище правильно усваиваться, регулируют расщепление и всасывание питательных веществ. Поэтому после приема антибиотиков может наблюдаться снижение аппетита, расстройство стула, повышенное слюноотделение и частые приступы тошноты без видимых на то причин.
Чтобы предотвратить появление дисбактериоза или как минимум облегчить его течение, следует применять восстанавливающие средства с первого дня приема антибиотиков. Если кроха все еще находится на грудном вскармливании, стоит прикладывать его к груди как можно чаще – материнское молоко содержит все необходимые для нормального пищеварения бактерии, поэтому является оптимальным средством для устранения дисбактериоза. Более старшим детям врач может прописать пробиотики – препараты с высоким содержанием полезных бифидо- и лактобактерий. Кроме того, повседневный рацион пациента нужно обогатить молочнокислыми продуктами – живыми йогуртами, натуральным кефиром и творогом, которые помогают восстановить нормальную среду ЖКТ.
Профилактика аллергических реакций на антибиотики
Даже у детей, не склонных к аллергиям, на фоне антибиотикотерапии могут проявиться симптомы гиперчувствительности. Дело в том, что при нарушении метаболизма белковые соединения, содержащиеся в повседневном меню, расщепляются недостаточно, поступая в кровь в нетипичном виде. Организм воспринимает их как чужеродные, поэтому начинает атаковать, в результате чего у ребенка могут появиться признаки аллергии – сыпь, кожный зуд, раздражения и т.д.
Обычно неприятные симптомы не требуют специального лечения и проходят самостоятельно после восстановления микрофлоры. Но если кожный зуд доставляет ребенку дискомфорт, стоит рассмотреть вопрос о дополнительном назначении антигистаминных средств (часто педиатры рекомендуют их прием совместно с антибиотиками).
Нетипичные последствия дисбактериоза
Если нарушение микрофлоры предотвратить не удалось, у ребенка могут проявиться абсолютно разные симптомы, в том числе и не связанные на первый взгляд с органами пищеварительного тракта. Так, после антибактериальной терапии у девочек иногда появляются специфические влагалищные выделения, характерные для молочницы. Пугаться их не следует – при соблюдении тщательной гигиены обычно все проходит в течение недели. Однако если выделения слишком интенсивные, сопровождаются зудом или не проходят длительное время, следует показать ребенка детскому гинекологу – он назначит подходящие по возрасту восстанавливающие препараты.
Еще одним неприятным симптомом дисбактериоза является стоматит – болезненные язвочки на слизистой полости рта. Они возникают на фоне грибкового кандидоза и сопровождаются появлением белого налета на языке и деснах. Чтобы восстановить микрофлору в этом случае, может потребоваться курс противогрибковых препаратов и антисептические полоскания, позволяющие убить грибок во рту.
Щадящая диета во время курса антибиотиков
Поскольку на фоне антибактериального лечения метаболические процессы нарушаются, следует пересмотреть рацион ребенка, сделав упор на более легкие и полезные продукты. Под запрет попадает любой фаст-фуд, жирные, жареные, копченые, соленые и сладкие блюда. Лучше заменить их следующими продуктами:
- овсяная, гречневая, рисовая или кукурузная каши;
- нежирное мясо (курица, индейка, телятина, крольчатина), отваренное или приготовленное на пару;
- тушеная рыба нежирных сортов;
- свежие овощи, фрукты, ягоды;
- кисломолочные продукты;
- обильное питье – морсы, натуральные соки, минеральная вода, травяные чаи, компоты.
Каши и напитки лучше употреблять без сахара, но если ребенок категорически протестует, можно подсластить блюда медом (безусловно, при отсутствии аллергии) – этот продукт гораздо полезнее и, к тому же, проще усваивается.
Витаминотерапия
Антибиотики подрывают не только пищеварение, но и иммунную систему ребенка. Чтобы восстановить организм, научив его самостоятельно справляться с инфекциями, потребуется как минимум месячный курс витаминов А, С, Е, D и группы В, и также железо, кальций и селен. Идеально, если выбранные поливитамины будут включать лецитин – это вещество помогает организму усваивать полезные вещества и, к тому же, стимулирует выработку эритроцитов.
Образ жизни после лечения
Родителям стоит понимать, что во время болезни ограниченные ресурсы детского организма расходуются с утроенной силой, и антибиотики лишь усугубляют этот процесс, поэтому после выздоровления ребенку требуется время, чтобы окрепнуть. Ряд важных правил поможет восстановить пошатнувшееся здоровье крохи и укрепить его иммунитет:
- Не стоит сразу же после выздоровления отдавать малыша в школу или детский сад. Если условия позволяют, лучше передержать ребенка несколько дней, а то и недель в домашних условиях, уделив особое внимание постинфекционной реабилитации. В противном случае велика вероятность, что ослабленный организм отреагирует на первую же инфекцию, и заболевание повторится, только в более тяжелой форме.
- Почаще гуляйте на свежем воздухе, стараясь при этом не перегревать и не переохлаждать ребенка. Желание защитить его от всех существующих вирусов и бактерий несколькими слоями не по сезону теплой одежды может привести к обратному эффекту – вспотевшего малыша попросту продует. Но и слишком легкая одежда тоже не подойдет – переохлаждение может быть опасно для ослабленного организма. Поэтому, подбирая гардероб для прогулки, лучше руководствоваться погодными условиями и здравым смыслом.
- Пересмотрите обстановку в детской комнате. После антибиотикотерапии ребенку требуется максимально здоровая среда обитания, поэтому от всех «пылесборников» в детской лучше избавиться. Минимизируйте количество мягких игрушек, а те, что остались, тщательно перестирайте с использованием детского порошка. Ежедневно пылесосьте в комнате, протирайте пыль, делайте влажную уборку и проветривайте. Также в отопительный сезон целесообразно установить в детской увлажнитель воздуха.
- Не торопитесь возвращаться к закаливанию. Безусловно, регулярные общеукрепляющие процедуры крайне полезны для здоровья ребенка, но это совсем не значит, что стоит слишком увлекаться ими сразу после выздоровления. Даже если до болезни ребенок легко переносил контрастный или прохладный душ, не стоит сразу же возвращаться к исходным температурам – лучше подождать, пока организм полностью восстановится, а затем начать закаливание с самого начала, постепенно снижая температуру воды на 1-2 градуса.
Не стоит слишком бояться необходимости приема антибиотиков – ни один врач не назначит их без причины. К тому же, правильный подход к лечению позволит быстро восстановить детский организм после серьезной терапии, укрепить иммунитет ребенка и предотвратить возможные негативные последствия дисбактериоза.
Дисбактериоз – состояние нарушения нормального функционирования кишечника. Встречается у детей разного возраста. Появляется на фоне приема антибиотиков, погрешностей в диете, заболеваний органов и систем. Клиническая картина включает в себя диарею, запоры, может болеть живот, общее недомогание, слабость, повышенную утомляемость малыша. При наличии вышеперечисленных признаков необходимо обратиться к педиатру. Рассмотрим основные препараты.
Для восстановления микрофлоры кишечника после курса антибиотиков врач рекомендуют в обязательном порядке принимать препараты с лакто- и бифидобактериями
Виды препаратов для восстановления микрофлоры кишечника и область их применения
Что делать для нормализации микрофлоры кишечника? На фармакологическом рынке существуют три группы лекарственных средств: пробиотики, пребиотики и смешанные (синбиотики). Каждая из них представлена рядом препаратов. Чтобы понять, какое лекарство выбрать, нужно знать принцип действия:
- Пробиотики — это полезные бактерии нескольких видов, объединенные в одном препарате. Они восстанавливают микрофлору кишечника, уменьшают активность вредных микроорганизмов. Подобные комплексы включают бифидобактерии, лактобактерии, кишечную палочку (непатогенные штаммы), молочнокислый стафилококк, энтеробактерии, дрожжевые грибы. Представители этих организмов разрушают токсины, препятствуя их всасыванию в просвете кишечника, усиливают барьерные функции слизистой оболочки кишки, вырабатывают витамины группы В.
- Пребиотики — лекарственные средства, которые не содержат живых бактерий, не всасываются в кишечнике. Состоят из питательных веществ для нормализации микрофлоры кишечника.
- Синбиотики. Включают в свой состав пробиотики и пребиотки. Эти препараты считаются наиболее эффективными при лечении дисбактериоза.
Какой именно препарат будет самым эффективным для нормализации микрофлоры кишечника, решает лечащий врач в индивидуальном порядке
Лучшие лекарственные средства
При дисбактериозе у детей подход к лечению – индивидуальный. Выбор препаратов зависит от причины возникновения этого состояния, возраста ребенка, клинических проявлений. Терапия при дисбактериозе у малышей до года заключается в поддержании соответствующей диеты мамы (при грудном вскармливании), подборе подходящей смеси (при искусственном кормлении). Рассмотрим основные препараты для восстановления нормального функционирования кишечника.
Эффективные пробиотики
Выбор лекарственного средства зависит от возраста ребенка, причин и тяжести состояния. Рекомендуется принимать:
- Лактобактерин (абсолютно безопасен), используется преимущественно у детей до одного года. Назначается по 1 свечке один-два раза в день, возможно повторение курса лечения через 3-4 месяца.
- Бифидумбактерин выпускается в разных формах: сухой, жидкий, свечи, капсулы. В сухом варианте лекарство необходимо принимать детям от года (по 5 доз 2-3 в сутки). Жидкую форму назначают детям до года по 1 мл, до трех лет — 1-2 мл, от 3 до 7 — по два-три мл (1 мл — это 20 капель). Капсулы применяются только у малышей с трехлетнего возраста по 1 шт. 3-4 раза в день. Курс лечения составляет две недели.
- Наиболее эффективный представитель комбинированных препаратов — Линекс. Его можно принимать деткам с первых дней жизни в виде порошка (дозировка до семи лет – 1 саше один раз в сутки во время еды), от 7 до 12 лет — по 2 шт. в день. Содержимое пакетика разводят в теплой воде. Капсулы Линекс выписывают ребенку с трех лет (1 капсула 3 раза в сутки). При одновременном приеме Линекса с антибиотиками пить медикамент допускается не раньше чем через три часа после антибиотика. Курс длится один месяц.
Пребиотики
Препараты этой группы разделяются на три подгруппы: олигосахариды (углеводы, состоящие из малого количества молекул — лактоза, лактулоза, фруктосахариды), полисахариды (содержат большое число молекул — инулин, пищевые волокна) и чистые пребиотики (включают в свой состав только пребиотические вещества). Выделяют наиболее эффективные лекарственные средства:
- Хилак Форте назначают как младенцам, так и более старшим детям. Дозировку подбирает специалист. В большинстве случаев она следующая: малышам до года — 15-30 капель 3 раза в сутки, от 12 месяцев — 20-40 капелек три раза в день до или во время еды, предварительно разбавив водичкой.
- Дюфалак прописывают в случаях, когда дисбактериоз проявляется запорами. Дозировка зависит от возраста пациента: деткам до года — начинают с 1 мл в сутки, постепенно увеличивая до 5 мл (не стоит начинать сразу с максимальной дозы, иначе это может привести к повышенному газообразованию), 1-6 лет — 5-10 мл, от семи до четырнадцати лет- 10-15 мл.
- Нормазе интенсивно применяется в педиатрии. Это мягкий слабительный пре?