Как лечить лучевой колит
Содержание статьи
оспаление кишки после лучевой терапии
Воспаление кишки после лучевой терапии — лучевой проктит и энтеритОстрые и хронические побочные эффекты возникают после облучения таза, как правило, по поводу рака предстательной железы или женских половых органов. Обычные дозы: рак простаты — 64-74 Гр, рак шейки матки — 45 Гр, рак эндометрия — 45-50 Гр, рак прямой кишки — 25-50,4 Гр, рак мочевого пузыря — 64 Гр. Очаговое поражение прямой кишки может являться результатом брахитерапии: имплантации радиактивных зерен или внутриполостного облучения. Лучевое поражение может возникать в областях, располагающихся за пределами полей облучения: например, рассеянное облучение может привести к диффузному лучевому энтериту! Повреждения зависят от общей дозы (обычно > 40 Гр), энергии пучка и очаговой дозы, размера фракции и поля, времени подведения, пролиферации и оксигенации тканей. В развитии лучевых повреждений выделяют две фазы: Роль превентивных препаратов (балсалазид, мизопростол, сукральфат и т.д.) при назначении лучевой терапии остается спорной.
а) Эпидемиология: б) Симптомы воспаления кишки после лучевой терапии: • Острый проктит: диарея, отхождение слизи и крови со стулом, императивные позывы/инконтиненция, тенезмы, боль, перианальный дерматит. Системные явления нетипичны и чаще связаны с общими побочными эффектами лечения: анемия, анорексия, истощение/потеря веса. Острые симптомы разрешаются через 6-12 недель. • Хронический лучевой проктит: кровотечение (изъязвление, телеангиэктазии), диарея, отхождение слизи со стулом, императивные позывы/инконтиненция (уменьшение резервуарной функции и адаптационной способности прямой кишки), тенезмы, перианальный дерматит. Осложнения: кровотечение, обструкция (формирование стриктуры), образование свища (например, ректовагинального), инконтиненция (повреждение нервов, сфинктера, утрата резервуарной функции). Увеличение риска развития вторичных опухолей.
в) Дифференциальный диагноз: г) Патоморфология лучевого проктита и энтерита Макроскопическое исследование: Микроскопическое исследование: д) Обследование при воспалении кишки после лучевой терапии Дополнительные исследования (необязательные):
е) Классификация: ж) Лечение без операции воспаления кишки после лучевой терапии: — Острый лучевой проктит: временные меры (регуляция стула, антидиарейные препараты, уход за перианальной кожей) и терпение; местные лекарственные препараты (сукральфат, стероиды или клизмы с ацетилсалициловой кислотой), отключение кишки при тяжелом, плохо переносимом заболевании. — Хронические лучевые повреждения: лечение отсутствует, плохое состояние тканей => симптоматическая терапия: з) Операция при лучевом проктите и энтерите Показания: Хирургический подход: и) Результаты лечения воспаления кишки после лучевой терапии: к) Наблюдение. Частые визиты до тех пор, пока сохраняется симптоматика. В дальнейшем — обычное наблюдение. — Также рекомендуем «Ишемический колит — причины, признаки, лечение» Оглавление темы «Болезни толстой кишки»:
|
Источник
Лучевой (радиационный) колит — Закофальк
Что такое радиационный колит?
Радиационный колит — это поражение толстого кишечника, обусловленное воздействием на организм ионизирующего излучения.
Лучевое поражение кишечника наиболее часто встречается у больных, подвергающихся лучевой терапии при опухолях органов малого таза (матки, цервикального канала, предстательной железы, яичек, прямой кишки, мочевого пузыря) или лимфатических узлов.
При лучевых колитах поражается прямая или сигмовидная кишка, вследствие своего фиксированного положения в пределах таза и непосредственной близости к месту лучевого воздействия.
Какие бывают лучевые поражения толстого кишечника?
Лучевое поражение кишечника возникает, либо в течение первых 3 месяцев, сразу после завершения лучевой терапии или в процессе ее проведения (ранние лучевые поражения), либо развиваются через 4-12 месяцев после завершения облучения.
Ранние лучевые поражения обусловлены непосредственным воздействием ионизирующего облучения на слизистую оболочку кишечника, в результате чего возникает ее воспаление и атрофия, нарушаются процессы всасывания воды и моторика кишечника. Как правило, острое лучевое поражение купируется лекарственными средствами, иногда и самопроизвольно, и сопровождается полным восстановлением слизистой оболочки толстой кишки.
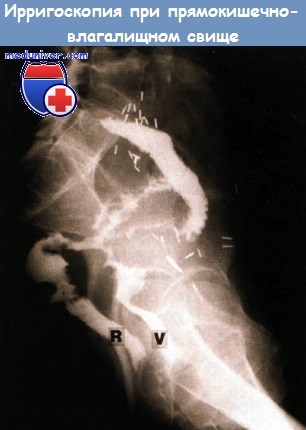
Поздние лучевые поражения связаны преимущественно с повреждением мелких сосудов подслизистого слоя кишечника, в которых возникают микротромбы, что сопровождается хронической ишемией (нарушением кровоснабжения и как следствия питания) слизистой оболочки и подслизистого слоя. В результате нарушенного кровоснабжения постепенно развиваются атрофия слизистой оболочки, появляются эрозии и язвы, являющиеся причиной кишечных кровотечений. Дальнейшее прогрессирование заболевания может приводить к образованию некрозов (омертвлению слизистой и подслизистого слоя) и перфорации кишечной стенки, формированию межкишечных свищей и абсцессов. Поздние лучевые повреждения кишечника часто имеют упорное течение, с периодами обострения и ремиссии, т.е. носят хронический характер, медикаментозное лечение является длительным и неоднократным.
Факторы риска развития лучевых поражений кишечника
Наиболее высокий риск развития лучевых поражений кишечника имеют:
- пожилые (из-за наличия хронической ишемии слизистой оболочки толстой кишки на фоне атеросклероза);
- пациенты, которым проводится сопутствующая химиотерапия;
- пациенты с сахарным диабетом;
- пациенты, перенесшие хирургические вмешательства на органах брюшной полости или малого таза.
Риск лучевого колита также зависит от дозы и длительности облучения, а также индивидуальной чувствительности организма пациента к ионизирующему воздействию.

Как проявляются лучевые поражения кишечника?
Клиническая картина лучевых поражений кишечника сходна с таковой при язвенном и ишемическом колите.
Симптомами лучевого поражения толстой кишки являются:
- постоянные боли в левой половине живота и прямой кишке;
- частый жидкий стул с ложными позывами (тенезмы);
- наличие слизи и крови в кале (в тяжелых случаях – кишечные кровотечения);
- снижение аппетита и массы тела.
Во время проведения лучевой терапии возможны следующие острые преходящие симптомы: боли в животе, тенезмы и диарея. Как правило, эти проявления стихают после окончания курса лечения и остаются только минимальные признаки атрофии слизистой прямой кишки.
Некоторые исследователи придерживаются точки зрения, что начальную острую фазу проходит каждый пациент, у которого впоследствии развиваются постоянные остаточные изменения.
Как диагностировать?
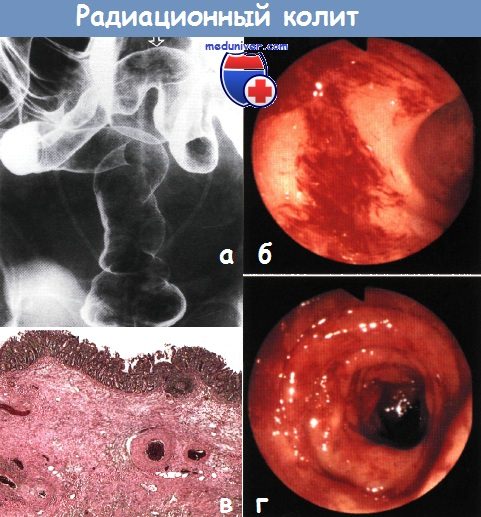
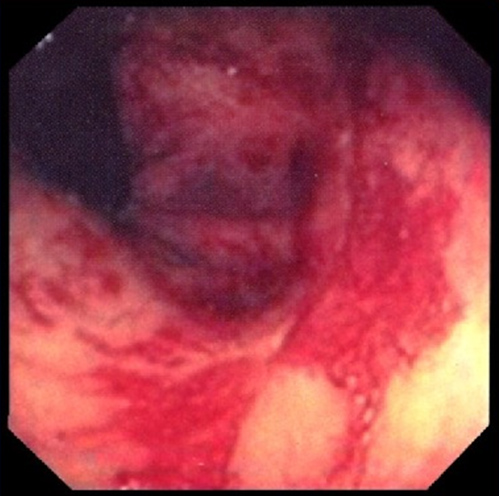
«Золотым стандартом» диагностики лучевого поражения кишечника является эндоскопическое исследование (ректосигмоидоскопия и колоноскопия). Эндоскопическая картина обычно характеризуется различными сочетаниями изъязвления, воспалительных изменений, атрофии слизистой оболочки, сужения просвета кишки.
Более подробно об эндоскопическом исследовании толстой кишки – колоноскопии и о том, как правильно к ней подготовиться можно узнать на специальных интернет-сайтах: www.colonoscopy.ru, www.endofalk.ru
Как лечат лучевые поражения кишечника?
Стандартная терапия радиационного колита не разработана. Выбор лечения основывается на характере и тяжести симптомов.
Рекомендуется исключить молоко и молочные продукты (кроме йогурта, сыра, пахты), хлеб с отрубями и злаки, орехи, сухофрукты, семечки, жареные или жирные продукты, свежие фрукты и сырые овощи, жареную кукурузу, чипсы, специи, шоколад, кофе, чай, газированные напитки, а также напитки, содержащие кофеин или алкоголь.
Медикаментозная терапия включает противовоспалительные средства (препараты 5-аминосалициловой кислоты, стероидные гормоны), которые вводятся как местно (в прямую кишку) в виде свечей и клизм, так и принимаются в виде таблеток или гранул, а также симптоматическую терапию (антидиарейные, средства, стимулирующие регенерацию слизистой и т.д.)
Применение масляной кислоты при лучевых поражениях кишечника
Одним из перспективных методов медикаментозного лечения и профилактики лучевых поражений толстой кишки является применение в составе комплексной терапии препарата масляной кислоты и инулина – Закофалька.
Применение Закофалька для профилактики лучевых реакций и для лечения поздних лучевых повреждений кишечника обосновано основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие – регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие – создание благоприятной среды для роста собственной полезной микрофлоры.
В исследовании, проведенном в ФГБУ Медицинском радиологическом научном центре Минздрава России в г. Обнинске, было показано, что включение Закофалька в схему профилактики ранних лучевых поражений кишечника приводило к снижению их выраженности и длительности (не более 5 дней). Добавление Закофалька в схему лечения поздних лучевых повреждений приводит к уменьшению боли и дискомфорта в животе, метеоризма, нормализации стула. По данным колоноскопии отмечается уменьшение отека и кровоточивости слизистой толстой кишки.
Для профилактики ранних лучевых поражений кишечника Закофальк применяется по 1 т 3-4 раза в день, минимальный курс 1 месяц, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Для лечения поздних лучевых поражений кишечника Закофальк применяется по 1-2 таблетки 4 раза в день, минимальный курс 1 месяц, возможна поддерживающая терапия 1 т 2-3 раза в день длительно.
Источник
Лучевой колит
1.В чём специфика лучевого колита?
Колит представляет собой патологию толстого кишечника воспалительного генеза. Воспаление слизистой оболочки чаще всего развивается постепенно под влиянием постоянного неблагоприятного фона (сниженный иммунитет, хронические заболевания, стрессы) или систематического негативного воздействия (например, вследствие погрешностей диеты).
В случае лучевого колита патогенетическим фактором выступает ионизирующее излучение. Чаще всего болезнь становится следствием лучевой терапии, проводимой с целью лечения опухолевых заболеваний малого таза. Сочетание лучевого воздействия с химиотерапевтическими препаратам ещё более повышает риск развития лучевого колита. Доза облучения, способная вызывать лучевое поражение кишечника, превышает 40 грей.
Специфика лучевого колита заключается в том, что патология может проявиться отсрочено – в течение двух лет после прохождения интенсивного курса лучевой терапии. Такие больные находятся под пристальным наблюдением гастроэнтеролога в течение этого периода. Малейшие признаки колита требуют тщательного обследования и своевременной адекватной терапии.
По характеру течения радиационный колит классифицируется на:
- острое поражение;
- подострое течение;
- хронический колит.
2.Симптомы лучевого колита
Лучевой колит начинается подобно многим другим воспалительным заболеваниям толстого кишечника. Клиническая картина разворачивается постепенно, начинаясь с незначительного дискомфорта в пищеварительной системе. Со временем симптоматика нарастает и приобретает типичные признаки колита:
- боли в животе схваткообразного характера;
- внезапные острые позывы к дефекации;
- диарея;
- фрагменты крови и слизи в кале;
- запоры;
- позывы к дефекации при отсутствии кала (танезмы).
Лучевой колит, развивающийся непосредственно на фоне курса облучения или сразу после получения высоких доз радиации может протекать очень тяжело, сопровождаясь кишечными кровотечениями, обезвоживанием и язвообразованием в кишечнике. Такие состояние требует неотложной помощи.
3.Диагностика лучевого колита
Сама по себе диагностика колита не представляет сложности. Если имеются сведения о полученном облучении, предполагается, что именно оно послужило причиной болезни. Однако даже в этом случае необходимо выяснить другие возможные факторы развития патологии. В зависимости от генеза лечебные схемы могут существенно различаться.
После сбора анамнеза и изучения жалоб пациента, проводится физикальное обследование, назначаются анализы (крови, кала). Наиболее информативной диагностической методикой при подозрении на лучевой колит является эндоскопия.
В подтверждение диагноза эндоскопическое обследование выявляет:
- гиперемию слизистой оболочки толстого кишечника;
- кровоточивость внутренней поверхности;
- эрозивно-десквамативные изменения;
- участки гнойно-некротического поражения более глубоких тканей кишечника.
Если возникает подозрение на наличие свищей и рубцового стеноза кишечника, дополнительно назначается рентгенологическое исследование.
4.Лечение лучевого колита и возможные осложнения
Радиационное поражение кишечника и его последствия лечатся по схеме, которую разрабатывает гастроэнтеролог после тщательной диагностики. В зависимости от тяжести патологии, площади поражения, динамики лечение охватывает меры, направленные на восстановление слизистой толстого кишечника и его функций. Лечебная тактика может включать:
- медикаментозную терапию (противовоспалительные средства, иммуномодуляторы, пробиотики, препараты для профилактики анемии, витамин В12);
- аргоноплазменную коагуляцию (прижигание аргоном с целью предотвращения кровотечений);
- лечение с применением кислорода (гипербарическая оксигенация);
- хирургическое лечение (при стриктурах и спайках в просвете кишечника).
Лечение лучевого колита всегда прикрывается строгой диетой, исключающей острое, жирное, жареное, солёное. Также не рекомендуются следующие продукты:
- молоко и молочная продукция;
- орехи;
- шоколад, кофе, какао;
- алкоголь.
Овощи и фрукты должны быть тушёными или печёными, мясо – отварное нежирное, соки лучше употреблять в виде киселей. Пищу нужно тщательно пережёвывать. Наиболее полезно дробное питание, каждая порция при этом должна включать хорошо сочетающиеся продукты.
Часто при остом лучевом колите необходимо снизить физическую активность, особенно если существует риск кровотечений. Нужно избегать стрессовых ситуаций, поднятия тяжестей. При возникновении чувства усталости необходим отдых, а ночью – полноценный 8-часовой сон.
При несвоевременном или неадекватном лечении хронический лучевой колит вызывает тяжёлые осложнения (некротическое поражение кишечника, фиброзы, стенозирующий эндартериит).
Источник