Как лечить колит кишечника в домашних условиях
Содержание статьи
Колит
Из-за чего возникает колит кишечника
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
- Пищевого отравления.
- Аллергической реакции.
- Воздействия некоторых медикаментов.
- Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
- Глистная инвазия.
- Заболевания органов малого таза у женщин.
- Бесконтрольное употребление антибиотиков.
- Алкоголизм.
- Хронический дисбактериоз.
- Злоупотребление пряностями, острой пищей.
- Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит — это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
Классификация заболевания
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
- тифлит;
- трансверзит;
- сигмоидит;
- панколит;
- проктит.
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.
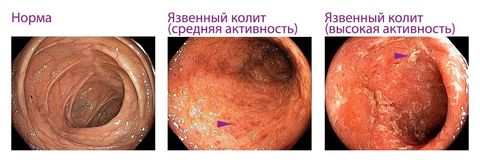
По причине возникновения выделяют:
- инфекционный;
- лекарственный или токсический;
- ишемический — характерен для пациентов после 55-60 лет;
- радиационный или лучевой;
- язвенный — самый распространенный вид.
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Основные признаки колита
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
- диарею;
- обширную боль в животе;
- рвоту;
- метеоризм;
- режущие или жгучие боли в области прямой кишки;
- лихорадочное состояние.
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
- нарушение стула;
- ноющие боли, преимущественно сбоку и внизу живота;
- характерно усиление дискомфорта после еды или при активных движениях;
- постоянное вздутие;
- отрыжка;
- неприятный привкус во рту;
- изжога.
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Какие могут быть осложнения
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
- возникновение рубца, который приводит к сужению просвета толстого кишечника;
- внутреннее кровотечение;
- некроз тканей, что влечет развитие перитонита;
- нетравматическое прободение или разрыв кишечника;
- острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии
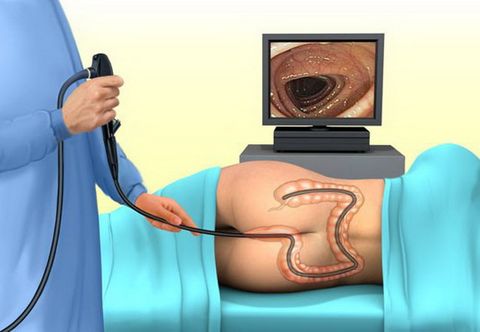
Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
- Рентген брюшной полости.
- Эндоскопию кишечника (колоноскопию).
- Ирригоскопию — рентген с введение контраста в толстую кишку. Позволяет точно обнаружить воспалительный процесс и границы его распространения.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
Как лечить колит кишечника
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
- копчености;
- сахар, сладости;
- мясо, включая бульоны;
- бобовые;
- соль, уксус;
- овощи, фрукты;
- все продукты, которые направлены на улучшение перистальтики кишечника.
Количество соли в день должно не превышать 8-10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3-5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
Кишечный колит: прогноз и профилактика
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
Источник
Этот грозный колит. Неприятность, которую можно избежать

Загрузка…
Колит относят к числу наиболее распространенных патологий желудочно-кишечного тракта. Представляет собой воспалительное заболевание толстого кишечника (вернее, его слизистой оболочки) с ярко выраженной симптоматикой, о которой мы еще скажем. Недуг может осложняться воспалительными процессами в желудке и тонком кишечнике. Он нередко сопутствует некоторым другим острым и хроническим заболеваниям (гриппу, пневмонии, тифу, паротиту, малярии и др.).
Бывает, это заболевание из-за похожих симптомов путают с синдромом раздраженного кишечника и по этой причине порой неправильно диагностируют. Но поскольку синдром раздраженного кишечника с толстой кишкой не связан, то, соответственно, с колитом он ничего общего иметь не может.
«Рука об руку» с дисбактериозом
Выделяют две формы колита — острую и хроническую. И в первом, и во втором случае особую роль в возникновении и развитии заболевания играет инфекционная составляющая — это чаще всего бактериальная дизентерия. Его могут спровоцировать другие представители патогенной микрофлоры (например, коли-бактерии, стафилококки, стрептококки, бактерии группы протея и т.д.). Иными словами, колит идет «рука об руку» с дисбактериозом. Воспаление может быть вызвано и ранее перенесенными кишечными инфекциями и неправильным питанием, а также неадекватной терапией различными лекарствами. Как показывает практика, причины воспаления действительно множественные. Обобщим основные факторы:
- инфекция в желудочно-кишечном тракте;
- заражение сальмонеллами, стафилококками и другой патогенной микрофлорой вследствие употребления некачественной пищи;
- наличие глистов (но не во всех случаях);
- неполноценное, однообразное питание (преимущественно углеводное);
- аллергия на некоторые виды пищи;
- хронические запоры;
- злоупотребление спиртными напитками;
- пренебрежение правилами личной гигиены (например, прикасание к продуктам питания грязными руками);
- длительный прием некоторых антибиотиков, могущих спровоцировать дисбактериоз;
- интоксикации (отравления свинцом, мышьяком и его препаратами, грибами);
- нервное и эмоциональное напряжение, стрессы.
Острый колит: причины, симптомы, лечение
Данная форма заболевания вызывается стафилококками, стрептококками, сальмонеллами и дизентерийными микроорганизмами. Она также возникает вследствие общих инфекций (грипп, ОРВИ, ОРЗ, корь), аллергии либо непереносимости некоторых медикаментов (чаще антибиотиков). Нередко при остром колите воспаляются желудок и тонкий кишечник. В результате по «принципу домино» нарушается нормальное функционирование и других органов желудочно-кишечного тракта. В зависимости от характера поражения толстого кишечника медиками диагностируется несколько разновидностей острого колита, а именно: катаральный, язвенный, эрозивный, иногда фибринозный.
К основным симптомам относятся:
- схваткообразные боли в животе и его вздутие;
- присутствие слизи и крови в кале;
- диарея (понос).
Заболевание обычно начинается внезапно и, как правило, с расстройства стула. Больных тошнит, у них нет аппетита. Мучает рвота, постоянно хочется пить. Они жалуются на общую слабость, резкое ухудшение самочувствия и повышение температуры. Однако здесь в рвоте и диарее есть свои плюсы: врачи относят эти проявления к защитным реакциям. То есть, таким способом организм пытается избавиться от попавших внутрь ядов.
Симптомы острого колита могут зависеть от местонахождения очага воспаления. Например, при поражении левой половины толстой кишки боли проявляется наиболее резко. Перед дефекацией они обычно усиливаются и отдают в промежность, крестец. Стул очень частый, до 20 раз в сутки (иной раз и более). Испражнения имеют неравномерную консистенцию: плотные массы «плавают» в крови или обильной слизи. Области нисходящей и сигмовидной ободочной кишок болезненны при пальпации. Здесь же выявляются урчание, шум плеска.
Данная симптоматика может проявляться на протяжении нескольких недель и при отсутствии лечения острая форма обычно переходит в хроническую стадию. Подобное нежелательное развитие событий можно предотвратить своевременно оказанной помощью.
Так, лечение острого колита включает в себя следующие мероприятия:
- обильное питье с целью восполнения потерь жидкости в организме. Рекомендуется пить специально приготовленный раствор, хорошо всасываемый кишечником: на литр теплой кипяченой воды добавляется чайная ложка соли и семь-восемь чайных ложек сахара. Можно пить минеральную воду и слабый чай, а кофе нежелательно, поскольку он действует на перистальтику кишечника и усиливает диарею. В ряде тяжелых случаев жидкость вводится внутривенно.
- лечебное голодание в течение одного-двух дней. Затем показана строгая диета до полного исчезновения симптомов заболевания.
- прием активированного угля. Назначается для адсорбции токсинов в толстом кишечнике.
- прием ферментных препаратов, обволакивающих и адсорбирующих веществ.
- физиотерапевтическое лечение.
О причинах, симптомах и лечении хронического колита
Хронический колит является заболеванием, где ведущий провоцирующий фактор — наличие инфекции в желудочно-кишечном тракте. Его проявления «многолики». Протекает в виде периодических обострений. Последние имеют место быть как результат употребления продуктов, оказывающих раздражение на толстую кишку; проявления аллергии; длительного приема различных антибиотиков; общего переутомления.
К основным симптомам хронического колита относят:
- схваткообразные боли в животе (но возникают не всегда, чаще сопровождают акт дефекации);
- чередующаяся с запорами диарея;
- выделение слизи (в ряде случаев с примесью крови);
- отсутствие аппетита;
- тошнота, отрыжка воздухом, неприятный привкус во рту;
- чувство тяжести и распирания живота (как следствие метеоризма);
- чувство давления в подложечной области (нередко проявляется в увязке с гастритом);
- ухудшение общего самочувствия (слабость, плохой сон, головные боли, раздражительность, подавленное настроение).
Хронический колит, бывает, возникает как следствие функциональных нарушений работы кишечника (например, при длительных запорах). К причинам относят и дискинезию (нарушения двигательной функции), которая связана с воздействиями рефлекторного характера со стороны желчного пузыря, мочевого пузыря, простаты и других органов.
В основе лечения хронического колита (вне зависимости от его этиологии) — диетический режим. Лекарственная терапия эффективна лишь в тех случаях, когда точно установлена причина. При построении диеты учитывается характер диспепсии (гнилостная или бродильная) и состояние поджелудочной железы, ее секреторной функции. Слишком строгая диета не нужна, так как есть риск истощения и развития гиповитаминоза, что только осложнит протекание колита.
Строгие ограничения в пище допускаются лишь в период обострения заболевания. Тогда из рациона исключаются продукты, раздражающие кишечник как механически, так и химически. Пища употребляется в варёном либо протертом виде. Питание дробное (6-7 раз в течение дня). Ограничивается употребление поваренной соли (до 8-10 г). Разрешены: не наваристый мясной бульон, приготовленные на пару котлеты из нежирных сортов мяса, отварная рыба (тоже нежирная), некислый творог, каши на воде, соки, кисели. Строгое табу на чёрный хлеб, острые блюда, различные копчености. Нежелательно употреблять в пищу сало и свинину, мясо гуся и молоко, сметану, яйца, консервы и т.д. Склонным к диарее больным не следует принимать пищу в холодном виде, это же относится и к питью.
Если хронический колит сопровождается запорами, то в рацион необходимо включать продукты для стимуляции работы кишечника: мясо в рубленом виде, овощи и фрукты — в отварном.
Профилактика колитов
Говорят, болезнь легче предупредить, чем лечить. Поэтому профилактические меры представляются очень важными.
Профилактика острого колита заключается в следовании нормам правильного питания и здорового образа жизни, соблюдении гигиены и санитарных правил.
В профилактике хронического колита особое внимание уделяется предупреждению и своевременному лечению острого колита и в особенности дизентерии. Большую роль в предотвращении заболеваний желудочно-кишечного тракта играет качественное питание и, соответственно, поддержание микрофлоры кишечника в здоровом состоянии. Не говоря уже о хорошем состоянии жевательного аппарата и укреплении нервной системы.
Источник
Как навсегда вылечить колит кишечника?
Колит — воспалительный процесс на слизистой оболочке толстого кишечника, который может иметь острое или хроническое течение. Причин развития болезни много, от которых и зависит лечение патологии.

Методы терапии
Колит протекает со специфическими симптомами: вздутием живота и метеоризмом, тошнотой, учащением позывов к опорожнению кишечника, появлением слизи или крови в кале. Если не лечить заболевание на первой стадии, повышается риск перехода в хроническую форму. Поэтому лучше пройти комплексную диагностику при первых настораживающих симптомах.
За основу лечения колита кишечника взяты лекарственные препараты, которые назначают с учетом причины заболевания. Например, для подавления бактериальной флоры используют антибиотики, для купирования паразитарной инфекции — противогельминтные средства и т.д.
В качестве симптоматических лекарств назначают спазмолитики и анальгетики, нестероидные противовоспалительные составы, кишечные сорбенты.
В комплексе с приемом медикаментозных средств нужно соблюдать правильное питание. В рацион не должны входить продукты, которые способствуют раздражению слизистой оболочки толстого кишечника. По мере снижения интенсивности острых симптомов постепенно вводят в питание овощи (отварные), фрукты (в виде пюре), отрубной хлеб.

К хирургическим методам прибегают редко, так как в большинстве колит легко поддается коррекции медикаментами и диетой. Показания к операции — язвенная форма болезни, прогрессирующая ишемия толстого кишечника.
В комплексном лечении используют и физиотерапевтические процедуры, направленные на снятие болевых ощущений и подавление воспалительной реакции в кишечнике.
Антибактериальные и противогельминтные средства
Если колит вызван активизацией вредной бактериальной флоры в кишечнике, и такая природа болезни подтверждена в ходе лабораторных исследований, назначают антибактериальные препараты. Нужно помнить, что подобные средства сами по себе могут вызывать изменения по типу колита, поэтому назначать их должен только врач.
Антибиотики используют не при всех формах болезни. Например, при некоторых бактериальных инфекциях (сальмонеллезе и др.) антибактериальные лекарства не назначают, так как организм в состоянии самостоятельно побороть микроорганизмы.

Чаще используют антибиотики в форме таблеток для перорального приема. При ишемической форме колита практикуют внутривенное вливание лечебных составов для профилактики обезвоживания и снижения интенсивности воспалительного процесса.
Наиболее распространенными препаратами, используемыми при колите, выступают Метронидазол и Ципрофлоксацин. Первое средство в большинстве случаев хорошо переносится организмом, но не исключены побочные реакции, например, тошнота, снижение интереса к пище, металлический привкус в ротовой полости.
Препарат Ципрофлоксацин не уступает по эффективности Метронидазолу, но реже вызывает побочные симптомы. Используют средство в форме пероральных таблеток или раствора для внутривенного введения.
Если колит или энтероколит вызван паразитарной инфекцией, назначают противопаразитические лекарства, например, Вермокс или Немозол.

Противовоспалительные препараты
Лечат колит кишечника и лекарствами из группы аминосалицилатов. Такие препараты содержат аминосалициловую кислоту, химический состав которой имеет сходства с аспирином. Вещество способствует подавлению воспалительного процесса, ускоряет регенерацию поврежденных тканей.
Аминосалицилаты разделяют на несколько групп:
- На основе месалазина (Пентаса, Асакол, Салофальк, Ипокол). Некоторые препараты оснащены специальным покрытием, которое ускоряет растворение кислот в пищеварительной системе.

- На основе олсалазина и балсалазида (Дипентум, Колазид и др.). Препараты обладают целенаправленным влиянием на толстый кишечник, подавляя воспалительную реакцию и, как следствие, клинические проявления колита.

Противовоспалительные средства используют, если болезнь протекает в легкой или умеренной форме. В дальнейшем лекарства назначают в качестве поддерживающего средства на стадии ремиссии и для профилактики обострения симптомов.
Гормональные средства
Механизм действия глюкокортикоидов связан с влиянием на кортизол — гормон, который выделяется надпочечниками. Препараты действуют и на иммунную систему, способствуя подавлению процесса выработки веществ, вызывающих аллергическую и воспалительную картину.
Какие препараты используют в лечении колита у взрослых и детей:
- Преднизолон, Метилпреднизолон, Преднизон, Гидрокортизон (стандартные лекарства, используемые в большинстве случаев);
- Энтокорт, Буденофальк (препараты нового поколения, которые обладают противовоспалительным действием на толстый и тонкий кишечник).

При остром течении заболевания чаще назначают Гидрокортизон, Преднизолон и Преднизон. Также средства используют, если колит протекает на фоне болезни Крона. Терапевтический эффект сохраняется на протяжении длительного времени у 8 больных из 10.
Улучшение состояния можно заметить уже через 2-3 дня после начала лечения препаратами. Вводят составы инъекционно. Возможен пероральный прием лекарств и введение ректальных свечей.
Препараты подавляющие воспалительную реакцию
Такие медикаменты носят название «иммуносупрессанты». Лекарственные средства способствуют подавлению ответа иммунной системы на действие патогенной микрофлоры. Это вызывает снижение интенсивности воспалительного процесса и клинических проявлений колита.
Какие препараты из группы иммуносупрессантов используют при колите:
| Препарат | Форма выпуска | Применение |
| Имуран | Таблетки | Начальная доза — 1-3 мг/кг в сутки |
| · Метотрексат | Таблетки | Начальная дозировка — 7.5 мг один раз в неделю |
| · Циклоспорин | Капсулы | 3 мг/кг дважды в день |
| · Такролимус | Капсулы | По 2 капсулы, разделенные на 2 приема в день |

Иммуносупрессанты используют в лечении колита, если стероидные препараты и противовоспалительные медикаменты оказались не эффективными.
Также показанием к применению лекарств выступает невозможность отмены гормонов, которые вызывают побочную симптоматику. Иммуносупрессанты, используемые одновременно со стероидами, помогают снизить интенсивность воспалительной реакции и выраженность побочных симптомов.
Другие препараты
Так как колит протекает с болезненными спазмами в желудочно-кишечном тракте, для подавления неприятных ощущений назначают спазмолитические препараты. Это могут быть средства Колофак, Бускопан, Спазмонал. Механизм действия препаратов обусловлен расслаблением мышц внутренних органов.
В большинстве случаев антиспазматические препараты используют при синдроме раздраженного кишечника. За счет схожей клинической картины с колитом таковые можно принимать и при воспалении слизистых органа.

Если спазмолитические составы не помогают устранить боль, можно использовать анальгетики. А вот прием нестероидных противовоспалительных средств Диклофенак и Ибупрофен не рекомендован. Несмотря на возможность подавления боли, таковые повышают риск обострения других симптомов болезни.
Не менее вредным будет и всеми известный Аспирин. Врачи рекомендуют заменить его безопасными средствами на основе парацетамола (в таблетках, растворе для инъекционного введения).

Против диареи
Вылечить диарею, которая выступает одним из симптомов колита, помогают препараты:
- Имодиум;
- Аррет;
- Лоперамид;
- Фосфат кодеина.

Механизм действия лекарственных средств связан с замедлением сокращения мышц в кишечном тракте и прохождения пищи по пищеварительной системе. Еда будет медленнее перевариваться, а стул станет реже и тверже.
Среди распространенных побочных симптомов — спазмы в нижней части живота и запор. Может возникать боль в процессе дефекации. Лечение Фосфата кодеином часто сопровождается тошнотой и головокружением. При длительной терапии возникает зависимость.
Фосфата кодеин принимают непродолжительным курсом для исключения привыкания.
При резкой отмене Кодеина нарушается общее самочувствие и эмоциональное состояние (человек становится апатичным или наоборот — раздражительным).
Самое безопасное лекарственное средство против диареи — Лоперамид. Несмотря на хорошую переносимость, препарат запрещено использовать в лечении обострения язвенного колита с выраженной клинической картиной.

Связующие желчных солей
Редко диагностируют колит, протекающий с болезнью Крона. Если последняя стала причиной резекции подвздошной кишки и ее удалили, в таком случае желчные соли в большом объеме проходят в толстый кишечник, вызывая тем самым жидкий стул.
Желчные соли продуцирует печень. Таковые участвуют в стимуляции пищеварительных функций, всасываются подвздошной кишкой. Для исключения проникновения солей в область иссеченной кишки требуется прием средств, связующих желчные соли и, препятствующих их проникновению в отсутствующий отдел.
Эффективные препараты при колите:
- Квестран;
- Колестид;
- Колесевелам;

- Холестирамин;
- Колестипол.
Препараты выпускаются в разной форме. Например, если удобнее принимать таблетки, стоит отдать предпочтение средству Колесеверам. В виде порошка, который нужно разводить в воде, выпускаются лекарства Колестипол и Холестирамин.
Медикаменты, связующие желчные соли, хорошо переносятся организмом. Редко наблюдается усиленное газообразование на фоне приема, несварение желудка, тошнота, запор, как побочные реакции лечения.
Наполнители и слабительные
Препараты из группы наполнителей разработаны на основе растительных волокон, которые впитывают жидкость в организме. Большинство из них выпускаются в форме гранул:
- Изогель;
- Фибогель;
- Нормакол.

Особенность препаратов в том, что таковые нужно запивать большим количеством воды для разбухания в кишечной среде, уплотнения жидкости и смягчения твердого стула. После наполнения кишечника волокном восстанавливается работа органа, уходит вздутие, спазмы и боль.
Препараты из группы наполнителей используют в лечении диареи, вызванной язвенным колитом, протекающим в нижнем отделе ободочной кишки или прямого кишечника.
Абсолютное противопоказание к приему наполнителей — сужение полости кишки, например, при сопутствующей болезни Крона.
Слабительные препараты женщинам и мужчинам назначают при запорах и непроходимости кишечника. Это может быть осмотическое средство Мовикол и другие препараты из подобной группы, которые обладают наибольшей эффективностью.
Механизм действия слабительных препаратов связан с увеличением объема жидкости в толстом кишечнике, смягчением каловых масс и облегчением стула. Среди побочных симптомов — метеоризм, желудочные спазмы.

Нетрадиционная терапия
В домашних условиях можно использовать народные средства в качестве дополнения к основному лечению. Однако нужно понимать, что они действуют симптоматически, не избавляя от причины клинической картины.
На основе природных компонентов приготавливают отвары и настои для приема внутрь. Например, снизить интенсивность боли помогает следующий состав:
- взять подорожник и спорыш в равных долях (предварительно высушенные), смешать;
- 1 ст.л. сбора залить 250 мл кипятка, оставить настаиваться на 1 час;
- принимать внутрь по 125 мл разово дважды в день.

Для снижения частоты обострения и выраженности симптомов хронического колита кишечника можно принимать ежедневно по 2 ст.л. облепихового масла. Если болезнь протекает в острой форме, полезным окажется чай с малиной.
Устраняет вздутие и снижает газообразование чай на основе тысячелистника:
- траву высушить;
- взять 2 ст.л. сырья, залить кипятком в объеме 200 мл;
- настоять в течение 30-45 минут;
- принимать по 30 капель перед едой.

Если использовать народные средства в качестве самостоятельного лечения и пренебрегать рекомендациями врача, болезнь будет прогрессировать, повышая риск осложнений. К ним относят развитие онкологического процесса, кишечное кровотечение, перфорацию кишки.
Правильное питание
Диета в период развития воспалительного процесса в кишечнике помогает снизить раздражающее действие на воспаленные слизистые оболочки. Назначают стол №2, 3, 4. В стадию ремиссии показана диета №2, при запорах — №3, при обострении и диареи — №4.
Продукты нужно кушать в перетертом виде, а блюда подавать в жидком и полужидком виде, чтобы твердые остатки пищи не травмировали слизистую оболочку кишечника.
В меню не должны входить следующие продукты:
- специи, пряности, горчица, уксус;
- консервация, соленья, маринады, копчености;
- жирная молочная продукция, мясо, рыба;
- свежая выпечка, макаронные изделия;

- колбаса, сосиски, сардельки;
- наваристый бульон;
- бобовые;
- фаст-фуд;
- алкоголь, газированные напитки.
Наоборот, полезными при колите окажутся такие продукты:
- овощи в отварном виде;
- фрукты;
- нежирная молочная продукция, мясо и рыба;
- суп на нежирном бульоне;
- сухарики, галетное печенье, вчерашний хлеб;
- крупы в отварном виде, сваренные на воде;
- неострый и несоленый сыр;

- минеральная вода, некрепкий чай, шиповниковый отвар;
- лавровый лист, петрушка, укроп;
- кисель, желе;
- куриные яйца.
Суточный объем выпиваемой воды — не менее 2 л, особенно при диарее, когда необходима компенсация потерянной жидкости.
Чем дополняют лечение?
Хоть колит и поддается полному излечению медикаментами, для усиления терапевтического эффекта и ускорения выздоровления назначают физиотерапевтические процедуры, проводимые в лечебном учреждении. В каждом случае заболевания терапия будет отличаться, и назначить ее может только врач.
Источник