Эрозивный гастрит и пилори
Содержание статьи
Эрозивный гастрит
Эрозивный гастрит — это острое либо хроническое воспаление желудка, характеризующееся формированием эрозий слизистой оболочки. Клиническая картина полиморфна, однако к основным симптомам относят боли в животе, тошноту, рвоту, диспепсические явления, примесь крови в стуле и рвотных массах. Диагноз устанавливается на основании клинического осмотра, лабораторных (анализ крови, выявление хеликобактерной инфекции, кал на скрытую кровь) и инструментальных исследований (ЭГДС, гастрография с контрастированием и без). В план лечения включают гемостатики, антисекреторные и антацидные препараты, гастропротекторы и анальгетики, по показаниям — антибиотики.
Общие сведения
Эрозивный гастрит — воспалительное поражение слизистой оболочки желудка, при котором происходит образование единичных либо множественных эрозивных дефектов на его стенках на фоне минимальной активности воспалительного процесса. Эрозивный гастрит часто сопровождается кровотечениями и геморрагической имбибицией пораженной слизистой оболочки. Острая форма заболевания встречается редко, протекает бурно и плохо поддается лечению, в связи с чем в большинстве случаев переходит в хроническую форму. Хронический эрозивный гастрит диагностируется, по разным данным, у 2-18% всех пациентов, прошедших эндоскопическое обследование по поводу болей в эпигастрии.
Специалисты в области клинической гастроэнтерологии отмечают, что данная патология в 3 раза чаще встречается среди мужчин. При этом острая форма заболевания присуща мужчинам трудоспособного возраста, среди детей встречается реже и поражает в основном женский пол; хронические эрозии также чаще формируются у мужчин, но уже в пожилом возрасте. На острый эрозивный гастрит приходится до 5% всех желудочных кровотечений. Кровотечения развиваются у каждого третьего больного с эрозиями желудка, а у 3% могут быть настолько массивными, что приводят к неблагоприятному исходу. Наиболее актуально изучение эрозивного гастрита для гастроэнтерологов, хирургов.
Впервые эрозии слизистой оболочки желудка и ДПК были описаны в 1761 году Морганьи, а продолжил его исследования Рокитанский в 1842 году. В последние десятилетия отмечается повышение интереса к исследованиям эрозивных процессов в желудке, что связано с широким внедрением эндоскопических методов обследования в клиническую практику. На сегодняшний день известно, что эрозивный гастрит служит проявлением тяжелых нарушений гомеостаза, обмена веществ, иммунных реакций и микроциркуляции начальных отделов пищеварительного тракта.
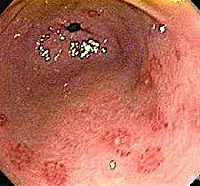
Эрозивный гастрит
Причины
В патогенезе эрозивного гастрита основное значение имеет дисбаланс внутренних агрессивных и защитных факторов пищеварительного тракта в сочетании с повреждением слизистой оболочки желудка. К повреждающим факторам при эрозивном гастрите относят:
- прием некоторых медикаментов (нестероидных противовоспалительных средств, гормонов коры надпочечников, дифосфонатов, препаратов наперстянки);
- наркоманию (преимущественно кокаиновую);
- алкогольную интоксикацию;
- стрессорные воздействия (тяжелую ишемию, гипоксию, почечную недостаточность, массивные ожоги, политравму и т. д.);
- инфицирование патогенными микроорганизмами (ЦМВ, группой герпес-вирусов, клостридиями, гемолитическим стрептококком и др. у пациентов с иммунодефицитом);
- заражение паразитами (анизакиаз);
- поражение хеликобактериями, при этом повреждается преимущественно антральный отдел желудка.
Вторичный эрозивный гастрит может развиться на фоне следующих заболеваний:
- сахарный диабет;
- септические состояния;
- уремия;
- гиперфункция паращитовидных желез (гиперпаратиреоз);
- патология сердечно-сосудистой системы;
- гормональный дисбаланс;
- болезнь Крона;
- рак желудка.
Некоторые гастроэнтерологи выделяют отдельную форму эрозивного гастрита — рефлюкс-гастрит, связанный с недостаточностью пилорического сфинктера и забросом желчи в полость желудка, что приводит к глубокому повреждению и изъязвлению его слизистой оболочки.
Классификация
Выделяют единичные эрозии (не более трех) и множественные (четыре и более). На основании эндоскопической картины различают несколько типов эрозий:
- геморрагические (поверхностные либо глубокие, покрыты геморрагической корочкой, имеют бледный венчик);
- плоские (имеют белесоватый налет, края полнокровные, не возвышаются над слизистой);
- гиперпластические (расположены на гребнях складок слизистой оболочки, напоминают полипы, умеренно отечны).
Симптомы эрозивного гастрита
Обычно эрозивный гастрит на ранних стадиях успешно маскируется под пищевые токсикоинфекции либо обострение хронической патологии ЖКТ. Пациента беспокоят диспепсические явления — изжога, тошнота, неинтенсивные боли в эпигастрии, метеоризм и неустойчивость стула. Поэтому правильный диагноз чаще бывает установлен на стадии манифестных проявлений, когда развивается кровотечение из эрозированной слизистой оболочки, выражающееся рвотой с прожилками крови либо меленой (черный кал, содержащий в себе элементы переваренной крови).
Желудочное кровотечение является одним из характерных признаков эрозивного гастрита. Если эрозивный гастрит обусловлен сильным стрессом, то первым его признаком чаще всего выступает острое кровотечение, сопровождающееся явлениями шока.
Осложнения
К основным осложнениям эрозивного гастрита относят шок, рецидивирующие кровотечения, анемию, инфицирование хеликобактерией и другими микроорганизмами, формирование язвы желудка, стриктуры и деформации его полости. Дифференцировать эрозивный гастрит следует с другими заболеваниями, проявляющимися желудочным кровотечением: язвенной болезнью, раком и полипами желудка, синдромом Меллори-Вейса, варикозным расширением вен пищевода; травмами, ожогами и радиационным поражением слизистой оболочки желудка.
Диагностика
Для постановки правильного диагноза очень важен внимательно собранный анамнез. Следует уточнить у пациента, имелись ли раньше эпизоды кровотечений из пищеварительного тракта, рвоты или дисфагии. Большое значение имеет быстрая потеря веса за короткий промежуток времени (может указывать на опухоль желудка с распадом и кровотечением). Также обращают внимание на другую патологию, которая могла бы привести к формированию эрозивного гастрита; отмечают прием лекарственных препаратов, алкоголя и наркотиков. При подозрении на эрозивный гастрит требуется проведение ряда лабораторных и инструментальных методов исследования:
- Лабораторная диагностика. Осуществляют общий анализ крови для выявления анемии, анализ кала на скрытую кровь. Для диагностики осложнений и сопутствующих заболеваний назначается биохимический анализ крови. Идентификация инфекционных агентов требует бактериологического исследования рвотных масс, содержимого желудка и кала; применения различных методик выявления H.pylori (ИФА, ПЦР-диагностика, дыхательный тест).
- Эндоскопия. Среди инструментальных методов наибольшее значение придается эзофагогастродуоденоскопии с одновременным проведением биопсии. Во время эндоскопического исследования визуализируются эрозии, производится дифференциальная диагностика с другой патологией желудка, осуществляется поиск источника кровотечения. При массивном кровотечении ЭГДС должна быть проведена в первые часы после поступления, если состояние пациента стабильное — исследование может быть отложено на 24-48 часов.
- Рентгенография желудка. Рекомендуется использование обычной гастрографии, а также с введением контрастного вещества в полость желудка. Рентгенологическими признаками эрозивного гастрита являются: небольшой отек и утолщение складок слизистой оболочки; узловатость внутренней оболочки желудка; увеличение желудочных полей. Наиболее информативным методом выявления эрозий служит рентгенография желудка с двойным контрастированием — при эрозивном гастрите дефекты слизистой оболочки могут быть линейными или протяженными, с рваными краями.
Лечение эрозивного гастрита
Лечение эрозивного гастрита должно быть комплексным, направленность терапии во многом зависит от этиологии заболевания. К неотложным мероприятиям относят коррекцию анемии и гемодинамических расстройств путем переливания препаратов крови и кровезаменителей; медикаментозный и хирургический гемостаз (электрокоагуляция или эндоскопическое клипирование кровоточащего сосуда). Обязательным является соблюдение лечебной диеты (в первые часы — лечебное голодание, постепенный переход на диету №0, затем №1).
- Этиотропная терапия. Обычно включает лаваж желудка, эрадикацию инфекционного агента (путем назначения антибактериальных, противогрибковых, противовирусных либо антипаразитарных препаратов).
- Патогенетическая терапия. Для предупреждения осложнений эрозивного гастрита может потребоваться назначение медикаментов, угнетающих секрецию желудочного сока (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы, аналоги соматостатина), гастропротекторов. Антациды обладают слабым профилактическим эффектом при эрозивном гастрите.
- Симптоматическое лечение. Направлено на устранение признаков заболевания: при необходимости обезболивания вводятся наркотические анальгетики (использовать НПВС при острых и хронических гастритах запрещено); спазмолитики (атропин, папаверин, платифиллин). Для устранения тошноты и рвоты обычно применяются прокинетики (метоклопрамид, домперидон).
Прогноз
При своевременном начале лечения прогноз эрозивного гастрита благоприятный. Следует помнить о том, что недиагностированный вовремя острый эрозивный гастрит может перейти в хроническую форму. Если желудочное кровотечение возникло впервые, источник выявить не удается, подозревается инфекционный генез эрозивного гастрита — рекомендуется госпитализация пациента в хирургическое отделение. При стабильном состоянии больного, отсутствии признаков кровотечения, низком риске рецидива возможно полное излечение даже на амбулаторном этапе.
Профилактика
Профилактика эрозивного гастрита включает в себя противоэпидемические мероприятия, соблюдение здорового образа жизни, правильное питание. При наличии у пациента факторов риска развития вторичного стрессорного эрозивного гастрита (на фоне тяжелой соматической либо хирургической патологии, при обширных травмах, ожогах и пр.) проводится специфическая профилактика в виде введения в желудок антацидов, Н2-блокаторов гистаминовых рецепторов, сукралфата, мизопростола с целью повышения рН желудочного сока, инактивации пепсина.
Источник
Хеликобактер++ и Эрозии желудка. Как лечить?
Гастроэнтеролог, Диетолог, Мануальный
Первым делом лечение хеликобактера. Он есть в вашем желудке. Трёхкомпонентная схема, которая включает в себя одновременно:
• Ингибитор протонной помпы (на выбор: омепразол 20 мг, или эзомепразол 20 мг) 2 раза в день
• Кларитромицин 500 мг 2 раза в сутки
• Амоксициллин 1000 мг 2 раза в сутки
Комбинацию данных препаратов нужно принимать строго 14 дней, не меньше. Лучше Пилобакт АМ — он содержит все перечисленные препараты. Риск рака желудка снизится в пять раз. Препарат покупать только в государственной аптеке.
Может быть много побочных эффектов. Внимательно читать инструкцию к лекарству.
Марк, 28 января 2020
Клиент
Владимир, Здравствуйте. Пилобакт АМ так же принимать 14 дней?
Точно, его лучше или все таки кассический курс?
Гастроэнтеролог, Диетолог, Мануальный
Лучше всего именно Пилобакт АМ строго 14 дней!
Гастроэнтеролог, Диетолог, Мануальный
Главное — уничтожить хеликобактер!!!
Рентгенолог, Терапевт
Добрый вечер! Да, вам нужна эрадикационная терапия:
Омез 20 мг натощак и перед сном
Кларитромицин 500мг 2 раза в день
Амоксициллин 1000мг 2 раза в день
Терапия-7 дней
Плюс диета:отказ от жареного, жирного, копченого, соусов, острой пищи, кремов, кислого, газировок, кофеина, если есть курение и алкоголь-исключить
Рентгенолог, Терапевт
Прошу прощения, терапия 2 недели
Гастроэнтеролог, Диетолог, Мануальный
У моих пациентов часто встречается повторное заражение хеликобактером. Обидно — пили «тяжёлые» антибиотики, терпели их побочные эффекты. И на тебе — опять спирохета хеликобактерная попала в желудок.
Чаще всего причина повторного заражения хеликобактером — … салатики в гостях. Хозяйка, заражённая хеликобактером, стругает в тазик компоненты для оливье, добавила соль, майонез, ОБЛИЗАЛА ЛОЖКУ, попробовала вкус и солёность — и продолжает мешать салатик той же самой ложкой. Её (хозяйки) хеликобактерии прячутся в салате и с удовольствием путешествуют в желудки гостей, вызывая у них гастриты и язву. Особенно обидно, когда этому человеку уже удалили хеликобактер из желудка с помощью мощных антибиотиков. Заражаются повторно и через уличные пирожки, и, не помыв руки перед едой (на дверных ручках — полный набор болезнетворных микроорганизмов, которые в высушенном виде терпеливо ждут нового хозяина).
Гастроэнтеролог, Диетолог, Мануальный
На ближайшие 4 недели Ваше питание должно стать частое, дробное, малыми порциями (каждые 2-3 часа, кроме времени сна), исключив такие понятия как завтрак, обед, ужин, питаться часто и помалу. Максимально ограничить наклоны вперёд. После приёма пищи не ложиться (не принимать горизонтальное положение) в течение 1 часа. Тщательно пережёвывать пищу. Пища должна быть не слишком горячая и не очень холодная. Последний приём пищи — не менее, чем за два часа до ночного сна. Затем можно ложиться, для желудочно-кишечного тракта дневной сон — хорошая возможность отдыха. Запреты и разрешения даются в свете последних научных разработок (например: белокочанную капусту нельзя, так как она — мощнейший ЛИБЕРАТОР ГИСТАМИНА).
Можно: Любые каши кроме пшённой и перловой (сваренные как на воде, так и на молоке, но не каши с молоком, то есть каша не должна плавать в молоке, сваренная на молоке каша должна быть густая), хорошо каши из детского питания, желательно жёсткую крупу измельчить с помощью миксера до порошкообразного состояния. Можно: Творог (нежирный, свежий, лучше не домашний; Можно при хорошей переносимости детскую творожную массу — с курагой, черносливом, изюмом).
Нельзя шоколадные глазированные сырки.
Можно: кефир (просто кефир или биокефир, бифилайф, бифидок, биобаланс).
Нельзя: ряженку, йогурты, ароматизированные, фруктовые кефиры.
Можно: Сыр (лучше неплавленный и не колбасный).
Нельзя: остальные молочные продукты, молоко (особенно сгущённое молоко, сметану, сливки), мороженое, майонез.
Нельзя: соусы, специи, кетчупы, уксус, маринады, копчёные, слишком жирные, слишком солёные, любые жареные, острые продукты и блюда.
Можно: свёклу, морковь, сливы, чернослив, бананы, финики, курагу, инжир, абрикосы, персики, клубнику, землянику, чернику, малину — из всех этих плодов и ягод
Можно компоты, варенье, если нет запоров — и кисели.
Нельзя: никакие соки.
Нельзя белокочанную капусту в любом виде.
Гастроэнтеролог
Здравствуйте! осенью делали контроль хеликобактерной терапии после лечения? Какие-то препарат постоянно принимаете сейчас? Хронические заболевания имеете? С чем связано обострение в этот раз? делали ранее УЗИ брюшной полосии?
Кардиолог, Терапевт
Здравствуйте Марк!
Нет одной «волшебной» таблетки, выпив которую пациент избавился бы от заболевания. Лечение хеликобактерной инфекции ассоциированных поражений желудка комплексное и включает в себя несколько методов и направлений.
Этиологическая терапия, направленная на уничтожение или эрадикацию бактерии
Диета
Противовоспалительное лечение
Физиотерапия
Нормализация кислотности
Восстановление моторики
Фитотерапия
Санаторно-курортное лечение
Схем можно привести огромное количество,но -вам нужно понять,что даже 100% успех в лечении и избавление от хеликобактериоза не панацея от повторного заражения. Иммунитета к микробу не вырабатывается. Чтобы не заразиться повторно, следует соблюдать меры профилактики
Начинают лечение с трёхкомпонентной схемы, которая включает в себя:
Ингибитор протонной помпы (на выбор: омепразол 20 мг, лансопразол 30 мг, эзомепразол 20 мг) 2 раза в день
Кларитромицин 500 мг 2 раза в сутки
Амоксициллин 1000 мг или Метронидазол 500 мг 2 раза в сутки
Комбинацию данных препаратов нужно принимать минимум неделю, но более эффективным считается прием лекарств в течение 10-14 дней.
Марк, 29 января 2020
Клиент
Андрей, Здравствуйте, спасибо. Это же относится к лечению эрозии?
Кардиолог, Терапевт
Да,препараты из группы ингибиторов протонной помпы -это Омез и его аналоги направлены на нормализацию секреции желудочного сока.
Вторая линия препаратов подключается при неэффективности первой(по результатам анализов)
Марк, 29 января 2020
Клиент
Андрей, С антибиотиков желудок ослабевает, может попробовать пить с ними какие нибудь пребиотики или еще что-то подобное?
Кардиолог, Терапевт
Можно параллельно принимать Линекс,показано, что назначение препарата пробиотика снижает риск осложнений антихеликобактерной терапии, способствует нормализации состава микрофлоры кишечника и восстановлению ее метаболической активности.
Инфекционист
Здравствуйте! Вам необходимо пройти курс антибактериальной терапии и применять средства,способствующие заживлению эрозий и понижающие активность желудочного сока.Надо найти или вспомнить те средства,которые принимали осенью,потому что повторно одни и те же антибиотики будут не эффективны.Начинайте Денол 1 х 3 и 1 на ночь,омез 1 х 2 р и надо определиться с антибиотиками.Соблюдайте диету
Терапевт
Здравствуйте, схема лечения:
1. Диета: ограничить соль до 3 г, исключить острое, жареное, жирное.
2. Амоксиклав (825мг + 125мг) по 1 таб. 2 раза в день, после еды — 10 дней.
3. Кларитромицин 500мг по 1 таб. 2 раза в день, после еды — 10 дней.
4. Омез 20 мг по 1 таб. 2 раза в день, до еды — 14 дней.
5. Панкреатин по 1 таб. 3 раза в день, во время еды — 14 дней.
6. При изжоге, тошноте — фосфолюгель по 1 пакету до 3-4 раз в день.
Здоровья вам!
Педиатр
Здравствуйте! Стандартную схему повторять не буду лишь добавлю пепсан р по 1*3 РД между приемами пищи месяц ( обволакивает, защищает, заживляет собирает газы)
И исключите из рациона также холодное газированное газообразующее
После антибиотиков попейте дней10-14 синбиотик Максилак по 1 на ночь .
Терапевт, Нефролог
Добрый день! Если спустя такой короткий промежуток времени у Вас рецидив хеликобактерной инфекции, то традиционная схема, что предлагают здесь Вам терапевты, и использовалась в прошлый раз лечения из-за «традиционности», приведёт к рецидиву уже через 2-3 месяца. Цель терапии- уничтожить бактерию, а не подавить рост.
Лечитесь по следующие схеме: Де-нол 240 мг*2р/сут, Метронидазол 500мг*3р/сут, тетрациклин 500 мг*4р/сут, нольпаза 20 мг*2р/сут, 14 дней.
Через 4-6 недель после лечения повторить ФГДС с биопсией на хеликобактер или провести уреазный дыхательный тест.
На период лечения — диета по столу 1.
После лечения — курс Аципола 1т*3р/сутки, 20 дней.
Марк, 30 января 2020
Клиент
Лариса, Здравствуйте, спасибо, начал принимать как вы написали, во рту постоянно присутствует вкус железа, так и должно быть?
Терапевт, Нефролог
Да, этот привкус даёт висмут, который содержится в де-ноле. Также может быть стул чёрной окраски, это тоже норма при приеме де-нола.
Педиатр
Здравствуйте
Амоксициллин 1000 мг 2р/сут после еды через 30 мин 10 дней
Кларитромицин 500 мг 2р/сут через 30 мин после еды 10 дней
Омез 20 мг 1 раз утром до еды 1 месяц.
Де-нол 2 таб 2р/сут за 30 мин до еды 1 месяц
Пробиотик месяц
стол№ 1 2 недели, затем №1б 2 недели
Диетолог, Терапевт, Гастроэнтеролог
Здравствуйте. Начните Кларитромицин 0, 5 г., 2 раза в день 10 дней, Метронидазол, по 1 таблетке, 3 раза в день, 10 дней и
Ранитидин 150 мг. 2 раза в день, 2 недели.
Источник