Инфаркт и сильная отрыжка
Содержание статьи
Инфаркт миокарда или изжога? — Medical Insider
Автор Клара Галиева На чтение 5 мин. Опубликовано 25.09.2016 19:04
Обновлено 25.09.2016 19:04
Человек, у которого появилась боль в груди, должен сразу обратиться за медицинской помощью, особенно если боль необъяснимая, внезапная или/и сильная.
Инфаркт миокарда возникает, когда одна из артерий, которая снабжает сердце кровью, закупоривается или сужается.
Изжога также вызывает жгучую боль, которая ощущается в верхней части живота или нижней части грудной клетки. Изжогу вызывает желудочная кислота, которая поднимается вверх по пищеводу. Симптомы изжоги и сердечного приступа могут быть похожими.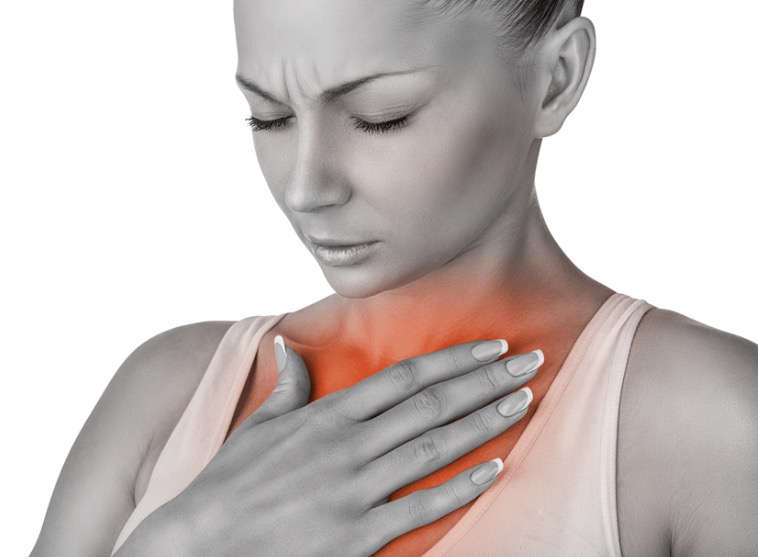
Что такое инфаркт миокарда?
Инфаркт миокарда вызван заболеванием в коронарных артериях, которые снабжают кровью сердце. Когда болезнь нарушает кровоснабжение мышцы сердца, возникает инфаркт миокарда. Инфаркт может привести к остановке сердца. Врачи также используют термин «острый коронарный синдром» или нестабильная стенокардия.
Симптомы инфаркта миокарда
Инфаркт миокарда часто, но не всегда, имеет классические симптомы:
Боль в груди, которая часто описывается как сдавливание или тяжесть.
Боль может приходить и уходить, но длится более нескольких минут.
Не всегда инфаркт миокарда дает одни и те же симптомы. Они могут быть легкими или тяжелыми, а некоторые люди не испытывают никаких симптомов вообще.
Боль или дискомфорт, как правило, находится в центральной или левой стороне грудной клетки. Боль может распространяться на одну или обе руки, шею, челюсти, в верхнюю часть или/и середину спины.
Инфаркт миокарда часто сопровождается другими симптомами:
Холодный пот;
Одышка;
Тошнота и рвота;
Чувство сильной усталости;
Головокружение.
Симптомы могут не появиться у людей старшего возраста или у больных диабетом.
«Ощущение расстройства желудка может быть признаком болезни сердца у людей с диабетом», — говорит Ахмед Идрис (Ahmed Idris).
Что такое стенокардия?
Стенокардия представляет собой тип боли в груди, которая похожа на боль от сердечного приступа. Уменьшение подачи крови к сердцу вызывается закупоркой или сужением коронарной артерии. Любой, кто имеет стенокардию, должен находиться под медицинским наблюдением.
Наиболее распространенной формой стенокардии является временная боль, которая проходит после отдыха или приема лекарственных препаратов . Это называется стабильной стенокардией.
А что такое изжога?
Изжога является симптомом, а не болезнью. Это ощущение жгучей боли, вызванное кислотным рефлюксом. Изжога не связана с сердцем, путаница происходит от места боли — в грудной клетке.
Желудок производит слизь, чтобы защитить слизистую оболочку от кислоты, которая помогает пищеварению. Пищеводу не хватает этой защиты, и кислота повреждает его слизистую. Поэтому кислотно-чувствительные нервы могут вызывать боль.
Симптомы изжоги
Изжога вызывает жжение в пищеводе. Жжение обычно наблюдается чуть выше желудка. Симптомы рефлюксной болезни могут включать тошноту, вздутие живота и отрыжку.
Различия между симптомами изжоги и инфарктом
Иногда бывает трудно дифференцировать, что вызвало боль в груди: инфаркт или изжога.
Врач из Гарварда, например, рассказал свою историю болезни сердца. У него было жжение в верхней части живота, лечение изжоги не помогло. Когда он стал задыхаться, вызвали скорую помощь. Оказывается, у него был инфаркт миокарда.
Основные различия между симптомами:
Изжога, как правило, обостряется после еды и когда человек лежит. Хотя инфаркт может произойти тоже после еды;
Изжога проходит после приема лекарственных средств, которые снижают уровень кислотности в желудке;
Изжога не вызывает общие симптомы, такие как удушье;
Сердечный приступ не вызывает вздутие живота и отрыжку.
Лечение инфаркта миокарда
Если есть подозрения на инфаркт миокарда, следует вызвать неотложную помощь. Врачи изучат симптомы и обследуют пациента.
Методы исследования при подозрении на инфаркт миокарда:
ЭКГ (электрокардиограмма) — измерение ритма сердца и его электрической активности;
Эхокардиография — изучает сердце с помощью ультразвука;
Рентген, анализы крови и ангиография;
Катетеризация сердца является одной из форм лечения. Врач механически может открыть суженные артерии. Тонкая, гибкая трубка проходит вдоль кровеносного сосуда к месту, которое заблокировано или сужено. Для расширения артерии используют баллон, который улучшает поток крови. Трубка, известная как стент, может быть оставлена, чтобы держать сосуд открытым.
Еще одним вариантом лечения инфаркта являются фибринолитические или тромболитические препараты. Эти лекарственные препараты растворяют тромб, в то время как пациент ждет катетеризации сердца. Могут быть предложены другие препараты, чтобы предотвратить свертывание крови, в том числе аспирин и гепарин.
Варианты хирургии могут включать трансплантат нового кровеносного сосуда, взятого из другой части тела, чтобы обойти заблокированную коронарную артерию.
Людям, у которых произошел сердечный приступ, рекомендуется предпринять долгосрочные усилия для снижения риска возникновения проблем в будущем. Это может быть изменение образа жизни, начиная от питания и заканчивая физическими упражнениями. Курильщикам следует прекратить употребление табака.
Диагностирование изжоги
Врач ставит диагноз на основе симптомов.
Он должен спросить, когда, как часто и как долго они происходят, и как эта проблема меняется и реагирует на питание, как симптомы реагируют на лечение, подавляющее кислоту в желудке.
Возможная визуализация пищевода — врачи могут использовать эндоскоп, чтобы увидеть какие-либо повреждения в слизистой пищевода.
Проведение тестирования рН пищевода, чтобы измерить уровень кислотности
Врачи назначают лечение, которое может подтвердить диагноз.
Список используемой литературы:
- Altomare, Annamaria, et al. «Gastroesophageal reflux disease: Update on inflammation and symptom perception» World J Gastroenterol 19.39 (2013): 6523-8.
- Badillo, Raul, and Dawn Francis. «Diagnosis and treatment of gastroesophageal reflux disease» World J Gastrointest Pharmacol Ther 5.3 (2014): 105-12.
- di Pietro, Massimiliano, and Rebecca C. Fitzgerald. «Research advances in esophageal diseases: bench to bedside» F1000prime reports 5 (2013).
Понравилась новость? Читайте нас в Facebook
Источник
ЭТО СЕРДЦЕ ИЛИ ИЗЖОГА? КАК ОТЛИЧИТЬ ИНФАРКТ ОТ ПИЩЕВАРИТЕЛЬНОГО СИМПТОМА
В конце 2016 года в Курганской области произошёл трагический случай. Мужчина почувствовал сильное жжение в груди и вызвал себе скорую. Медики предположили, что у него изжога, дали соответствующие лекарства и уехали. Через некоторое время состояние пациента ухудшилось, и он скончался. Официальная причина смерти – инфаркт. Далее разговор пойдёт не о качестве медицинских услуг в России, а о том, как найти разницу между сердечным приступом и изжогой. Возможно, это спасёт жизнь вам или вашим близким.
ПОЧЕМУ ИНФАРКТ И ИЗЖОГА «ХОДЯТ РЯДОМ»
Корень зла заключается в том, что пищевод и сердце делят одну территорию – оба органа располагаются за грудиной. Поэтому и тот, и другой вызывают боль и жжение именно в груди. Не зря по-английски изжога звучит как «heartburn» – жжение в сердце.
Изжога – один из самых распространённых пищеварительных симптомов. В народе его воспринимает как нечто обыденное и не требующее помощи врача. Этот фактор усугубляет и без того запутанную историю. Пациент не обращается к доктору в надежде, что скоро пройдёт. Если проблема не в пищеварении, то уходят драгоценные минуты, которые могли быть потрачены на спасение сердца.
Поэтому первое действие, которое нужно предпринять в случае сильной непрекращающейся боли в груди, — выпить лекарство от изжоги. Не сработало в течение часа – нужно срочно вызвать врача.
Общие признаки для инфаркта и изжоги, которые могут ввести больного в заблуждение:
- Сильное жжение за грудиной или между рёбрами;
- Болезненные ощущения распространяются на плечи, шею и руки (при изжоге такое тоже возможно);
- Боль становится сильнее, если больной ложится, начинает заниматься физическими нагрузками или оказывается в состоянии стресса;
- Проступает холодный пот (редко при изжоге).
КАК ОПРЕДЕЛИТЬ, КАКОЙ ОРГАН БОЛИТ
Изжога привязана к приёму пищи: она обычно появляется через 30-40 после еды. У сердца такой взаимосвязи с трапезой нет. В то же время, никто не знает, когда произойдёт инфаркт – до обеда, во время или после. Это может случиться в любое время и в любом месте. Так что нужно обращать внимание на другие признаки, которые отличают сердечный приступ от пищеварительного симптома.
Различия между инфарктом и изжогой:
- При изжоге человека испытывает жжение в области груди, при инфаркте ощущается давление и боль, грудную клетку будто тянет и сковывает;
- Инфаркт может сопровождаться резкими перепадами артериального давления и головокружением, для изжоги это не характерно;
- Изжога может изредка отдавать в плечи, шею и руки, но в большинстве случаев это признак сердечного приступа;
- При инфаркте боль отдаёт в челюсть;
- Одышка и холодный пот – типичные проявления сердечного приступа, но не изжоги;
- Среди других признаков инфаркта: повышенная тревожность, тошнота, рвотные позывы, кислородная недостаточность.
- Сердечный приступ не вызывает вздутие живота или отрыжку, а вот с изжогой это возможно.
К слову, ещё один способ отсечь лишнее – принять аспирин и нитроглицерин. Помогло – значит, неполадки с сердцем. Когда приедут медики, обязательно расскажите им о своих наблюдениях, это очень им поможет.
В случае приступа изжоги тоже обратитесь к врачу. Осмотр гастроэнтеролога не помешает, если жжение в груди после еды случается с вами чаще одного раза в неделю. Это может быть признаком гастроэзофагеальной рефлюксной болезни (ГЭРБ) и повышенной проницаемости кишечника.
Источник
Как отличить инфаркт от изжоги
В конце 2016 года в Курганской области произошёл трагический случай. Мужчина почувствовал сильное жжение в груди и вызвал себе скорую. Медики предположили, что у него изжога, дали соответствующие лекарства и уехали. Через некоторое время состояние пациента ухудшилось, и он скончался. Официальная причина смерти – инфаркт. Далее разговор пойдёт не о качестве медицинских услуг в России, а о том, как найти разницу между сердечным приступом и изжогой. Возможно, это спасёт жизнь вам или вашим близким.
Почему инфаркт и изжога «ходят рядом»
Корень зла заключается в том, что пищевод и сердце делят одну территорию – оба органа располагаются за грудиной. Поэтому и тот, и другой вызывают боль и жжение именно в груди. Не зря по-английски изжога звучит как «heartburn» – жжение в сердце.
Изжога – один из самых распространённых пищеварительных симптомов. В народе его воспринимает как нечто обыденное и не требующее помощи врача. Этот фактор усугубляет и без того запутанную историю. Пациент не обращается к доктору в надежде, что скоро пройдёт. Если проблема не в пищеварении, то уходят драгоценные минуты, которые могли быть потрачены на спасение сердца.
Поэтому первое действие, которое нужно предпринять в случае сильной непрекращающейся боли в груди, — выпить лекарство от изжоги. Не сработало в течение часа – нужно срочно вызвать врача.
Общие признаки для инфаркта и изжоги, которые могут ввести больного в заблуждение:
- Сильное жжение за грудиной или между рёбрами;
- Болезненные ощущения распространяются на плечи, шею и руки (при изжоге такое тоже возможно);
- Боль становится сильнее, если больной ложится, начинает заниматься физическими нагрузками или оказывается в состоянии стресса;
- Проступает холодный пот (редко при изжоге).
Как определить, какой орган болит
Изжога привязана к приёму пищи: она обычно появляется через 30-40 после еды. У сердца такой взаимосвязи с трапезой нет. В то же время, никто не знает, когда произойдёт инфаркт – до обеда, во время или после. Это может случиться в любое время и в любом месте. Так что нужно обращать внимание на другие признаки, которые отличают сердечный приступ от пищеварительного симптома.
Различия между инфарктом и изжогой:
- При изжоге человека испытывает жжение в области груди, при инфаркте ощущается давление и боль, грудную клетку будто тянет и сковывает;
- Инфаркт может сопровождаться резкими перепадами артериального давления и головокружением, для изжоги это не характерно;
- Изжога может изредка отдавать в плечи, шею и руки, но в большинстве случаев это признак сердечного приступа;
- При инфаркте боль отдаёт в челюсть;
- Одышка и холодный пот – типичные проявления сердечного приступа, но не изжоги;
- Среди других признаков инфаркта: повышенная тревожность, тошнота, рвотные позывы, кислородная недостаточность.
- Сердечный приступ не вызывает вздутие живота или отрыжку, а вот с изжогой это возможно.
К слову, ещё один способ отсечь лишнее – принять аспирин и нитроглицерин. Помогло – значит, неполадки с сердцем. Когда приедут медики, обязательно расскажите им о своих наблюдениях, это очень им поможет.
В случае приступа изжоги тоже обратитесь к врачу. Осмотр гастроэнтеролога не помешает, если жжение в груди после еды случается с вами чаще одного раза в неделю. Это может быть признаком гастроэзофагеальной рефлюксной болезни (ГЭРБ) и повышенной проницаемости кишечника.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Инфаркт миокарда — симптомы, первые признаки, лечение
Инфаркт – это атрофическое изменение участка миокарда с высоким риском некроза поврежденных тканей и последующим их рубцеванием. Развивается при нарушении кровообращения в сердечной мышце с обтурацией коронарных сосудов тромбом. Представляет собой тяжелую форму ишемической болезни сердца и проявляется жгучей, давящей, колющей болью в области грудины и окружающих структур. Требует экстренной госпитализации с оказанием неотложной помощи.
Причины развития инфаркта
Основные причины инфаркта миокарда – атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
- гормональные нарушения и сбои – климакс, сахарный диабет;
- длительный прием некоторых медикаментов – гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
- гипертония;
- курение – вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
- ожирение и нарушение липидного обмена в целом – изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
- малоподвижный образ жизни;
- злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
- частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
Инфаркт миокарда: симптомы и признаки
Развитие симптомов зависит от формы инфаркта, его обширности и типа проявлений.
Самое важное для пациента – умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
Первые признаки инфаркта:
- выраженная стенокардия;
- одышка;
- затрудненное дыхание;
- болезненность в животе;
- головная боль;
- неприятные ощущения в области груди – чувство сжатия, давления;
- дискомфорт в верхней части тела;
- ощущение тревожности и сильного беспокойства, бессонница.
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель.
Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия – проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим. К общим прединфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
Острая стадия – наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
- разрыв сердечной мышцы;
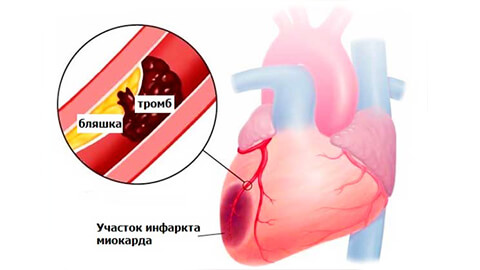
- закупорка коронарного сосуда тромбом;
- нарушение кровообращения мозга.
Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия – начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия – завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
Формы и типы поражений миокарда
В зависимости от объема повреждений различают:
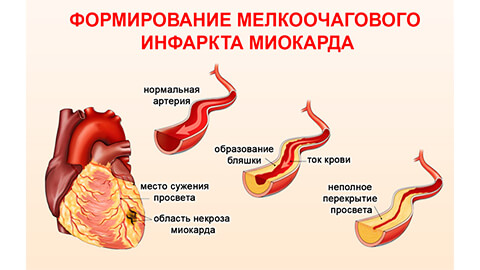
- мелкоочаговый инфаркт – поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
- крупноочаговый инфаркт – симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.
С учетом особенностей симптоматики различают:
- ангинозную форму – с выраженной стенокардией и болезненными ощущениями в области горла;
- астматическую форму – с сильной одышкой и загрудиной болью, которые быстро переодят в удушье и сердечную астму. Сопровождается отеком легких, посинением губ, сильным кашлем и хрипами;
- гастралгическую форму – проявляется неспецифической колющей болью во всем животе и напоминает приступ язвенной болезни. Наблюдаются характерные кишечные реакции: тошнота, рвота, отрыжка, вздутие живота, диарея. Как правило, развивается при сильном физическом и психическом истощении;
- церебральную форму – с отсутствием боли в области сердца и общим набором симптомов прединсультного состояния: головные боли, головокружение, тошнота, рвота. онемение или паралич рук, замедленная речь;
- аритмическую форму – с выраженной аритмией и снижением артериального давления; сопровождается кардиогенным шоком, который вызывает снижение сократительной способности миокарда с высоким риском смертельного исхода. Ситуацию усугубляет сложности выявления данной формы с помощью ЭКГ;
- отечную форму – наблюдается обширный отек тканей организма с увеличением печени. Часто развивается у людей с сердечной недостаточностью;
- безболевую форму – когда болезненные ощущения в организме отсутствуют полностью или сильно сглажены;
- малосимптомную форму – может проявляться только выраженной усталостью и сонливостью. Считается самым опасным вариантом инфаркта, так как диагностируется слишком поздно для успешного исхода лечения.
Осложнения
Если обструкцию коронарного сосуда вовремя не устранить, участок мышечной ткани отмирает и замещается рубцовой тканью. Это провоцирует развитие целого ряда сердечных патологий:
- аритмия – если при инфаркте миокарда наблюдается повреждение участка проводящей системы сердца, происходит «короткое замыкание» с нарушением сердечного ритма различной степени тяжести;
- сердечная недостаточность – при обширном поражении возникает недостаток мышечной ткани для полноценного сокращения сердца и циркуляции крови; возникают одышка, усталость, отеки;
- патологии работы клапанов – при поражении близрасположенных участков миокарда;
- остановка сердца – при ослаблении мышечной ткани, особенно при повторном инфаркте, возможны разрывы миокарда с мгновенным летальным исходом.
Постинфарктный синдром, или синдром Дресслера – осложнение с аутоиммунным механизмом развития. Возникает на 2-й неделе от начала приступа с частотой 3-4%. Организм начинает воспринимать клетки сердечной мышцы как чужеродные и атакует их, вызывая аутоиммунные плевриты, перикардиты, пневмониты, синовииты с выраженным повышением температуры тела до 39 С и общей слабостью организма. Риск возникновения патологии особенно высок при обширных и повторных инфарктах.
Диагностика инфаркта

Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
Основные методы диагностики – инструментальное обследование и лабораторные тесты.
Проводят:
- ЭКГ – график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др;
- эхокардиографию (УЗИ) – выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
- сцинтиграфию миокарда (радиоизотопное исследование) – принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
- коронарографию – определяет состояние сосудов сердца и наличие тромбов;
- позитронно-эмиссионную томографию – для выявления участков мышечной ткани с нарушением кровообращения;
- МРТ, КТ – для формирования общей картины структур сердца – размер, состояние камер, наличие гипертрофий, тромбов.
Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров – ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.
Кардиоспецифические тесты:
- тропониновый тест – наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
- миоглобиновый тест – миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола – у мужчин она при равном объеме поражений будет выше;
- лактатдегидрогеназный тест – определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
- креатинфосфокиназный тест – выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
- аспартатаминотрансферазный (АСТ) тест – наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
Общий и биохимический анализы крови выявляют:
- увеличение уровня лейкоцитов;
- повышение СОЭ;
- «воспалительные» белки – С-белок, фибриноген, гамма-глобулин и др.
Лечение
Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей. Базовые мероприятия проводят сразу после госпитализации, до окончания основной диагностики:
- устраняют болевой синдром – используют медикаментозную терапию с использованием различного спектра лекарственных средств – начиная от нитроглицерина (подъязычно, внутривенно) и заканчивая инъекциями морфина;
- восстанавливают кровообращение – применяют тромболитики, антикоагулянты, антиагреганты.
Дальнейшая терапия, в зависимости от данных обследования, направлена на предупреждение и устранение аритмий, кардиогенного шока, сердечной недостаточности. Назначают прием антиаритмических средств, спазмолитиков, седативных препаратов, адреноблокаторов и т.п.
Первая помощь при инфаркте
При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать – вызвать «скорую помощь»:
- 103 – телефон медслужбы;
- 112 – единый номер экстренных служб.
Эти номера действуют как для мобильных, так и для стационарных телефонов.
До прибытия кардиобригады:
- отстраните пострадавлшего от любой физической нагрузки;
- уложите его в постель, слегка приподняв изголовье;
- ослабьте стягивающую одежду – расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- постарайтесь успокоить человека – поговорите с ним, дайте выпить воды;
- если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
- обеспечьте доступ свежего воздуха в помещение – откройте окна, двери;
- контролируйте АД и пульс, дожидаясь приезда «скорой»;
- при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно «уронить» давление.
Профилактика

Учитывая тяжесть последствий инфаркта, намного перспективнее направить свои усилия на его предотвращение. В список основных профилактических мер входят:
- коррекция рациона питания – исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
- поддержание режима физической активности – занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе – это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
- откажитесь от вредных привычек;
- старайтесь избегать длительных стрессов и психологических перегрузок;
Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом – там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови.
И, конечно же, не забывайте о профилактических осмотрах у специалиста.
Источник