Хронический острый гастрит что можно
Содержание статьи
Диета при остром гастрите. Рекомендации гастроэнтеролога
Автор:
Томов Павел Васильевич
Обновлено: 13.08.2019
10449
 Лечение острого гастрита подразумевает обязательное использование медикаментозной терапии и диеты. На разных этапах заболевания принципы питания отличаются. Корректировка рациона является обязательной частью терапии гастрита. Несоблюдение правил диетического питания способно снизить эффективность принимаемых медикаментов и спровоцировать новое обострение недуга.
Лечение острого гастрита подразумевает обязательное использование медикаментозной терапии и диеты. На разных этапах заболевания принципы питания отличаются. Корректировка рациона является обязательной частью терапии гастрита. Несоблюдение правил диетического питания способно снизить эффективность принимаемых медикаментов и спровоцировать новое обострение недуга.
Длительность ограничений в меню зависит от индивидуальных особенностей организма пациента и тенденции к выздоровлению. В период приступа болезни прием любых видов пищи запрещен. Лечебное голодание в большинстве случаев следует соблюдать в первые сутки. Если гастрит сопровождается осложнениями, то программа питания может быть составлена пациенту индивидуально.
1. Основные правила диеты
Диет при остром гастрите отличается строгими правилами. Основным принципом питания считается максимальное снижение нагрузки на пищеварительный тракт и обеспечение щадящего режима для слизистых оболочек желудка. Пища не должна стимулировать ферментную активность желудочно-кишечного тракта. Принципы составления меню на разных этапах развития болезни отличаются.
При обострении используется Диета 1А с жесткими ограничениями, после купирования приступа разрешается переходить на Диету 1Б.
Основные правила:
- основу меню составляют слизистые супы (на основе овощей или на молоке);
- мясо разрешается употреблять только нежирный сортов (продукт должен быть максимально отварен, в меню вводится в перетертом виде);
- при приготовлении блюд используются методы варки, тушения или паровой обработки;
- блюда можно готовить методом запекания, но образование корочки на продуктах недопустимо;
- фрукты и овощи можно употреблять только после термической обработки;
- расширять рацион можно только в стадии стихания основной симптоматики острого гастрита;
- после купирования болевой симптоматики мясо и рыбу можно употреблять в кусковом виде, супы делать более насыщенными, а каши — рассыпчатыми (методы приготовления блюд не меняются);
- в сутки разрешается употреблять не больше 6 г соли (в блюда ингредиент добавляется только после их приготовления).
2. Разновидности диеты
 Для каждой стадии развития острого гастрита предусмотрены специальные правила питания. При выраженной болевой симптоматике рекомендуется лечебное голодание (в первые сутки обострения болезни).
Для каждой стадии развития острого гастрита предусмотрены специальные правила питания. При выраженной болевой симптоматике рекомендуется лечебное голодание (в первые сутки обострения болезни).
В данный период можно употреблять воду, некрепкий чай или отвар шиповника. Диетическое питание начинается со второго дня терапии (если у пациента имеется выраженная тенденция к выздоровлению).
Виды диетических программ:
- в первые несколько дней пациенту назначается щадящая Диета №1 А (пища должна иметь жидкую или полужидкую консистенцию);
- далее разрешается переходить к принципам питания Диеты №1 Б (рацион расширяется, разрешается вводить в меню блюда на основе перетертых продуктов питания);
- в период выздоровления можно переходить на Диету №2 (если кислотность желудочного сока понижена) или Диету №1 (при повышенной кислотности желудочного сока);
- Диеты №1 и 2 подразумевают включение в рацион блюд различной консистенции (питание должно быть дробным сбалансированным и осуществляться не менее шест раз в день).
Что такое Диета номер 1
3. Показания
Программы питания, рекомендуемые к соблюдению при остром гастрите, имеют отличия и некоторые сходства. Общие принципы заключаются в методах приготовления блюд, необходимости обеспечивать минимальные нагрузки на пищеварительный тракт.
Рацион разных диетических комплексов составляется по определенным правилам и подразумевает разные виды ограничений.
Показания к разным программам питания:
- при обострении острого гастрита рекомендована Диета 1А (минимальное количество продуктов в рационе);
- острый гастрит после купирования приступа подразумевает Диету 1Б (постепенное расширение рациона);
- при ремиссии заболевания пациенту назначается Диета 1 (при нормальной или повышенной кислотности желудочного сока);
- ремиссия патологии с пониженной кислотностью подразумевает соблюдение правил Диеты 2;
- после проведения терапии заболевания рацион можно составлять по принципам Диеты 5 (главное ограничение заключается в исключении продуктов, способных оказать раздражающее воздействие на пищеварительный тракт).
4. Что можно есть при остром гастрите
Основной причиной острого гастрита считается нарушение режима питания. Некоторые продукты оказывают раздражающее воздействие на пищеварительный тракт. Последствием становится выраженный болевой синдром и отклонения в функциональном состоянии желудка. Спровоцировать приступ болезни могут переедания, соблюдение жестких диетических программ, злоупотребление легкими перекусами и фаст-фудом. Острый гастрит подразумевает обязательную корректировку рациона.
Разрешенные продукты
Список разрешенных продуктов при остром гастрите включает в себя только ингредиенты, не оказывающие негативного воздействия на функциональное состояние пищеварительного тракта и его слизистые оболочки. Готовить блюда можно только методами паровой обработки, варки, тушения или запекания. Некоторые этапы болезни подразумевают определенные консистенции пищи.
Например, мясо при остром гастрите употреблять разрешается, но в период восстановления организма его можно вводить в рацион только в виде суфле.
Таблица разрешенных продуктов
Овощи | Картофель, свекла, морковь, цветная капуста, тыква, кабачки |
Каши и крупы | Рис, манная, овсяная, гречневая крупа |
Макаронные изделия | Лапша |
Молочная продукция | Молоко и сливки с пониженным процентом жирности, сгущенное молоко |
Рыба | Нежирные сорта рыбы |
Мясная продукция | Говядина |
Мясо птицы | Индейка, курица |
Яйца | Куриные яйца «всмятку», омлет |
Хлебобулочные изделия | Подсушенный хлеб, сухари |
Напитки | Некрепкий черный чай, зеленый чай, компоты, кисели, соки, негазированная минеральная вода |
Полностью или частично ограниченные продукты
Продукты, входящие в список запрещенных вариантов, при остром гастрите употреблять нельзя даже в минимальном количестве. Данное правило распространяется на алкоголь, газированные напитки, острые специи и приправы, жирную, жареную, маринованную, соленую пищу. Насыщенные вкусы таких продуктов спровоцируют обострение заболевания.
Таблица полностью или частично ограниченных продуктов
Зелень и овощи | Чеснок, сельдерей, редька, огурцы, бобовые |
Молочная и кисломолочная продукция | Продукты с высоким процентом жирности |
Мясная продукция | Сало, бекон, свинина |
Колбасные изделия | Сырокопченая колбаса |
Мясо птицы | Мясо водоплавающих птиц |
Грибы | Все виды грибов |
Сухофрукты и орехи | Все виды орехов и сухофруктов |
Макаронные изделия | Все виды макарон |
Мучная продукция | Пельмени, вареники, блины |
Хлебобулочные изделия | Свежий хлеб, пшеничный хлеб |
Сладости | Торты, пирожные, шоколад, кондитерские изделия |
Напитки | Крепкий чай, газированные напитки, алкоголь, кофе |
5. Меню (режим питания)
В первые сутки терапии острого гастрита рекомендовано лечебное голодание. Далее питание возобновляется по определенной схеме. На разных этапах лечения пациенту назначаются отдельные виды диеты. Введение новых продуктов в рацион осуществляется с минимальных порций. Острые приправы и специи для приготовления блюд запрещены.
Вторые сутки (Диета 1А):
-
 Первый завтрак — белковый омлет, молоко.
Первый завтрак — белковый омлет, молоко. - Второй завтрак — запеченное яблоко.
- Обед — слизистый суп из овсяной крупы, фруктовый кисель.
- Полдник — галетное печенье, отвар шиповника.
- Ужин — протертая рисовая каша на молоке, некрепкий чай
- Перед сном — стакан молока.
Третьи сутки (Диета 1А):
- Первый завтрак — манная каша, компот.
- Второй завтрак — рисовый отвар, некрепкий чай.
- Обед — гречневый суп, чай с молоком.
- Полдник — сухарики, отвар шиповника.
- Ужин — паровое суфле из курицы, фруктовое желе.
- Перед сном — стакан молока.
Четвертые сутки (Диета 1А):
- Первый завтрак — яйцо всмятку, чай с молоком.
- Второй завтрак — рисовый отвар, некрепкий чай.
- Обед — гречневый суп, чай с молоком.
- Полдник — сухарики, отвар шиповника.
- Ужин — паровое суфле из курицы, фруктовое желе.
- Перед сном — стакан молока.
Пятые сутки (Диета 1Б):
- Первый завтрак — белковый паровой омлет, чай с молоком.
- Второй завтрак — яйцо всмятку, отвар шиповника.
- Обед — овсяный слизистый суп, паровое рыбное суфле, отвар шиповника.
- Полдник — сухарики, некрепкий чай.
- Ужин — фруктовый кисель, паровые овощи, мясо на пару.
- Перед сном — стакан молока
Шестые сутки (Диета 1Б):
- Первый завтрак — чай с молоком, сухарики.
- Второй завтрак — сухарики с чаем.
- Обед — рисовый суп на молоке, мясное суфле, картофельное пюре.
- Полдник — чай с молоком, творожный пудинг.
- Ужин — рисовая каша, компот.
- Перед сном — стакан молока.
Седьмые сутки (Диета 1 или 2):
- Первый завтрак — гречневая каша, чай с молоком.
- Второй завтрак — творожная запеканка, отвар шиповника.
- Обед — вегетарианский суп, отварная морковь, отварная куриная грудка, кисель.
- Полдник — сухарики с отваром на основе пшеничных отрубей.
- Ужин — картофельное пюре с отварной рыбой, компот, морковно-яблочное пюре.
- Перед сном — стакан молока.
6. Рецепты
На основе продуктов, разрешенных при остром гастрите, можно приготовить множество вариантов вкусных блюд. Разнообразие рецептов позволяет делать рацион сбалансированным. При приготовлении блюд следует соблюдать главные правила диетической программы — нельзя использовать метод жарки, запрещено употреблять жирные сорта мяса и рыбы, соль должна использоваться в минимальном количестве. Меню составляется на основе списка разрешенных продуктов питания.
Лечебная диета (СТОЛ) №2 (Хронический гастрит с пониженной кислотностью)
Первые блюда
Рисовый суп на молоке:
-
 Для приготовления супа понадобится 80 г курицы, 30 г риса, 100 г молока, куриное яйцо, немного сливочного масла.
Для приготовления супа понадобится 80 г курицы, 30 г риса, 100 г молока, куриное яйцо, немного сливочного масла. - Мясо птицы сварить до готовности, пропустить через мясорубку.
- Рис залить кипятком, варить два часа. После приготовления процедить.
- Смешать рисовый отвар с куриным мясом, довести до кипения.
- Соединить молоко с куриным яйцом, ввести в суп.
- После приготовления добавить немного сливочного масла.
- Соль добавляется в суп на последнем этапе приготовления.
Тыквенный молочный суп:
- Отварить тыкву. Мякоть измельчить до консистенции пюре.
- Вскипятить три стакана молока. Всыпать в заготовку две столовые ложки манной крупы.
- Через десять минут соединить с заготовкой тыквенное пюре.
- Повторно прокипятить суп.
Вторые блюда
Суфле из говядины:
- Для приготовления суфле понадобится 100 г говядины, сметана, яичные белки, соль.
- Говядину пропустить несколько раз через мясорубку.
- Белки взбить миксером.
- Соединить фарш со взбитыми белками, сметаной, добавить небольшое количество соли.
- Выложить заготовку в форму, смазанную маслом. Готовить методом паровой обработки.
Кнели из судака:
- Отварить 100 г судака (филе).
- Измельчить приготовленный ингредиент.
- Приготовить соус из 50 г молока, яичного желтка, двух чайных ложек муки, небольшого количества соли.
- Соединить рыбную заготовку с соусом.
- Готовить кнели можно на водяной бане или в пароварке.
7. Важные замечания
Диета при остром гастрите имеет лечебное действие, но заменить медикаменты ограничения в рационе не способны. Для улучшения тенденции к выздоровлению следует соблюдать дополнительные правила. Организм должен получать достаточную физическую нагрузку.
Пациенту рекомендуется больше времени проводить на свежем воздухе. От вредных привычек следует отказаться. Для восполнения запаса витаминов в организме специалисты рекомендуют использовать витаминные комплексы.
8. Итоги
- диета является обязательной частью терапии острого гастрита;
- для каждого этапа заболевания предусмотрена специальная программа питания;
- в период обострения болезни рекомендовано лечебное голодание (в течение суток);
- за основу меню берется список разрешенных продуктов питания;
- нарушение диетической программы снизит тенденцию к выздоровлению;
- некоторые принципы диеты следует соблюдать даже после терапии острого гастрита (с целью профилактики обострений);
- рацион должен быть сбалансированным, исключать все виды запрещенных продуктов.
Комментарии для сайта Cackle
Пройдите тест
Правильно ли Вы питаетесь?
Пройдите тест
Есть ли у Вас язва желудка?
Пройдите тест
Здорова ли ваша печень?
Пройдите тест
Какая диета Вам подходит?
Внимание! Информация на сайте опубликована для ознакомительных целей и не является инструкцией к применению для самолечения. Проконсультируйтесь с вашим лечащим врачом!
Контент на сайте ознакомит Вас с основными причинами и симптомами заболеваний желудочно-кишечного тракта. Также поможет понять, насколько важна ранняя диагностика, профилактика и лечение патологий.
+7 (495) 941-2974
Вопросы и предложения: support@gastrocure.org
Адрес редакции:
Москва, Хорошевское шоссе, д. 21-а
Источник
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
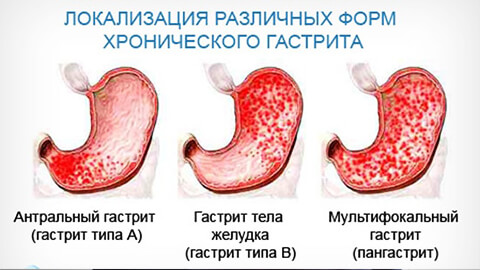
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
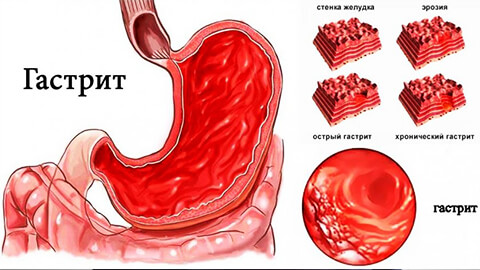
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник