Хронический гастрит какой аппетит
Содержание статьи
Аппетит при гастрите с повышенной кислотность: что делать если нет аппетита
На состояние аппетита человека влияет множество факторов. К ним относятся различные изменения в привычном ритме жизни человека, состоянии его здоровья, настроения и др. При таком заболевании как гастрит аппетит может снижаться или повышаться, что нередко вызывает состояние тревоги у пациента. На сайте https://gastritinform.ru// будут описаны особенности снижения или повышения аппетита при гастрите с повышенной кислотностью.
Что такое аппетит причины нарушения
Проявление чувства голода, при котором человек желает определенных продуктов, называется аппетитом. На это ощущение влияет множество факторов: время дня, страна проживания, вкусовые предпочтения, эмоциональное состояние. Нарушение привычных вкусовых потребностей, когда человек вообще не хочет пищи, называется снижением аппетита.
Чаще всего плохой аппетит у взрослых говорит о болезни. Потеря аппетита может свидетельствовать о серьезных нарушениях в работе внутренних органов. Особенно, если резко пропал аппетит. Сомнений в серьезности ситуации нет, когда одновременно подскочила температура и пропал аппетит. Если потеря аппетита – единственный симптом, то речь идет о временных сбоях в работе организма.
 Нарушение привычных вкусовых потребностей когда человек вообще не хочет пищи называется снижением аппетита
Нарушение привычных вкусовых потребностей когда человек вообще не хочет пищи называется снижением аппетита
К сожалению, часто отсутствие аппетита – признак серьезных проблем со здоровьем. Часто плохой аппетит сопровождается параллельными симптомами, например головная боль+отсутствие аппетита; тошнота+отсутствие аппетита. Страдая от комплекса симптомов, обратитесь к терапевту или семейному врачу. Специалист первичного звена направит вас к одному из узкоспециализированных коллег: психотерапевту, гастроэнтерологу, диетологу, эндокринологу, онкологу.
Опасные причины потери аппетита:
- отравление (интоксикация): пищевое, лекарственное, газами, токсинами, алкоголем;
- заболевания желудочно-кишечного тракта: холецистит, дисбактериоз, гастриты, язва. Самый распространенный комплекс симптомов при них: отсутствие аппетита, боли в животе;
- нарушение функций эндокринной системы; заболевания нервной системы, психические расстройства;
- заболевания печени, поджелудочной железы;
- инфекционные болезни;
- онкологические болезни.
Нарушение аппетита при гастрите
По характеру аппетита больного можно определить характер гастрита. Если человек страдает гастритом с пониженной секрецией желудочного сока, у него практически полностью отсутствует аппетит. А у некоторых больных только при одной мысли о еде уже возникает чувство отвращения. Это объясняется тем, что при отсутствии или недостатке соляной кислоты пища плохо переваривается и вызывает неприятные застойные и болезненные ощущения. Снижение аппетита может наблюдаться и при двигательной недостаточности желудка.
При гастрите, протекающем с повышенной секрецией желудочного сока, напротив, аппетит, как правило, повышен, поскольку частый прием пищи в небольшом количестве нейтрализует агрессивное действие соляной кислоты и уменьшает неприятные ощущения и боли в области желудка.
Повышенный аппетит при гастрите
Гастритом называют болезнь желудка, связанную с нарушением функционирования его слизистого слоя. При гастрите повышенный аппетит почти не встречается. Скорее правомерно его отсутствие. Повышенный аппетит вполне обычный симптом при гастрите с повышенной кислотностью. Ощущение постоянного чувства голода сигнализирует о серьезных нарушениях в процессе обмена веществ.
Гастрит с повышенной кислотностью — это не точный диагноз, а объединение нескольких разновидностей болезни по данному признаку. При этом в случае, например, обострения, которое протекает на фоне сильных поражений желудка, аппетит, естественно снижается. Но при поверхностном типе заболевания гастрит прием пищи снижает кислотность, что в свою очередь вызывает сильные приступы голода. Хочется кушать тем больше, чем больше съедаешь. Повышенный аппетит невозможно утолить привычным питанием.
Изначально поверхностный гастрит даже не считался самостоятельным заболеванием, но ввиду быстрого перехода к более сложным видам гастрита был выделен в отдельную группу. Причина такого быстрого преобразования поверхностного гастрита в более сложные виды гастрита именно в повышенном аппетите, который вызывает долгие эпизоды переедания.Повышенный аппетит при гастрите является самой распространенной причиной перехода поверхностного гастрита в другие его более сложные формы.
Пониженный аппетит при гастрите
Потеря аппетита – не безобидное проявление, как иногда кажется. Если вместе с нежеланием есть вы испытываете тошноту, расстройство стула, изжогу, метеоризм, чувствуете запах изо рта – немедленно идите на консультацию к доктору. Если отметили минимум два из перечисленных симптомов, возможно, это говорит о гастрите, язве. Игнорирование признаков приводит к серьезным осложнениям, что может завершиться необратимыми последствиями. Затягивать с лечением крайне опасно.
 Потеря аппетита не безобидное проявление как иногда кажется
Потеря аппетита не безобидное проявление как иногда кажется
При развитии гастрита наблюдается воспаление на слизистых тканях желудка, происходящее из-за ряда причин: хеликобактерии, погрешности в питании, вредные привычки, стрессы. Воспаление проходит в острой стадии либо переходит в хроническую. При хронической форме течения болезни происходит неполноценное всасывание питательных веществ, расщепление, факт способствует понижению аппетита у больного.
При гастрите нарушен процесс всасывания важных для организма элементов, результатом становится острая нехватка витаминов и питательных веществ, белков с углеводами. Следовательно, происходит снижение аппетита особенно если страдает тошнотой и рвотой, диареей. Если присутствуют трудности со здоровьем, влияющие на потерю аппетита, прежде пытаются их устранить. Требуется лечение гастрита.
Создано немало биологических добавок, лекарственных и растительных препаратов, способных устранить снижение аппетита и потерю веса, сопутствующие болезням. В средствах содержатся ферменты, оказывающие благоприятное воздействие на процесс переваривания пищи, стимулирующее влияние на аппетит человека. Но принимать биодобавки не рекомендуется без консультации с диетологом, возможны противопоказания или нежелательные побочные действия.
Народные средства повышения аппетита при гастрите :
- отвар из корня аира: его готовят путем проваривания на протяжении 15 минут 1 ст. л. растительного сырья в 2 стаканах воды на слабом огне. После этого отвар оставляют настаиваться на пару часов и процеживают. Для улучшения вкуса и повышения эффективности его можно подслащивать медом. Готовое средство принимают равными порциями в течение дня, но обязательно до еды. Курс лечения – 2 недели;
- настой,приготовленный из равных количеств травы полыни, листьев вахты, плодов тмина и корневища аира: растительное сырье измельчают, а 1 ст. л. полученного порошка заливают стаканом горячей воды и оставляют настаиваться. Спустя 2 часа настой процеживают и принимают по 1 ст. л. до еды на протяжении 2-х или 3-х месяцев.
Нет аппетита при гастрите
Когда человек страдает от хронического гастрита и испытывает боли после обеда, у него довольно часто исчезает интерес к еде. Таким образом нездоровая пищеварительная система старается оградить себя от лишней работы.Но — организм при этом по-прежнему продолжает нуждаться в полезных веществах и витаминах.
Берегите себя от стрессов, которые так же способны убивать интерес к пище.Нервное напряжение при гастрите может проявляться в потере аппетита. Ещё одна частая причина потери аппетита — гиподинамия. Возможно, вы замечали – стоит, скажем, в воскресенье, весь день просидеть дома перед телевизором или за компьютером, и обед с ужином оказываются нежеланными: вы долго скучаете за столом и без всякого энтузиазма ковыряетесь в тарелке. Не ленитесь, двигайтесь.
Ходите в магазин и к месту службы пешком, бегайте по утрам, занимайтесь зарядкой. Полному человеку, который давно не занимался никакой гимнастикой, идеально подойдёт несложная лечебная физкультура при гастрите.
Пропал аппетит при гастрите
Причин, почему аппетит может пропасть, довольно много.
 Аппетит может пропасть при различных хронических заболеваниях желудочно-кишечного тракта
Аппетит может пропасть при различных хронических заболеваниях желудочно-кишечного тракта
Например, если мы заболели вирусной инфекцией и у нас поднялась температура, организму придётся тратить силы и энергию не на переваривание пищи (всё-таки довольно энергоёмкий процесс), а на борьбу с инфекцией.
Именно поэтому у человека часто пропадает аппетит во время первых дней болезни — он может хотеть только пить и вообще не хотеть есть. Кроме того, аппетит может пропасть при различных хронических заболеваниях желудочно-кишечного тракта, эндокринной и нервной систем, онкологических заболеваниях, хронических инфекциях, заболеваниях головного мозга и различных психических проблемах.
Как вернуть аппетит при гастрите:
- дробное питание само по себе очень полезно: при отсутствии аппетита, нужно через силу кушать маленькими порциями. Нельзя допускать, чтобы ни грамма еды не поступала в желудок. Через силу, но немного нужно заставлять себя. Кушайте то, что вам больше всего нравится, пусть оно даже приносит вред. Это временная терапия, главное вернуть аппетит к еде;
- кушайте маленькие порции, самых любимых блюд из красивых тарелок;
- максимально витаминизируйте свою еду: можно пропить комплекс витаминов, чтобы организм избавился от скрытых недугов;
- меньше нервничайте, не обращайте внимание на пустяки, которые снижают ваше настроение: когда пропадает настроение это еще один шаг к отсутствию аппетита.
Быстрые перекусы, отсутствие графика приема пищи приводит к отсутствию аппетита. Увеличьте физические нагрузки, нормализуйте свой режим дня и откажитесь от вредных привычек.
Источники:
- https://notabene.info/ru/zdorovje/348-nichego-ne-em-uzhe-neskolko-dnej-pochemu-propal-appetit-i-chem-eto-opasno.html
- https://admusinsk.ru/psychology-health-and-beauty/that-means-a-constant-feeling-of-hunger-than-the-increased-appetite-at-a-gastritis-speaks/
- https://info.wikireading.ru/79602
- https://gastro-plus.ru/pohudenie-pri-gastrite/
- https://gastritinform.ru/gastrit-yazva.ru/pischevarenie/poterya-appetita/
- https://znaj.ua/ru/content/kak-vernut-appetyt-sovety-specyalystov
Post Views:
6 619
Навигация по записям
Источник
Аппетит при гастрите: почему отсутствует, что делать
Повышенный или пониженный аппетит при гастрите свидетельствует о серьезных проблемах желудочно-кишечного тракта. Пациенту постоянно хочется есть из-за сбоев в кислотной среде или в обмене веществ. Переедание может привести к тяжести в желудке и рвотным позывам. Больной может набрать лишний вес, употребление вредной пищи намного ускорит этот процесс. Однако на ранних стадиях гастрит эффективно поддается лечению, важно своевременно заметить симптомы.
Причины повышенного аппетита
Неуемный голод возникает по таким причинам:
- воспаление слизистой желудка;
- употребление спиртных напитков;
- нарушенный гормональный фон в пищеварительной системе;
- неправильное питание;
- отравление токсинами.
Постоянное желание утолить голод говорит о высокой кислотности в желудке. Принимаемая пища снижает кислотность, заставляя организм чувствовать потребность в пище. Повышенный аппетит говорит о том, что гастрит находится в начальной стадии, и его легко вылечить, если вовремя обратится к врачу. Также желание поесть возникает вследствие перенесенного стресса.
Вернуться к оглавлению
Почему отсутствует аппетит?
Воспалительные процессы нарушают процесс пищеварения.
Потеря или снижение аппетита происходит, когда больной гастритом игнорирует диету и употребляет вредные продукты: алкоголь, полуфабрикаты, острую и жареную пищу. Прием такой еды негативно сказывается на работе желудка и пищеварительной системы. Организм отравлен токсинами и переполнен вредными веществами. Отсутствие аппетита — частый симптом обострения гастрита или сбоя обменных веществ.
Вернуться к оглавлению
Другие симптомы гастрита
Кроме повышенного (или пониженного) аппетита для заболевания характерны следующие признаки:
- тяжесть в желудке после приема пищи;
- частая отрыжка и изжога;
- понос или запор;
- вздутие и метеоризм;
- болевые ощущения в верхней части живота.
Симптомы обостряются после пищи.
К признакам гастрита можно отнести тошноту и рвоту, что говорит о серьезных проблемах с пищеварением. Об этом же может сказать наличие белого налета на языке. Температура тела незначительно повышается, пациент чувствует себя разбитым и усталым. При острой фазе заболевания снижается вес, ухудшается состояние кожного покрова, ногтей, волос. Игнорирование обострений приведет к развитию хронической формы гастрита.
Вернуться к оглавлению
Диагностика
Категорически не рекомендуется, обнаружив у себя симптомы болезни, заниматься самолечением и принимать медикаменты без назначения врача. Такой подход приведет к скорому переходу гастрита в язвенную форму.
Диагностикой и лечением занимается врач-гастроэнтеролог.
При первом же подозрении на заболевание, следует обратиться к гастроэнтерологу, который даст направление на прохождение фиброгастроскопии и рентгена желудка. Исследование подтвердит или опровергнет диагноз. Также доктор может отправить на сдачу крови и кала, анализы уточнят фазу и форму заболевания, выявят наличие или отсутствие бактерии Helicobacter pylori.
Вернуться к оглавлению
Что делать?
Подтвержденный гастрит требует немедленного лечения. Гастроэнтеролог назначит специальную диету, которая включает употребление обезжиренной нежареной пищи, различного вида круп, легких супов и бульонов. Еда обязательно должна быть мягкой и не горячей. Правильный рацион снимет тяжесть в желудке и даст организму энергию на излечение. Желательно бросить курить и пить спиртные напитки.
Нелишней будет и одобренная врачом медикаментозная терапия, включающая прием спазмолитиков, ингибиторов, прокинетиков. Если у пациента частые позывы к рвоте, назначаются противорвотные препараты. Лечение проходит дома и занимает 2—3 недели, диету рекомендуется поддерживать и в дальнейшем, для профилактики. Следует посещать врача от двух раз в год и систематически сдавать анализы в поликлинике.
Источник
Диета при хроническом гастрите — особенности правильного питания
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.

Что же способствует возникновению гастрита, может быть названо его причиной?
- Инфицированность хеликобактерной инфекцией (Helicobacter Pylori), в первую очередь. Эта хорошо изученная бактерия ассоциирована почти с 95% случаев язвы желудка и признана фактором риска рака желудка. При ее выявлении стоит серьезно отнестись к рекомендациям вашего врача, в том числе в отношении антибактериальной терапии.
- Длительный прием некоторых медикаментов. Аспирин и другие препараты из группы нестероидных противовоспалительных средств обладают выраженным раздражающим действием на слизистую желудка. Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
- Чрезмерное употребление алкоголя – прямой путь к гастриту. При исследовании людей, в течение года регулярно употреблявших алкоголь (независимо от крепости!) у 100% из них были признаки гастрита .
- Курение табака кроме заболеваний легких (что логично), также вызывает воспаление пищевода и желудка, является независимым фактором риска гастрита и рака желудка. Это происходит и за счет прямого воздействия смол на слизистую и общим действием аммиака и никотина.
- Все, что способствует повышенной выработке желудочного сока и повышению его кислотности или снижению защитных свойств слизистой желудка, тоже может быть причиной гастрита. Но здесь действие различных факторов очень индивидуально. Стрессовые ситуации, большие порции еды и, наоборот, длительные периоды голодания, даже бег на длинные дистанции, воспалительные заболевания других органов – у разных людей могут стать пусковым механизмом обострения гастрита.
- Несколько обособленно, тоже очень индивидуально, стоит такая причина, как аллергия или непереносимость отдельных продуктов. Употребление молочных продуктов, некоторых злаковых, цитрусовых или бобовых может спровоцировать симптомы гастрита. Но это не делает весь перечень продуктов «вредными» для всех.
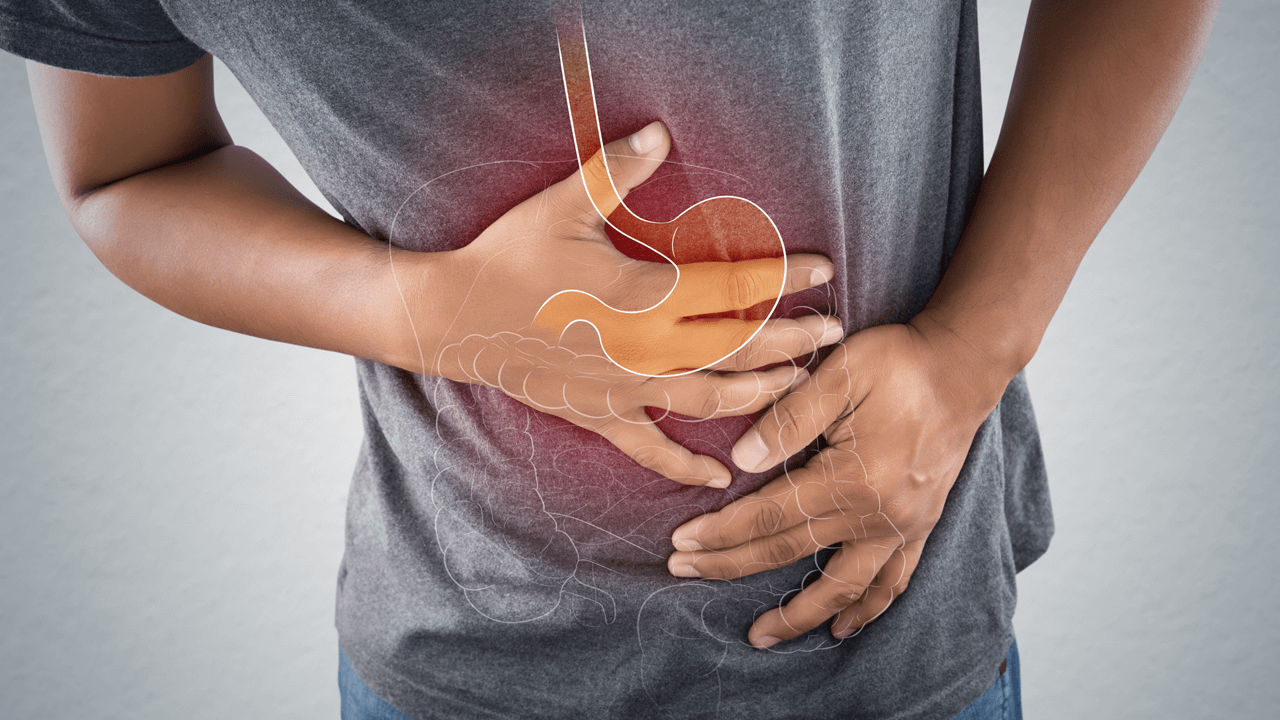
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
- Это тот случай, когда действительно оправдано питание частое и небольшими порциями. 4-5 приемов пищи в течение дня примерно одинакового объема, в период обострения – до 7-8 раз в день. Большие порции способствуют более длительному нахождению пищи в желудке и повышенной секреции желудочного сока.
- Способы приготовления пищи выбирать щадящие, не создающие аппетитную «корочку». Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
- Избегать чрезмерного употребления алкоголя (больше 1 порции на прием для женщин и 1-2 порций для мужчин). При обострении необходимо исключить алкоголь полностью, от 2-3 месяцев до полугода
- Хорошо пережевывать пищу. Можно не считать количество жевательных движений, как иногда рекомендуется (от 20 до 33), но обращать внимание на то, с какой скоростью вы едите, не заглатываете ли пищу практически целиком. Отношение к приему пищи, как к серьезному и приятному занятию — залог хорошего пищеварения и сохранения здоровой слизистой. Поэтому еще так важно есть с аппетитом, это способствует гармонизации процесса пищеварения. А болезнь — это всегда дисгармония, дисбаланс
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
- Источники полноценного белка: нежирные сорта мяса, птицы и рыбы, приготовленные щадящими способами, если и поджаренные, то без панировки, маргарина и избытка любого жира. Яйца лучше вареные всмятку или в виде омлета, не жареные.
- Хлеб предпочтительно не самый свежий, «только из печи», неостывший – такой хлеб вызывает секрецию соляной кислоты еще до того, как попадет в рот. Сдобные булочки, пончики, жареные в масле – тоже за рамками нашего выбора. Во время обострения ограничиваются также грубые сорта хлеба: ржаной, с отрубями. Предпочтение слегка подсушенному белому хлебу, так называемой «вчерашней выпечки», сухому несоленому печенью типа галет.
- Крупы, макароны, картофель и бобовые – практически любые. С ними важнее способ приготовления. Снова выбираем варку, тушение, запекание.
- Супы, приготовленные на некрепком мясном, рыбном или просто овощной отваре, с крупой, овощами, картофелем, Крепкие насыщенные костные бульоны (как и студни) содержат множество экстрактивных веществ, усиливающих секрецию соков как желудка, так и поджелудочной железы, поэтому их стоит ограничивать или исключить во время обострения.
- Молочные продукты выбирать только свежие, не очень кислые. Как ни странно, исследования показали, что цельное молоко, раньше считавшееся чуть ли не лекарством от гастрита, не самый лучший для него продукт. Выяснили, что молоко повышает кислотность желудочного сока. Поэтому выбирать лучше свежие кисломолочные продукты – натуральный йогурт, кефир, нежирную сметану, молодые несоленые сыры. Молочные продукты, богатые пробиотиками (полезными живыми микроорганизмами) в исследованиях показали свою пользу в лечении гастрита
- Овощи допустимы любые. Индивидуально могут быть ограничены или исключены совсем такие овощи, как репа, редька, редис. Иногда большое количество свежих помидоров, особенно со шкуркой может стать причиной обострения. Кабачки, тыква, морковь, свекла, капуста – разрешены. В период обострения их свежие варианты заменяются на приготовленные.
- Фрукты предпочтительно спелые, некислые сорта. Запеченные, в компоте, киселе, в виде фруктового желе фрукты переносятся обычно лучше. Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
- Напитки также могут быть очень разными: некрепкий чай, напиток из цикория, овощные соки, компоты или морсы из ягод, фруктов и сухофруктов, кисели. Стоит совсем отказаться от крепкого кофе, сладких газированных напитков. Минеральные воды могут быть элементом терапии при обострении и в стадии ремиссии. Но назначаются они почти как лекарства, с точным указанием вида воды, количества, времени приема, температуры. И без газа.
Особенности питания при остром гастрите и обострении хронического
Когда симптомы очень выраженные и требуется лечение гастрита, наряду с медикаментозной терапией (ее определяет врач!) назначается и диетотерапия или лечебное питание. Без этого компонента невозможно достичь ремиссии, улучшения самочувствия.

Помимо лекарств назначается и диетотерапия.
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:
Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
- Любые алкогольные напитки. Если обострений нет, через 6-8 месяцев могут быть включены 1-2 порции хорошего вина в неделю.
- Кофе тоже употреблять нежелательно (как и крепкие чаи и насыщенное какао), так как кофеин является сильным стимулятором желудочной секреции. Но в состоянии стойкой ремиссии 1 чашка кофе утром, с молоком допустима. Конечно, при отсутствии неприятных ощущений в ответ.
- Консервы, копчености, колбасные изделия, готовые соусы, сильно соленые продукты, маринады желательно максимально удалить из своего привычного меню. Если есть проблемы с желудком, вероятность негативного воздействия этих продуктов очень велика. К тому же, ни одна система питания не относит их к разряду здоровых. Было исследование, показавшее связь Helicobacter pylori cсолью. Оказалось, вредоносная бактерия очень любит солености и эрадикационная терапия (для устранения этой инфекции) более эффективна при разумном ограничении соли в рационе
- Газированные напитки, как сладкие, так и минеральные воды. Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
- Много разных мнений по поводу специй и горечей. Острый перец, имбирь, куркума, чеснок, лук и другие – богатейшие источники антиоксидантных веществ, которые защищают организм от всего, что можно представить – от УФ-излучения, воспаления до микробов и грибов. Есть даже данные о пользе чеснока и куркумы против хеликобактерной инфекции. При этом замечено, что горечи и пряности могут провоцировать желудочный дискомфорт. В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.

- «Грубая еда». Речь идет о продуктах, богатых клетчаткой. Действительно, у некоторых людей сырая капуста, свежие кислые яблоки, отруби, ржаной хлеб, жесткая листовая зелень вызывает неприятные ощущения, симптомы гастрита. Но это не повод исключать их из рациона совсем. Любому человеку рекомендуется сочетать сырые овощи и фрукты с приготовленными. При повышенной чувствительности доля термически обработанных продуктов может быть увеличена. Лечебный стол при гастрите (1а, 1б) предполагает полное исключение свежих продуктов этой группы. Важно найти собственный баланс между пользой овощей и их переносимостью. Так, яблоки сырые можно есть спелые и сладкие, а зеленые кислые – запекать, зеленые листья петрушки и укропа нарезать как можно мельче и добавлять в тарелку с горячим блюдом – они станут мягче, но сохранят витамины. А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
Источник