Гистология при эрозивном гастрите
Содержание статьи
Хронический гастрит: гистологический протокол и этиопатогенетическая терапия
Под хроническими гастритами следует понимать болезни системы пищеварения, которые официально регистрируют примерно у 15-30% людей на нашей планете. При этом популяции пациентов различны, а общий процент от всех известных болезней желудка у ХГ составляет от 80 до 85, что придаёт заболеванию особую значимость в медико-социальном плане.
По мере прогрессирования патологии слизистая оболочка желудка претерпевает ряд патологических изменений (дисплазия и атрофия), что способствует формированию злокачественных процессов. Именно поэтому своевременная диагностика разных форм хронического гастрита является важной в практике врача-терапевта или гастроэнтеролога, а выработка подходящего алгоритма лечения становится главной проблемой.
Гистологические изменения, характерные для хронического гастрита
Гастрит — реакция слизистой оболочки желудка на её повреждение с формированием ряда патологических изменений. Они подразделяются на:
- воспалительные;
- дистрофические;
- дисрегенераторные.
Также происходит атрофия клеток желудочного эпителия, при которой нормальные железы замещаются фиброзными тканями. При гастрите серьёзно нарушены как моторная, так и секреторная функции желудка.
Сейчас клиницисты уже пришли к единогласному мнению об обязательной морфологической верификации гастритов. В качестве основного гистологического признака болезни рассматривают процесс, когда в собственную пластинку слизистой оболочки желудка проникают воспалительные клетки, а железистый аппарат СО претерпевает изменения своей структуры. При этом гистологическое исследование показывает:
- нейтрофилы или мононуклеарные клетки-2 (важно, даже если это только один участок биоптата);
- те же клетки на двух участках гистологического материала.
В воспалительном инфильтрате обнаруживают:
- лимфоциты;
- плазматические клетки;
- гранулоциты;
- гистиоциты.
Как правило, это диффузные образования либо скопления, образующиеся в пластинке слизистой желудка. Иногда их обнаруживают и внутри желёз. Что касается степени активности процесса воспаления, она зависит от того, насколько интенсивно СО инфильтрирована полиморфноядерными лейкоцитами.
Этиологические факторы и классификация заболевания
В 2015 году в японском городе Киото состоялся Международный консенсус, в ходе которого специалисты разработали и предложили современную классификацию хронического гастрита. Согласно современной классификации различают следующие его формы:
- аутоиммунную. Причины возникновения неизвестны, но патогенетические механизмы имеют явно аутоиммунное происхождение;
- инфекционную. Гастрит вызван инфекционным агентом. Кроме хеликобакторных, различают также бактериальные (нехеликобактерные) виды ХГ, вызываемые энтерококками, грибками и даже бледной трепонемой. Также ХГ может быть вирусным либо паразитарным;
- экзогенную. Причиной экзогенного гастрита выступают внешние факторы — в виде алкоголя, радиации, химических веществ и некоторых лекарственных препаратов;
- специфическую. Речь идёт о специфической этиологии ХГ, который возникает, например, при болезни Менетрие, аллергиях и т.д.
Кроме того, в классификацию включены и вторичные формы хронического гастрита, обусловленные другими патологиями (такими как геморрагический васкулит, болезнь Крона или саркоидоз).
Особенности патогенеза и течения некоторых видов хронического гастрита
Встречаемость аутоиммунной формы ХГ не так высока и составляет примерно 1% от общего количества гастритов. При аутоиммунном ХГ поражены:
- фундальный отдел желудка;
- тело органа.
Это генетическое заболевание, передающегося по аутосомно-доминантному типу — часто в сочетании с другими патологиями аутоиммунного характера (СД-1, синдром Шегрена, тиреоидит Хашимото и проч.). С точки зрения патогенеза речь идёт об аутоиммунном процессе, когда в желудке человека появляются антитела, негативная деятельность которых направлена на париетальные клетки органа и их составные части. Как результат — происходит атрофия слизистой оболочки органа. Если париетальных клеток становится всё меньше и их число снижается до критического уровня, это чревато анацидным состоянием.
Поскольку желудок не может, как прежде, в норме вырабатывать соляную кислоту, вследствие этого начинается гиперплазия G-клеток. Уровень гастрина в кровяной сыворотке повышается, а по причине гипергастринемии энтерохромаффиноподобные клетки обретают склонность к гиперплазии. В некоторых случаях это и становится причиной рака желудка. Риск того, что у таких пациентов появится желудочная карцинома, возрастает примерно в три раза.
К гистологическим паттернам, типичным для ХГ аутоиммунного происхождения, относят ряд признаков:
- вся толщина собственной пластинки слизистой желудка инфильтрирована лимфоцитами и плазматическими клетками. Количество нейтрофилов и эозинофилов минимально;
- железы желудка — в процессе разрушения, наблюдается псевдопилорическая метаплазия. Пластинка СО инфильтрирована;
- разрушение желёз прогрессирует, возникает КМ;
- железы полностью заменяет метапластическая эпителиальная ткань.
Воспалительный компонент не выражен.
Хронический гастрит, вызываемый пилорическим хеликобактером — самый распространённый среди всех форм заболевания. Местами обитания хеликобактера являются:
- антральный отдел желудка;
- тело органа.
В антральном отделе желудка микроорганизм содержится в больших количествах. Поскольку эта разновидность гастрита характеризуется длительным течением, в результате часто происходит вторичная атрофия слизистой.
На гистологическом уровне процесс выглядит так: прежде всего, происходит инфильтрация пластины, фовеолярного эпителия и желёз желудка полиморфноядерными лейкоцитами. Как результат — появление микроабсцессов. Также возникает расширение пластинки слизистой оболочки желудка лимфоидными фолликулами и агрегатами. Иногда можно наблюдать проникновение лимфоцитов в эпителиальную ткань.
Инфекционный процесс, вызванный пилорическим хеликобактером, служит главной причиной вторичных атрофических изменений в слизистой оболочке органа. При этом атрофия бывает:
- метапластической;
- неметапластической.
Именно атрофию следует считать основным доказательством развития хеликобактерных гастритов.
Следует помнить о том, что атрофические гастриты — это начальная ступень патологических изменений в слизистой оболочке желудка, которые приводят к злокачественному перерождению клеток. Степень вероятности развития рака увеличивается по мере того, как прогрессирует атрофия. Если гастрит, вызываемый пилорическим хеликобактером, протекает длительно, без должного лечения, риск появления рака становится очень высоким — как минимум, в шесть раз.
К гистологическим паттернам, типичным для хеликобактерных гастритов, относят признаки в виде:
- хронического гастрита антрального отдела желудка. В таких случаях пластинку слизистой оболочки инфильтрируют несколько типов клеток: плазматические, лимфоциты, а также эозинофилы в небольшом числе;
- активного гастрита антрального отдела органа. Все признаки, которые были перечислены выше, обусловлены клетками-нейтрофилами;
- возникновения в слизистой антральной части желудка лимфоидных фолликулов. Частое, но неспецифичное явление.
В качестве последствий этих патологических изменений у пациентов чаще всего наблюдают развитие атрофических гастритов, язв 1-й части 12-перстной кишки, кишечной метаплазии, а также лимфоцитарного гастрита.
Гастриты цитомегаловирусной этиологии считают инфекциями, имеющими наиболее чёткую клиническую картину. Чаще всего цитомегаловирусные гастриты возникают у детей и больных, чей иммунитет сильно ослаблен вследствие других патологий. Поражение происходит на разных участках ЖКТ. При эндоскопическом исследовании слизистой оболочки желудка в ней иногда не обнаруживают видимых патологических изменений либо находят язвы или эрозии. Иногда эндоскопия показывает так называемое псевдоопухолевое образование.
При гистологическом исследовании включения цитомегаловирусов в клетки эпителия встречаются реже, чем в эндотелии или макрофагах. Обычно, это сопровождается ослабленным иммунитетом. В ином случае гистология может показать обилие грануляционной ткани и сильный воспалительный процесс. Что касается включений цитомегаловируса, их зафиксировать сложно, поэтому в лабораторных условиях с этой целью применяют два метода:
- иммуногистохимический анализ;
- гибридизацию. Также для цитомегаловирусных гастритов характерно возникновение эозинофильных инфильтратов, являющихся очевидными признаками воспаления.
Методы диагностики хронических гастритов
Диагностический алгоритм, позволяющий врачам выявлять хронические гастриты, состоит из:
- клинического обследования;
- серологии (выявление пепсиногенов, антигенов и аутоантигенов);
- эндоскопии с биопсией;
- гистологии.
Именно гистологию следует рассматривать в качестве «золотого стандарта», помогающего поставить больному точный диагноз. При этом прицельную биопсию берут из следующих участков:
- антральной части желудка;
- большой и малой его кривизны;
- угла органа;
- тела.
Основные подходы к лечению при некоторых формах заболевания
Если диагностика заболевания была проведена корректно, с определением типа хронического гастрита, лечение заболевания окажется успешным, так как каждая форма ХГ отличается своими особенностями развития и течения.
Специфика гастритов аутоиммунного происхождения зависит от ряда факторов:
- наличия или отсутствия пилорического хеликобактера;
- имеется ли у пациента дефицит веществ, необходимых для организма;
- есть ли сопутствующие аутоиммунные патологии;
- насколько высок риск злокачественного перерождения клеток.
Поскольку хеликобактер может сыграть решающую роль в развитии аутоиммунного хронического гастрита, скрининговое обследование с целью его выявления у тех, кто страдает атрофическими гастритами, является необходимой мерой. Если результат обследования окажется положительным, следует назначать лечение исходя из него.
Если у больного диагностирована ранняя стадия развития аутоиммунного гастрита, ему показаны витамин В12, фолиевая кислота и железо в таблетках. Бывает, что заболевание сопровождается неврологическими симптомами. В таких случаях эффективно введение витамина В12 в виде инъекций. Гастриты, вызванные пилорическим хеликобактером, хорошо поддаются эрадикационному лечению. Таким образом удаётся значительно снизить риск развития злокачественного перерождения тканей. Если у больного диагностирована тяжёлая кишечная метаплазия, эрадикационный метод не предотвратит рак, но хорошо снимет воспалительный процесс и предотвратит дальнейшие атрофические изменения.
К первой линии эрадикационного лечения, применяемого в нашей стране, относят:
- препараты-ингибиторы протонной помпы;
- антибиотики в виде амоксициллина и кларитромицина.
Речь идёт о стандартной тройной терапии с различными способами её оптимизации, позволяющими повысить эффективность лечебного воздействия. Прежде всего, продолжительность приёма препаратов рекомендуется продлять до двух недель, а сам ингибитор должен быть качественным и надёжным. В некоторых случаях врачи увеличивают дозу ингибитора протонной помпы либо добавляют к основной схеме лечения висмут или пробиотик.
Есть и альтернативный вариант эрадикационного лечения в виде схемы, состоящей из 4-х компонентов. Основой этой схемы является висмут либо можно обойтись и без него, включив в терапию:
- ингибиторы протонной помпы;
- антибиотики в виде амоксициллина, метронидазола и кларитромицина.
- Имеется ещё одна схема лечения вторичного порядка в виде:
- ИПП;
- амоксициллина;
- левофлоксацина.
Её назначает только врач-гастроэнтеролог исходя из строгих показаний. Что касается терапии третьей линии, её подбор осуществляется в зависимости от того, какие схемы лечения были выбраны ранее.
Благодаря оптимизированным методам, применяемым при эрадикационном лечении хронических гастритов, можно повысить эффективность любой схемы исходя из индивидуальной ситуации, наблюдаемой у конкретного больного. Эрадикационное лечение успешно устраняет диспепсическую симптоматику, характерную для гастритов, а также снижает их «агрессивность».
Бывает и так, что все виды лечения, по тем или иным причинам, оказываются исчерпанными. В подобных случаях терапию следует направить на то, чтобы снизить выработку желудком соляной кислоты с целью защиты барьера его слизистой оболочки.
Известно, что желудок является органом с богатейшей кислой средой. Именно она, при возникновении патологических факторов, играет основную роль в возникновении гастритов, вызванных хеликобактером, и появлении характерной для них диспепсической симптоматики. В таких ситуациях оптимальным вариантом является назначение больным препаратов-ингибиторов протонной помпы.
ИПП обладают широким механизмом действия, далеко не ограниченным только подавлением выработки кислоты в желудке. Они обладают выраженным противовоспалительным эффектом, подтверждённым результатами многочисленных исследований. Именно с помощью препаратов класса ИПП гастроэнтерологам удаётся добиться успехов при терапии того или иного кислотозависимого заболевания ЖКТ.
Одним из самых известных препаратов этой группы является омепразол, и по сей день занимающий первые позиции в реестре «Комкон». Он и эффективен, и безопасен при регулярном применении. На отечественном фармрынке широкую известность уже давно получило лекарство под названием «Омез». Его производят строго в соответствии с международными нормативами, поэтому качество препарата всегда находится на должной высоте. Именно он помогает нормализовать кислотную среду в желудке при ХГ и полностью идентичен омепразолу.
Форма выпуска препарата «Омез» — капсулы (40 мг). Если пациент демонстрирует низкую приверженность к другим видам лечения, врач может назначить ему «Омез» по 40 мг ежесуточно за полчаса до приёма пищи. При этом, стоимость лекарства доступна практически для любой социальной категории больных, что позволяет облегчить их состояние и значительно улучшить качество жизни.
Комментарии к статье
Источник
Эрозивный гастрит
Эрозивный гастрит — это острое либо хроническое воспаление желудка, характеризующееся формированием эрозий слизистой оболочки. Клиническая картина полиморфна, однако к основным симптомам относят боли в животе, тошноту, рвоту, диспепсические явления, примесь крови в стуле и рвотных массах. Диагноз устанавливается на основании клинического осмотра, лабораторных (анализ крови, выявление хеликобактерной инфекции, кал на скрытую кровь) и инструментальных исследований (ЭГДС, гастрография с контрастированием и без). В план лечения включают гемостатики, антисекреторные и антацидные препараты, гастропротекторы и анальгетики, по показаниям — антибиотики.
Общие сведения
Эрозивный гастрит — воспалительное поражение слизистой оболочки желудка, при котором происходит образование единичных либо множественных эрозивных дефектов на его стенках на фоне минимальной активности воспалительного процесса. Эрозивный гастрит часто сопровождается кровотечениями и геморрагической имбибицией пораженной слизистой оболочки. Острая форма заболевания встречается редко, протекает бурно и плохо поддается лечению, в связи с чем в большинстве случаев переходит в хроническую форму. Хронический эрозивный гастрит диагностируется, по разным данным, у 2-18% всех пациентов, прошедших эндоскопическое обследование по поводу болей в эпигастрии.
Специалисты в области клинической гастроэнтерологии отмечают, что данная патология в 3 раза чаще встречается среди мужчин. При этом острая форма заболевания присуща мужчинам трудоспособного возраста, среди детей встречается реже и поражает в основном женский пол; хронические эрозии также чаще формируются у мужчин, но уже в пожилом возрасте. На острый эрозивный гастрит приходится до 5% всех желудочных кровотечений. Кровотечения развиваются у каждого третьего больного с эрозиями желудка, а у 3% могут быть настолько массивными, что приводят к неблагоприятному исходу. Наиболее актуально изучение эрозивного гастрита для гастроэнтерологов, хирургов.
Впервые эрозии слизистой оболочки желудка и ДПК были описаны в 1761 году Морганьи, а продолжил его исследования Рокитанский в 1842 году. В последние десятилетия отмечается повышение интереса к исследованиям эрозивных процессов в желудке, что связано с широким внедрением эндоскопических методов обследования в клиническую практику. На сегодняшний день известно, что эрозивный гастрит служит проявлением тяжелых нарушений гомеостаза, обмена веществ, иммунных реакций и микроциркуляции начальных отделов пищеварительного тракта.
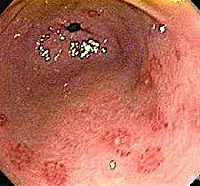
Эрозивный гастрит
Причины
В патогенезе эрозивного гастрита основное значение имеет дисбаланс внутренних агрессивных и защитных факторов пищеварительного тракта в сочетании с повреждением слизистой оболочки желудка. К повреждающим факторам при эрозивном гастрите относят:
- прием некоторых медикаментов (нестероидных противовоспалительных средств, гормонов коры надпочечников, дифосфонатов, препаратов наперстянки);
- наркоманию (преимущественно кокаиновую);
- алкогольную интоксикацию;
- стрессорные воздействия (тяжелую ишемию, гипоксию, почечную недостаточность, массивные ожоги, политравму и т. д.);
- инфицирование патогенными микроорганизмами (ЦМВ, группой герпес-вирусов, клостридиями, гемолитическим стрептококком и др. у пациентов с иммунодефицитом);
- заражение паразитами (анизакиаз);
- поражение хеликобактериями, при этом повреждается преимущественно антральный отдел желудка.
Вторичный эрозивный гастрит может развиться на фоне следующих заболеваний:
- сахарный диабет;
- септические состояния;
- уремия;
- гиперфункция паращитовидных желез (гиперпаратиреоз);
- патология сердечно-сосудистой системы;
- гормональный дисбаланс;
- болезнь Крона;
- рак желудка.
Некоторые гастроэнтерологи выделяют отдельную форму эрозивного гастрита — рефлюкс-гастрит, связанный с недостаточностью пилорического сфинктера и забросом желчи в полость желудка, что приводит к глубокому повреждению и изъязвлению его слизистой оболочки.
Классификация
Выделяют единичные эрозии (не более трех) и множественные (четыре и более). На основании эндоскопической картины различают несколько типов эрозий:
- геморрагические (поверхностные либо глубокие, покрыты геморрагической корочкой, имеют бледный венчик);
- плоские (имеют белесоватый налет, края полнокровные, не возвышаются над слизистой);
- гиперпластические (расположены на гребнях складок слизистой оболочки, напоминают полипы, умеренно отечны).
Симптомы эрозивного гастрита
Обычно эрозивный гастрит на ранних стадиях успешно маскируется под пищевые токсикоинфекции либо обострение хронической патологии ЖКТ. Пациента беспокоят диспепсические явления — изжога, тошнота, неинтенсивные боли в эпигастрии, метеоризм и неустойчивость стула. Поэтому правильный диагноз чаще бывает установлен на стадии манифестных проявлений, когда развивается кровотечение из эрозированной слизистой оболочки, выражающееся рвотой с прожилками крови либо меленой (черный кал, содержащий в себе элементы переваренной крови).
Желудочное кровотечение является одним из характерных признаков эрозивного гастрита. Если эрозивный гастрит обусловлен сильным стрессом, то первым его признаком чаще всего выступает острое кровотечение, сопровождающееся явлениями шока.
Осложнения
К основным осложнениям эрозивного гастрита относят шок, рецидивирующие кровотечения, анемию, инфицирование хеликобактерией и другими микроорганизмами, формирование язвы желудка, стриктуры и деформации его полости. Дифференцировать эрозивный гастрит следует с другими заболеваниями, проявляющимися желудочным кровотечением: язвенной болезнью, раком и полипами желудка, синдромом Меллори-Вейса, варикозным расширением вен пищевода; травмами, ожогами и радиационным поражением слизистой оболочки желудка.
Диагностика
Для постановки правильного диагноза очень важен внимательно собранный анамнез. Следует уточнить у пациента, имелись ли раньше эпизоды кровотечений из пищеварительного тракта, рвоты или дисфагии. Большое значение имеет быстрая потеря веса за короткий промежуток времени (может указывать на опухоль желудка с распадом и кровотечением). Также обращают внимание на другую патологию, которая могла бы привести к формированию эрозивного гастрита; отмечают прием лекарственных препаратов, алкоголя и наркотиков. При подозрении на эрозивный гастрит требуется проведение ряда лабораторных и инструментальных методов исследования:
- Лабораторная диагностика. Осуществляют общий анализ крови для выявления анемии, анализ кала на скрытую кровь. Для диагностики осложнений и сопутствующих заболеваний назначается биохимический анализ крови. Идентификация инфекционных агентов требует бактериологического исследования рвотных масс, содержимого желудка и кала; применения различных методик выявления H.pylori (ИФА, ПЦР-диагностика, дыхательный тест).
- Эндоскопия. Среди инструментальных методов наибольшее значение придается эзофагогастродуоденоскопии с одновременным проведением биопсии. Во время эндоскопического исследования визуализируются эрозии, производится дифференциальная диагностика с другой патологией желудка, осуществляется поиск источника кровотечения. При массивном кровотечении ЭГДС должна быть проведена в первые часы после поступления, если состояние пациента стабильное — исследование может быть отложено на 24-48 часов.
- Рентгенография желудка. Рекомендуется использование обычной гастрографии, а также с введением контрастного вещества в полость желудка. Рентгенологическими признаками эрозивного гастрита являются: небольшой отек и утолщение складок слизистой оболочки; узловатость внутренней оболочки желудка; увеличение желудочных полей. Наиболее информативным методом выявления эрозий служит рентгенография желудка с двойным контрастированием — при эрозивном гастрите дефекты слизистой оболочки могут быть линейными или протяженными, с рваными краями.
Лечение эрозивного гастрита
Лечение эрозивного гастрита должно быть комплексным, направленность терапии во многом зависит от этиологии заболевания. К неотложным мероприятиям относят коррекцию анемии и гемодинамических расстройств путем переливания препаратов крови и кровезаменителей; медикаментозный и хирургический гемостаз (электрокоагуляция или эндоскопическое клипирование кровоточащего сосуда). Обязательным является соблюдение лечебной диеты (в первые часы — лечебное голодание, постепенный переход на диету №0, затем №1).
- Этиотропная терапия. Обычно включает лаваж желудка, эрадикацию инфекционного агента (путем назначения антибактериальных, противогрибковых, противовирусных либо антипаразитарных препаратов).
- Патогенетическая терапия. Для предупреждения осложнений эрозивного гастрита может потребоваться назначение медикаментов, угнетающих секрецию желудочного сока (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы, аналоги соматостатина), гастропротекторов. Антациды обладают слабым профилактическим эффектом при эрозивном гастрите.
- Симптоматическое лечение. Направлено на устранение признаков заболевания: при необходимости обезболивания вводятся наркотические анальгетики (использовать НПВС при острых и хронических гастритах запрещено); спазмолитики (атропин, папаверин, платифиллин). Для устранения тошноты и рвоты обычно применяются прокинетики (метоклопрамид, домперидон).
Прогноз
При своевременном начале лечения прогноз эрозивного гастрита благоприятный. Следует помнить о том, что недиагностированный вовремя острый эрозивный гастрит может перейти в хроническую форму. Если желудочное кровотечение возникло впервые, источник выявить не удается, подозревается инфекционный генез эрозивного гастрита — рекомендуется госпитализация пациента в хирургическое отделение. При стабильном состоянии больного, отсутствии признаков кровотечения, низком риске рецидива возможно полное излечение даже на амбулаторном этапе.
Профилактика
Профилактика эрозивного гастрита включает в себя противоэпидемические мероприятия, соблюдение здорового образа жизни, правильное питание. При наличии у пациента факторов риска развития вторичного стрессорного эрозивного гастрита (на фоне тяжелой соматической либо хирургической патологии, при обширных травмах, ожогах и пр.) проводится специфическая профилактика в виде введения в желудок антацидов, Н2-блокаторов гистаминовых рецепторов, сукралфата, мизопростола с целью повышения рН желудочного сока, инактивации пепсина.
Источник