Гипертония при колите кишечника
Содержание статьи
Гипертония при колите кишечника
Каждый в своей жизни хотя бы раз сталкивался с колитом: дискомфорт в животе, расстройство стула, дискомфорт и ощущение, будто проглотил камень. Все это признаки колита.
Колит кишечника представляет собой воспалительное поражение толстой кишки инфекционной, токсической, аутоиммунной или иной установленной этиологии. Как уже стало понятно, это весьма распространенное заболевание: в гастроэнтерологической практике каждый 5 пациент обращается к врачу именно по поводу этой патологии.
Колит — заболевание моноэтиологическое. Практически всегда в его формировании роль играет какой-либо один фактор. О каких же факторах можно говорить:
В ряде случаев, если верить клиническим исследованиям, определить причину развития колита не удалось. Речь идет о заболевании неясного генеза.
В крайне редких случаях колит может быть комбинированным, когда сочетается сразу несколько причин. На долю полиэтиологического заболевания приходится не более 1-2% всех случаев.
Колит кишечника у взрослых обладает массой симптомов, которые весьма характерны:
- Болевой синдром. Главный симптом колита. Боли при этой патологии ноющие, тупые, усиливаются во время ходьбы, физических нагрузок.
- Ослабевают после акта дефекации. Локализация — нижняя часть живота слева. Именно здесь располагается т.н. сигмовидная кишка, которая чаще всего подвергается воспалению. В некоторых случаях характер болевого синдрома разлитый, без четкой локализации.
- Тенезмы. Ложные позывы к дефекации. Продуктивными результатами не оканчивается. Обычно такой процесс заканчивается выделением небольшого количества слизи или гноя при тяжело текущем процессе. Возможно выделение небольшого количества крови.
- Расстройства дефекации. Стул приобретает жидкий характер, становится зловонным за счет большого количества продуктов жизнедеятельности бактерий. В ряде случаев возможно формирование запоров и их чередование с поносами.
- Повышенное газообразование, частое отхождение газов.
В комплексе эти симптомы колита у взрослых составляют классическую клиническую картину. Намного тяжелее протекает колит язвенный. Помимо уже названных симптомов для такой формы заболевания характерны:
- Проявления общей интоксикации организма. Повышение температуры тела, головная боль, тошнота, слабость и др.
- Интенсивные поносы с большой частотой. Наблюдается понос-будильник, который, как и следует из названия, будет пациента по ночам и рано утром.
В остальном же это заболевание характеризуется все теми же проявлениями, но в более высокой степени интенсивности.
Таким образом, симптомы колита кишечника у взрослых весьма вариативны, но недостаточно специфичны. Поставить точку в вопросе призваны инструментальные исследования.
Диагностические мероприятия начинаются еще в кабинете врача. Обследование берет начало с опроса пациента на предмет жалоб. Врач выясняет их характер, силу, длительность. Определяет, какие болезни перенес пациент прежде (сбор анамнеза). Затем наступает очередь физикального исследования. Доктор проводит пальпацию живота в области поражения, оценивает болевые реакции, структуру пораженного кишечника. Это необходимо для дифференциальной диагностики. Так, уже на данном этапе могут быть выявлены опухоли.
При низком расположении процесса проводится пальцевое исследование прямой кишки. Проблемами с кишечником подобного рода занимаются врачи-проктологи и гастроэнтерологи. В первую очередь рекомендуется посетить гастроэнтеролога. Он даст необходимые рекомендации.
Колит кишечника у взрослых диагностируется на основании ряда инструментальных и лабораторных исследований. Среди инструментальной диагностики можно выделить:
- УЗИ органов брюшной полости. Необходимо для выявления локализации патологического процесса.
- Контрастная рентгенография кишечника. Минимально инвазивное исследование, дающее возможность оценить состояние толстой кишки.
- Колоноскопия. Проводится только в период ремиссии заболевания, когда сохраняются остаточные явления. Представляет собой эндоскопическое исследование, в ходе которого гибкий зонд вводится в полость толстой кишки.
- Ректороманоскопия. Похожа на колоноскопию с тем различием, что осмотру подлежит только прямая кишка.
Лабораторные исследования включают в себя:
- Общий анализ крови. Проводится с целью оценки общего состояния организма. В данном случае будет наблюдаться клиническая картина воспаления с развитием лейкоцитоза, высоким уровнем СОЭ, низким уровнем эритроцитов.
- Копрограмма. Анализ кала.
В комплексе данных мероприятий достаточно для постановки точного диагноза.
Лечение предполагает прием препаратов и строгую диету.
Медикаментозное лечение колита кишечника у взрослых предполагает прием препаратов следующих групп:
- Противовоспалительные фармацевтические средства. Необходимы для снятия воспаления. Найз, Кеторолак, Ибупрофен, Парацетамол и т.д.
- Анальгетики. Помогают снять болевой синдром. Применять их нужно с большой осторожностью.
- Спазмолитические препараты. Снимают спазм гладкой мускулатуры кишечника. Дюспаталин, Но-шпа и др.
- Антибиотики.
- Противогельминтные средства
Диета заключается в отказе от продуктов животного происхождения (жирного, жареного, жирных сортов мяса, колбас). Из рациона исключается грубый хлеб, бобовые культуры. Можно отварное нежирное мясо, кисломолочные продукты, овощные отвары и овощи, протертые и проваренные. Употреблять пищу нужно небольшими порциями, 6-8 раз в течение дня, чтобы не перегружать раздраженный ЖКТ.
Таким образом, лечение колита кишечника у взрослых должно быть комплексным.
Профилактика колита кишечника у взрослых предполагает соблюдение ряда рекомендаций:
- Необходимо рационализировать свое питание. Меньше животных продуктов — больше продуктов растительного происхождения. Это отличная профилактика всех заболеваний ЖКТ.
- Важно своевременно купировать все источники инфекционного воспаления в организме.
- Нужно держать иммунитет в тонусе. Ни в коем случае нельзя переохлаждаться, принимать иммунодепрессанты и иные препараты схожего действия.
- Нельзя бесконтрольно принимать препараты, обладающие таким побочным действием, как понос. Подобные фармацевтические средства должны приниматься только по назначению врача.
- Часто ставить клизмы нельзя. Это негативно влияет на кишечник.
Проще предотвратить развитие болезни, чем потом ее лечить.
Колит — неприятное и временами опасное заболевание, требующее срочного лечения. Заниматься самолечением ни в коем случае нельзя. Это крайне опасно и может привести к непоправимым последствиям. Важно вовремя обратиться к врачу. Такое решение наиболее разумно.
Хронический колит — наиболее распространенное заболевание у людей пожилого и старческого возраста.
Причиной хронического колита в большинстве случаев является инфекционный возбудитель; имеют значение и погрешности питания, эндогенные и экзогенные интоксикации, сопутствующие заболевания других органов пищеварения. Предпосылкой к развитию хронического колита являются возрастные изменения толстой кишки и всего желудочно-кишечного тракта.
Клиническая картина, диагностика
Ведущими симптомами являются боль в животе и кишечный дискомфорт. Боль в животе может быть периодическая и постоянная, неинтенсивная, тупая, ноющая. Боль чаще всего локализуется в нижней части живота и иррадиирует в область заднего прохода. Определяется частая зависимость возникновения или усиления боли от акта дефекации. Кишечный дискомфорт проявляется метеоризмом, запорами, чередованием запоров и поносов. Часто отмечается синдром неполного опорожнения кишечника, когда после выделения небольшого количества кашицеобразного или жидкого кала (часто со слизью) у больного остается ощущение неполного опорожнения прямой кишки. Характерно, что позывы на дефекацию возникают утром, после приема пищи или через короткий интервал. У больных пожилого и старческого возраста может быть и желудочный дискомфорт: тошнота, изжога, отрыжка, горечь и неприятный вкус во рту.
При пальпации живота отмечается болезненность по ходу толстого кишечника, пальпируются атоничные и спазмированные участки толстой кишки.
В диагностике хронических колитов основное значение имеет эндоскопическое исследование — колоноскопия. При поражении слизистой оболочки выявляются ее гиперемия, отечность, гипертрофия складок, усиление сосудистого рисунка. Эти изменения могут захватывать разные отделы толстой кишки.
Основное значение в лечении хронических колитов имеет лечебное питание. Обычно назначают стол №4 с достаточным количеством белка, умеренным ограничением жиров и значительным ограничением углеводов. В дневном рационе должно быть необходимое количество витаминов. Исключаются клетчатка, пряности, копчености, соленья, овощи сырые, фрукты, бобовые, грибы, молоко, сладости, кондитерские изделия, мед, варенье, газированные напитки. Пищу варят в воде или на пару и дают только в протертом виде.
Разрешаются продукты и блюда: сухари из белого пшеничного хлеба, ненатуральный кофе и какао на воде, простокваша и кефир трехдневный, свежий творог в протертом виде, ацидофильное молоко, масло сливочное, 1 яйцо в день в кулинарных изделиях; супы слизистые из риса, перловой, овсяной, манной крупы или муки рисовой, гречневой и толокна на воде с добавлением мясного бульона; нежирные сорта говядины, телятины, птицы в рубленом виде, сваренные в воде или на пару; рыба нежирных сортов в натуральном и рубленом виде, сваренная в воде или на пару; каши протертые, сваренные на воде, из круп и мелкой вермишели, кисели, желе из соков фруктов и ягод, отвары сушеной черники, черной смородины и шиповника.
При колитах инфекционного или паразитарного происхождения рекомендуются антибиотики и антипаразитарные препараты. Показаны препараты, нормализующие микрофлору кишечника (колибактерин, бификол, бифидумбактерин и др.). Необходимы также поливитамины с микроэлементами. При нарушении функции поджелудочной железы показаны ферментные препараты (панзи-норм, мезим-форте, фестал и др.).
При локализации воспалительного процесса в прямой кишке необходимо проводить местное лечение в виде микроклизм с настоем ромашки, чистотела, винилином, маслом шиповника и др.
Хронический колит — совокупность длительно, волнообразно протекающих заболеваний разных отделов толстой кишки, сопровождающихся морфологически подтвержденными воспалительными и дистрофическими изменениями ее слизистой оболочки, нарушением функционирования органа.
Принято считать, что явления хронического колита в той или иной степени присутствуют как минимум у половины пациентов с заболеваниями ЖКТ. Данная патология распространена на всех континентах, встречается одинаково часто как у мужчин, так и у женщин. Пациенты мужского пола за медицинской помощью по поводу хронического колита обращаются чаще в возрасте после 40 лет, у женщин заболевание более распространено в возрастной группе от 20 до 60 лет.
Причины хронического колита очень разнообразны, заболевание может провоцироваться как патогенными микроорганизмами, так и неблагоприятными воздействиями внешних физических факторов, а также внутренними причинами.
Причинные факторы развития хронического колита:
- инфекционный процесс (заражение бактериальными агентами (обычно – шигеллы, сальмонеллы, иерсинии, реже – клостридии, кампилобактеры), вирусами (энтеро- и ротавирусы), простейшими (лямблии, амебы, балантидии и т. п.), патогенными грибами, гельминтами);
- активация собственной условно-патогенной микрофлоры;
- систематические грубые нарушения режима питания;
- хронические заболевания, способствующие развитию эндогенной интоксикации (хроническая почечная недостаточность, печеночная недостаточность, декомпенсированный сахарный диабет, тиреотоксикоз и т. д.);
- хроническая экзогенная интоксикация солями тяжелых металлов, пестицидами, щелочами, алкоголем и другими агрессивными веществами;
- длительно существующая пищевая аллергия;
- хронический копростаз;
- воздействие ионизирующего излучения;
- врожденная патология ферментных систем;
- длительный прием лекарственных препаратов, раздражающе действующих на стенку толстого кишечника (салицилаты и прочие нестероидные противовоспалительные препараты, слабительные средства и прочие).
Факторы риска хронического колита:
- наличие тяжелых хронических заболеваний;
- производственный контакт с токсичными веществами;
- иммунодефицитные состояния;
- длительный дисбиоз;
- вегетативная дисфункция (нарушение иннервации кишечной стенки);
- лечение антибактериальными препаратами;
- хроническая алкогольная болезнь;
- перенесенные острые инфекционно-воспалительные заболевания ЖКТ;
- наличие объемных образований, спаек и других механических факторов, затрудняющих пассаж содержимого толстого кишечника;
- пищевой стереотип с малым количеством клетчатки, жидкости в рационе, употребление в больших количествах продуктов из обработанного мяса, мягкого хлеба, приправ, соусов, жирной, жареной, острой пищи;
- атеросклеротическая болезнь (ишемия слизистой оболочки толстого кишечника);
- злоупотребление слабительными препаратами, клизмами.
Значительная роль в развитии хронического колита отводится аутоиммунной агрессии, когда на фоне активного воспаления активизируется выработка антител к структурным элементам слизистой оболочки толстого кишечника, усугубляя патологический процесс.
В большинстве случаев при хроническом колите у пациента удается установить совокупность нескольких причинных факторов, взаимно усиливающих действие друг друга. Тем не менее, у некоторых пациентов достоверно установить первопричину заболевания не удается, в этом случае говорят о криптогенном колите.
В зависимости от этиологического фактора хронический колит подразделяется следующим образом:
- инфекционный (вирусный, бактериальный, микотический);
- паразитарный;
- алиментарный (пищевого происхождения);
- интоксикационный (следствие воздействия как внутренних, так и внешних токсинов);
- ишемический (нарушение кровоснабжения стенки толстого кишечника);
- радиационный;
- медикаментозный;
- механический;
- аллергический;
- смешанной этиологии;
- криптогенный (с неустановленной причиной).
В зависимости от локализации воспалительного процесса:
- тотальный, или панколит;
- сегментарный (с локализацией воспаления в определенном отделе толстого кишечника: тифлит (слепая кишка и червеобразный отросток), трансверзит (поперечная ободочная кишка), сигмоидит (сигмовидная кишка), проктит (прямая кишка).
В соответствии с морфологической картиной поражения слизистой оболочки:
В зависимости от степени тяжести воспалительного процесса хронический колит может протекать в легкой, средней тяжести и тяжелой формах с постоянным, рецидивирующим или перемежающимся течением болезни.
У некоторых пациентов достоверно установить первопричину заболевания не удается, в этом случае говорят о криптогенном колите.
По наличию нарушений моторной функции или проявлений диспепсии выделяют 2 формы хронического колита:
- с моторной дисфункцией (гипер- и гипокинетическая формы);
- с диспепсией (бродильной или гнилостной).
Основными в клинической картине хронического колита являются местные проявления заболевания:
Помимо местных проявлений имеют место общие симптомы хронического колита:
- ухудшение общего самочувствия;
- снижение работоспособности;
- раздражительность, эмоциональная неустойчивость;
- снижение толерантности к привычным физическим нагрузкам;
- быстрая утомляемость;
- нарушение режима сна и бодрствования (сонливость днем, бессонница ночью).
Обострение хронического колита сопровождается усилением симптоматики, которая в период ремиссии может практически отсутствовать или носить слабовыраженный характер. Обострения чаще провоцируются погрешностями в диете, психоэмоциональным или физическим перенапряжением, обострением сопутствующей хронической патологии.
Характеристика болезненных ощущений зависит от локализации воспалительного процесса: при тифлите боль определяется в правой подвздошной области, при сигмоидите – в левой, при проктите – в проекции прямой кишки.
Диагностика хронического колита основывается преимущественно на характерной клинической картине.
Пациенты мужского пола за медицинской помощью по поводу хронического колита обращаются чаще в возрасте после 40 лет, у женщин заболевание более распространено в возрастной группе от 20 до 60 лет.
Данные объективного обследования, лабораторных и инструментальных методов исследования, свидетельствующие о наличии хронического колита:
Медикаментозная терапия хронического колита:
- кишечные антисептики;
- при неукротимой диарее – обволакивающие, вяжущие препараты, сорбенты;
- при запорах – слабительные средства (стимулирующие секрецию в кишечнике, увеличивающие объем каловых масс, размягчающие и смазывающие средства), препаратом выбора является лактулоза;
- пеногасители при метеоризме;
- ферментные препараты;
- прокинетики при необходимости;
- селективные спазмолитики.
Помимо медикаментозного воздействия значительную роль в лечении играет соблюдение специальной диеты при хроническом колите:
- ограничение углеводов и молочных продуктов;
- частые, дробные приемы пищи;
- при упорной диарее – исключение бобовых, продуктов, богатых клетчаткой;
- при запорах – употребление большого количества воды (не менее 2 литров в сутки), продуктов с высоким содержанием клетчатки, стимулирующих перистальтику;
- отказ от жареной, острой, пряной, жирной пищи.
В период обострения хронического колита рекомендована диета № 4а (черствый белый хлеб, обезжиренные слабые бульоны, паровые блюда из мяса и рыбы, протертые каши на воде, яйца всмятку, паровые омлеты, кисели, отвары и желе из черники, черемухи, груши, айвы, шиповника, чай, кофе и какао на воде).
Осложнениями хронического колита могут стать:
- солярит (поражение солнечного сплетения);
- мезаденит (воспаление брыжеечных лимфоузлов);
- копростаз (застой каловых масс);
- дисбактериоз.
При своевременной диагностике, комплексном лечении и строгом соблюдении диетических рекомендаций прогноз благоприятный.
С целью предотвращения развития хронического колита рекомендуется:
- своевременное лечение острых кишечных заболеваний;
- соблюдение рационального режима питания;
- соблюдение мер безопасности при работе на вредном производстве;
- отказ от злоупотребления алкоголем.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
Колит — почему начинается, как распознать, как лечить
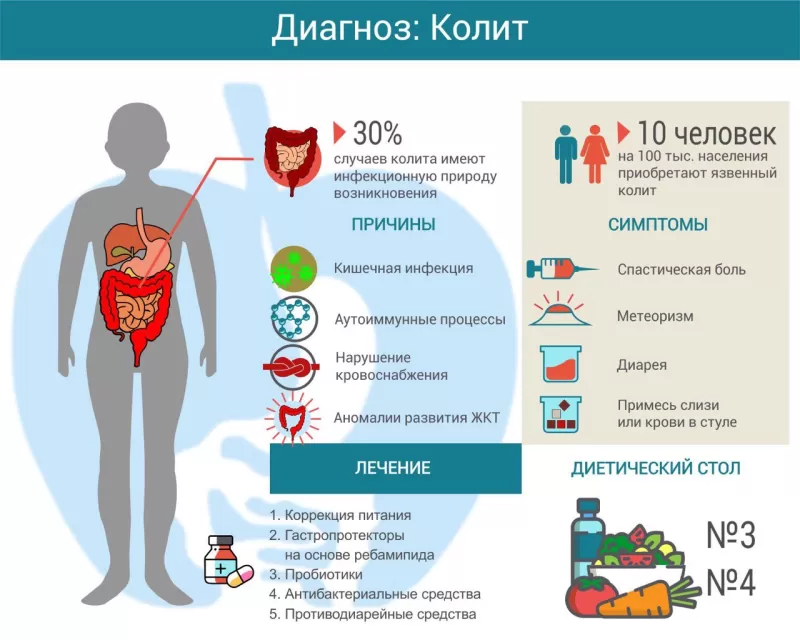
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник