Гастриты язвенная болезнь рак желудка
Содержание статьи
Гастриты, язвенная болезнь, рак желудка гастрит
Гастрит
—
воспалительное заболевание слизистой
оболочки желудка. Различают острый и
хронический гастриты.
Острый
гастрит.
Этиология
и патогенез.
В развитии велика роль раздражения
слизистой оболочки трудно перевариваемой,
острой, холодной или горячей пищей,
алкогольными напитками, лекарствен-ными
препаратами (салицилаты, сульфаниламиды,
кортикостероиды, и др.), химическими
ве-ществами (профессиональные вредности).
Значительную роль играют микробы
(стафилококк, сальмонеллы) и токсины,
продукты нарушенного обмена. В одних
случаях, например при отравлении
алкоголем, недоброкачественными
продуктами, патогенные факторы
непосредственно воздействуют на
слизистую оболочку желудка —экзогенные
гастриты,
в других — это действие опосредованно
и осуществляется с помощью сосудистых,
нервных, гуморальных и иммунных механизмов
— эндогенные
гастриты,
к которым относятся инфекционный
гематогенный гастрит, элиминативный
гастрит при уремии, аллергический,
застойный гастрит и др.
Патологическая
анатомия.
Воспаление слизистой может охватывать
весь желудок (диффузный
гастрит)
или определенные отделы
(очаговый
гастрит).
В связи с этим различаютА)фундальный
Б)антральный
В)пилороантральный
Г)пилородуоденальный
гастриты.
В
зависимости от особенностей морфологических
изменений слизистой
оболочки желудка выделяют следующие
формы
острого гастрита: 1)катаральный
(простой); 2)фибринозный;
3)
гнойный (флегмонозный); 4)некротический
(коррозивный).
При
катаральном (простом) гастрите
слизистая оболочка желудка утолщена,
отечна, гиперемирована, поверхность ее
обильно покрыта слизистыми массами,
видны множественные мелкие кровоизлияния,
эрозии. При
микроскопическом исследовании
выявляются дистрофия, некробиоз и
слущивание поверхностного эпителия.
Слущивание клеток ведет к эрозии. В тех
случаях, когда имеются множественные
эрозии, говорят обэрозивном
гастрите.
Слизистая оболочка пронизана серозным,
серозно-слизистым или серозно-лейкоцитарным
экссудатом. Собственный слой ее
полнокровен и отечен, инфильтрирован
нейтрофилами, встречаются диапедезные
кровоизлияния.
При
фибринозном гастрите
на поверхности утолщенной слизистой
оболочки
образуется фибринозная
пленка серого или желто-коричневого
цвета. Глубина некроза слизистой оболочки
при этом может быть различной, в связи
с чем выделяюткрупозный
(поверхностный некроз) идифтерический
(глубокий некроз)варианты
фибринозного гастрита.
При
гнойном,
или
флегмонозном,
гастрите
стенка желудка становится резко
утолщенной, особенно за счет слизистой
оболочки и подслизистого слоя. Складки
слизистой оболочки грубые, с кровоизлияниями,
фибринозно-гнойными наложениями. С
поверхности разреза стекает желто-зеленая
гнойная жидкость. Лейкоцитарный
инфильтрат, содержащий большое число
микробов, диффузно охватывает слизистую
оболочку, подслизистый и мышечный слои
желудка
и покрывающую его брюшину.
Поэтому нередко при флегмонозном
гастрите развиваются
перигастрит
и
перитонит.
Флегмона желудка иногда осложняет
травму его, развивается также при
хронической язве и изъязвленном раке
желудка.
Некротический
гастрит
возникает обычно при попадании в желудок
химических веществ (щелочи, кислоты и
др.), прижигающих и разрушающих слизистую
оболочку
(коррозивный гастрит).
Некроз может охватывать поверхностные
или глубокие отделы слизистой оболочки,
быть коагуляционным или колликвационным.
Некротические изменения завершаются
обычно образованием эрозий и острых
язв, что может привести к развитию
флегмоны и перфорации желудка.
Исход
острого гастрита
зависит от глубины поражения слизистой
оболочки
(стенки) желудка. Катаральный
гастрит может закончиться полным
восстановлением
слизистой оболочки. При частых рецидивах
он может вести к развитию
хронического
гастрита. После
значительных деструктивных изменений,
характерных для флегмонозного и
некротического гастритов, развивается
атрофия слизистой
оболочки и склеротическая деформация
стенки желудка — цирроз желудка.
Хронический
гастрит.
В
ряде случаев он связан с острым гастритом,
его рецидивами, но чаще эта связь
отсутствует.
Классификация
хронического гастрита, принятая IX
Международным конгрессом гастроэнтерологов
(1990), учитывает этиологию, патогенез,
топографию процесса, морфологические
типы гастрита, признаки его активности,
степень тяжести.
Этиология.
Хронический гастрит развивается при
действии на слизистую
оболочку желудка
прежде всего экзогенных
факторов:
нарушение режима питания и ритма питания,
злоупотребление алкоголем, действие
химических, термических и механических
агентов, влияние профессиональных
вредностей и т. д. Велика роль и эндогенных
факторов
-аутоинфекции
(Helicobacter
pylori),
хронической аутоинтоксикации,
нейроэндокринных нарушений, хронической
сердечно-сосудистой недостаточности,
аллергических реакций, ре-
гургитации
дуоденального содержимого в желудок
(рефлюкс). Важным условием развития
хронического гастрита является длительное
воздействие патогенных
факторов способное «сломать» регенераторные
механизмы обновления эпителия слизистой
оболочки желудка.
Патогенез.
Хронический гастрит может быть
А)аутоиммунным
(гастрит типа А) и Б)неиммунным
(гастрит типа В).
Аутоиммунный
гастрит
характеризуется наличием
антител к париетальным клеткам,
а поэтому поражением фундального отдела
желудка, где обкладочных клеток
много (фундальный
гастрит).
Слизистая
оболочка антрального отдела интактна.
Отмечается высокий уровень гастринемии.
В связи с поражением обкладочных
клеток секреция хлористоводородной
(соляной) кислоты снижена.
При
неиммунном гастрите
антитела к париетальным клеткам не
выявляются, поэтому фундальный отдел
желудка относительно сохранен. Основные
изменения локализуются в антральном
отделе (антральный
гастрит).
Гастринемия отсутствует, секреция
хлористоводородной кислоты снижена
лишь умеренно. Среди гастрита типа В
выделяютрефлюкс-гастрит
(гастрит типа С). Гастрит типа В встречается
в 4 раза чаще гастрита типа А.
Руководствуясь
топографией
процесса в
желудке, выделяют хронический гастрит
—
антральный, фундальный и пангастрит.
Морфологические
типы.
Хронический гастрит характеризуется
длительно существующими дистрофическими
и некробиотическими изменениями эпителия
слизистой оболочки, завершающимися
атрофией ее и склерозом. Различают два
морфологических типа
хронического гастрита — А)поверхностный
и Б)атрофический.
Хронический
поверхностный гастрит
характеризуется дистрофическими
изменениями поверхностного (ямочного)
эпителия. В одних участках он уплощается,
приближается к кубическому и отличается
пониженной секрецией, в других — высокий
призматический с повышенной секрецией.
Происходит транслокация добавочных
клеток из перешейка в среднюю треть
желез, уменьшается гистаминстимулированная
секреция хлористоводородной кислоты
париетальными клетками и пепсиногена
— главными клетками. Собственный слой
(пластинка) слизистой оболочки отечен,
инфильтрирован лимфоцитами, плазматическими
клетками, единичными нейтрофилами.
При
хроническом атрофическом гастрите
появляется новое и основное качество
— атрофия слизистой оболочки, ее желез,
которая определяет развитие склероза.
Слизистая оболочка истончается, число
желез уменьшается. На месте атрофированных
желез разрастается соединительная
ткань. Сохранившиеся железы располагаются
группами, протоки желез расширены,
отдельные виды клеток в железах плохо
дифференцируются. В связи с мукоидизацией
желез секреция пепсина и хлористоводородной
кислоты нарушается. Слизистая
оболочка
инфильтрирована лимфоцитами,
плазматическими клетками, единичными
нейтрофилами. К этим изменениям
присоединяется перестройка
эпителия,
причем метаплазии подвергается как
поверхностный, так и железистый эпителий.
Желудочные валики напоминают ворсинки
кишечника, они выстланы каемчатыми
эпителиоцитами, появляются бокало-
видные
клетки и клетки Панета (кишечная
метаплазия эпителия, «энтеролизация»
слизистой оболочки).
Главные, добавочные (слизистые клетки
желез) и париетальные клетки желез
исчезают, появляются кубические клетки,
свойственные пилорическим железам;
образуются так называемые псевдопилорические
железы.
К метаплазии эпителия присоединяется
его
дисплазия,
степень которой может быть различной.
Изменения слизистой оболочки могут
быть умеренно (умеренный
атрофический гастрит)
или резко выражены
(выраженный атрофический гастрит).
Особую
форму представляет так называемыйгигантский
гипертрофический гастрит,
или болезнь
Менетрие,
при котором происходит чрезвычайно
резкое утолщение слизистой оболочки.
Морфологически находят пролиферацию
клеток железистого эпителия и гиперплазию
желез, а также инфильтрацию слизистой
оболочки лимфоцитами, эпителиоидными,
плазматическими и гигантскими клетками.
В зависимости от преобладания изменений
желез или интерстиция, выраженности
пролиферативных изменений выделяют
железистый, интерстициальный
и
пролиферативный варианты
этой болезни.
Признаки
активности
хронического гастрита позволяют выделять
активный
(обострение) и неактивный
(ремиссия)
хронический гастрит. Для
обострения
хронического гастрита характерны отек
стромы, полнокровие сосудов, но особенно
резко выражена клеточная инфильтрация
с наличием в инфильтрате большого
количества нейтрофилов; иногда появляются
крипт-абсцессы и эрозии. При
ремиссии
эти признаки отсутствуют.
Степень
тяжести
хронического гастрита может быть легкой,
умеренной или
тяжелой.
Таким
образом, в основе хронического гастрита
лежат как воспалительные, так и
адаптивно-репаративные процессы
слизистой оболочки желудка с
несовершенной регенерацией эпителия
и
метапластической перестройкой ее
«профиля».
В
связи с тем что при хроническом гастрите
ярко выражены нарушения процессов
регенерации и структурообразования,
ведущие к клеточной атипии (дисплазии),
он нередко становится фоном, на котором
развивается
рак желудка.
Значение
хронического гастрита чрезвычайно
велико. В структуре заболеваний
гастроэнтерологического профиля он
занимает второе место. Важно отметить
и то, что хронический атрофический
гастрит с тяжелой дисплазией эпителия
является
предраковым заболеванием
желудка.
Соседние файлы в папке Lektsii_patan
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Рак желудка: симптомы и первые признаки у женщин, как проявляется рак желудка, причины рака желудка
Рак желудка – злокачественная опухоль, которая развивается из клеток слизистой оболочки желудка. По распространенности он занимает пятое место среди всех видов рака. Как правило, болеют люди старше 40 лет. Основной метод лечения – хирургический, удаление всего желудка или его пораженной части.
Причины рака желудка
Точные причины рака желудка неизвестны. В слизистой оболочке органа возникают мутации ДНК, и получаются «неправильные» клетки, которые могут приобрести способность к неконтролируемому росту. Почему это происходит — не совсем понятно. Зато хорошо изучены факторы риска — условия, которые повышают риск рака желудка.
Наследственность и рак желудка
Некоторые люди носят в себе «бомбу замедленного действия», спрятанную в генах. Иногда даже не одну. Это подтверждается некоторыми фактами:
- Если у близкого родственника (родители, братья, сестры, дети) человека диагностирован рак желудка, его риски повышены примерно на 20%.
- Мужчины болеют чаще, чем женщины. Сложно сказать, с чем конкретно это связано, но можно предположить, что замешана разница между мужскими и женскими генами.
- Японцы, которые мигрировали в США, болеют раком желудка реже соотечественников, но чаще, чем «коренные» американцы. Это говорит о том, что дело не только в характере питания, но и в наследственности. Главный подозреваемый — ген под названием RNF43.
- Карцинома — самый распространенный тип рака желудка — чаще встречается у людей с группой крови A (II), которую они, конечно же, получили вместе с генами.
- Риски повышены при некоторых наследственных заболеваниях: злокачественной анемии (в 3-6 раз), гипогаммаглобулинемии, неполипозном раке толстой кишки.
- Заболеваемость раком желудка повышается после 70 лет: считается, что это происходит из-за того, что с возрастом в клетках тела накапливаются нежелательные мутации.
Рак желудка и характер питания
Роль питания в возникновении злокачественных опухолей желудка изучена хорошо. Риски повышает большое количество соли, крахмала, нитратов, некоторых углеводов. Чаще болеют люди, которые едят много соленых, копченых, маринованных продуктов, мало овощей и фруктов.

Рак желудка и вредные привычки
Курение повышает риск рака желудка примерно вдвое. Ученые в Великобритании считают, что примерно каждый пятый случай связан именно с курением. Когда человек вдыхает табачный дым, часть его попадает в желудок, и содержащиеся в нем вредные вещества повреждают клетки слизистой оболочки. Риски тем выше, чем больше стаж курильщика и ежедневное количество сигарет. Алкоголь тоже в списке подозреваемых, но прямых доказательств пока нет.
Хеликобактер пилори (H. Pylori) и рак желудка
H. Pylori — бактерия, которая способна вызывать язвенную болезнь и хронический атрофический гастрит. В настоящее время она считается важным фактором развития рака желудка. При хеликобактерной инфекции вероятность возникновения злокачественной опухоли в желудке повышается в 4 раза. В половине удаленных опухолей обнаруживают этого возбудителя.
Другие факторы риска
- Язвенная болезнь. Данные исследований по этому поводу противоречивы. Если язва находится в теле желудка, риск рака повышается почти в 2 раза. При язве нижнего отдела риски, видимо, не повышаются.
- Аденоматозные полипы слизистой оболочки.
- Семейный аденоматозный полипоз – заболевание, вызванное мутацией в гене APC и приводящее к возникновению множества полипов в желудке, кишечнике. При этом незначительно повышается риск рака.
- Перенесенные на желудке операции повышают риск рака в 2,5 раза. Это происходит из-за того, что желудок производит меньше соляной кислоты, и в нем активнее размножаются бактерии, продуцирующие нитриты, происходит обратный заброс желчи из тонкой кишки. Обычно злокачественные опухоли возникают спустя 10-15 лет после хирургического вмешательства.
- Социальное и материальное положение: риск увеличивается при низком уровне доходов, проживании в перенаселенной квартире, без удобств, в неблагоприятном районе.
- Другие онкологические заболевания: рак пищевода, простаты, мочевого пузыря, молочных желез, яичников, яичек.
- Болезнь Менетрие (гипертрофическая гастропатия) характеризуется разрастанием слизистой оболочки желудка, появлением в ней складок и снижением продукции соляной кислоты. Патология встречается редко, поэтому неизвестно, как часто она приводит к раку желудка.
- В группе повышенного риска работники угольной, металлургической и резиновой промышленности.
- Иммунодефицит повышает вероятность развития рака, лимфомы желудка.
Классификация рака желудка: каким он бывает?
Злокачественные опухоли желудка, согласно Международной гистологической классификации ВОЗ, делят на 11 типов, в зависимости от того, из каких клеток они происходят. Преобладает рак из железистых клеток, которые выстилают слизистую оболочку и вырабатывают слизь — аденокарцинома. Он составляет 90-95% всех случаев. Также встречаются опухоли из иммунных (лимфома), гормонпродуцирующих (карциноид) клеток, из нервной ткани.
Одна из старейших классификаций делит злокачественные опухоли желудка на 3 типа:
- Кишечный. Как следует из названия, в окружении опухоли имеется кишечная метаплазия, то есть слизистая оболочка желудка становится похожа на слизистую кишечника. Этот тип рака чаще встречается у пожилых людей, отличается более благоприятным прогнозом. Это типично «японский» тип рака.
- Диффузный. Опухолевые клетки расползаются по стенке желудка, они окружены нормальной слизистой оболочкой.
- Смешанный.
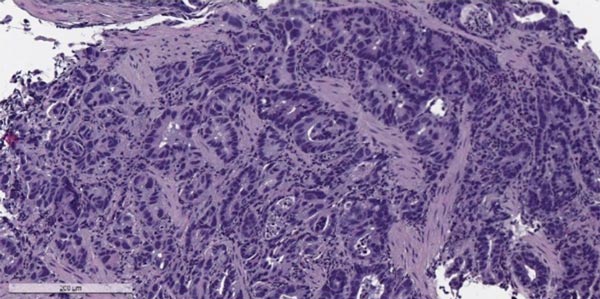
Аденокарцинома желудка
Стадии рака желудка
Рак желудка делят на ранний (начальный) и распространенный. При раннем опухоль не прорастает глубже слизистой оболочки и подслизистой основы. Такие опухоли проще удалить (в том числе эндоскопическим путем), при них лучше прогноз. Также используют классификацию TNM, которая учитывает размеры и прорастание в разные ткани первичной опухоли (T), метастазы в регионарных (близлежащих) лимфатических узлах (N), отдаленные метастазы (M).
Классификация в зависимости от состояния первичной опухоли (T):
- Tx – первичную опухоль невозможно оценить;
- T0 – первичная опухоль не обнаруживается;
- T1 – тяжелая дисплазия клеток слизистой оболочки, опухоль находится в поверхностном слое слизистой оболочки («рак на месте»);
- T2 – опухоль проросла в мышечный слой стенки органа;
- T3 – рак достиг серозной (наружной) оболочки желудка, но не пророс в нее;
- T4 – опухоль проросла в серозную оболочку (T4a), в соседние структуры (T4b).
Классификация в зависимости от наличия поражения в регионарных лимфатических узлах:
- Nx – невозможно оценить метастазы в лимфатических узлах;
- N0 – метастазы в регионарных лимфоузлах не обнаружены;
- N1 – поражены 1-2 лимфоузла;
- N2 – опухолевые клетки распространились в 3-6 лимфоузлов;
- N3 – метастазы в 7-15 (N3a) или в 16 и более (N3b) лимфоузлах.
Классификация в зависимости от наличия отдаленных метастазов:
- M0 – отдаленные метастазы не обнаружены;
- M1 – обнаружены отдаленные метастазы.
Аденокарциному делят на 4 стадии:
- I стадия (T1M0N0 – стадия Ia; T1N1M0, T2N0M0 – стадия Ib). Опухоль находится в пределах слизистой оболочки и подслизистой основы, не прорастает вглубь стенки желудка. Иногда раковые клетки обнаруживают в близлежащих лимфатических узлах.
- II стадия (T1N2M0, T2N1M0, T3N0M0 – стадия IIa; T1N3aM0, T2N2M0, T3N1M0, T4aN0M0 – стадия IIb). Опухоль прорастает в мышечный слой стенки желудка и распространяется в лимфатические узлы.
- III стадия (T2N3aN0, T3N2M0, T4aN1M0, T4aN2M0 – стадия IIIa; T1N3bM0, T2N3bM0, T3N3aM0, T4aN3aM0, T4bN1M0 – стадия IIIb; T3N3bM0, T4aN3bM0, T4bN3aM0 – стадия IIIc). Рак пророс через всю стенку желудка и, возможно, распространился на соседние органы, успел сильнее поразить близлежащие лимфатические узлы.
- IV стадия (любые T и N, M1). Есть отдаленные метастазы.
Метастазы рака желудка
Раковые клетки могут отрываться от материнской опухоли и мигрировать в другие части тела различными путями:
- С током лимфы они могут попасть в лимфатические узлы брюшной полости, а из них — в лимфоузлы надключичной области — метастаз Вирхова. Метастаз в лимфоузлы, окружающие прямую кишку, называют метастазом Шницлера.
- С током крови раковые клетки чаще всего распространяются в печень, реже — в легкие.
- Также раковые клетки могут рассеиваться по брюшной полости. Если они оседают на яичниках, образуется метастаз Крукенберга, в пупке — метастаз сестры Марии Джозеф.Редко при раке желудка обнаруживают метастазы в головном мозге, костях.
Симптомы: как проявляется рак желудка?
На ранних стадиях рак желудка либо не имеет симптомов вообще, либо маскируется под другие заболевания: гастрит, обострение язвенной болезни. Ухудшение аппетита и боли под ложечкой редко заставляют людей сразу же подозревать онкозаболевание и бежать в больницу. Обычно ограничиваются диетой и приемом разрекламированных таблеток «от желудка». Если человек уже страдает язвенной болезнью, он может воспринять первые признаки рака желудка как очередное обострение язвы. И уже позже, когда диагностировано онкологическое заболевание, больной вспоминает, что проявления были «не такими, как всегда».
Существует так называемый «синдром малых признаков» — его сформулировал один из основоположников советской онкологии, Александр Иванович Савицкий. Если беспокоят похожие симптомы — это повод сходить к врачу и провериться:
- Необъяснимая слабость и повышенная утомляемость.
- Плохой аппетит.
- Снижение работоспособности.
- Потеря веса.
- «Желудочный дискомфорт»: неприятные ощущения, из-за которых даже любимая еда больше не радует.
В дальнейшем нарастают более яркие, «кричащие» признаки. Они зависят от того, в какой части органа находится опухоль:
- Дисфагия. Возникает, если новообразование сдавливает место перехода желудка в пищевод. Сначала становится сложно глотать твердую пищу, затем и жидкую.
- Рвота недавно съеденной пищей. Характерна для опухолей в нижней части желудка, в месте перехода в двенадцатиперстную кишку.
- Стойкая изжога.
- Постоянные боли в области желудка, которые отдают в спину. Они не проходят ни днем, ни ночью.
- Потеря веса.
- Увеличение живота. Возникает из-за асцита — скопления жидкости в брюшной полости.
- Под ложечкой можно почувствовать и нащупать жесткое выпирающее образование. Это — опухоль, которая срослась с передней брюшной стенкой.
Со временем в опухоли начинаются процессы изъязвления и распада, развивается желудочное кровотечение. Проявляется оно в виде черного дегтеобразного стула, рвоты, которая выглядит как «кофейная гуща» или содержит примеси алой крови. Если человек теряет много крови, он становится бледным, возникает слабость, головокружение. У некоторых людей рак диагностируется, когда их приводят в клинику в таком состоянии на машине «Скорой помощи».
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В Европейской онкологической клинике существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.

Какие методы диагностики может назначить врач?
Помимо гастроскопии, программа диагностики рака желудка может включать:
- Рентгенографию, перед которой пациенту дают выпить контрастный раствор. При этом контуры желудка хорошо видны на снимках.
- Компьютерную томографию, позитронно-эмиссионную томографию.
- Диагностическую лапароскопию. Это операция, во время которой в живот пациента через отверстия вводят лапароскоп с миниатюрной видеокамерой и специальные инструменты. Процедура помогает оценить, как далеко за пределы желудка успел распространиться процесс.
- Биопсию. Врач получает образец подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. Этот метод диагностики помогает максимально точно диагностировать онкологическое заболевание и установить тип рака. Биопсию можно провести во время гастроскопии, хирургического вмешательства.
Современные принципы лечения рака желудка
Основной метод лечения рака желудка — хирургический. Объем операции зависит от того, на какой стадии обнаружена опухоль. Если она не успела распространиться вглубь стенки органа, проводят эндоскопическую резекцию — удаление пораженного участка при помощи инструмента, введенного через рот, как во время гастроскопии.
При субтотальной гастрэктомии удаляют часть органа, пораженную опухолевым процессом. На более поздних стадиях орган приходится удалять целиком вместе с окружающими тканями. При этом пищевод соединяют с тонкой кишкой. Если лимфатические узлы в брюшной полости поражены метастазами, их также нужно удалить.
В запущенных случаях, когда излечение невозможно, проводят паллиативную операцию. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента.
Лучевая терапия при раке желудка бывает:
- неоадъювантной — проводится перед операцией, чтобы уменьшить размеры опухоли и облегчить её удаление;
- адъювантной — чтобы уничтожить раковые клетки, которые остались в организме после операции.
Наиболее распространенные побочные эффекты лучевой терапии при облучении области живота: тошнота, нарушение пищеварения, диарея.
Химиотерапия также бывает адъювантной и неоадъювантной. Часто её сочетают с лучевой терапией. Химиолучевая терапия может стать основным методом лечения при метастатическом раке на поздних стадиях, когда прогноз неблагоприятный, но есть возможность облегчить симптомы и продлить жизнь больного.
В некоторых случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но они подходят лишь в тех случаях, когда опухолевые клетки обладают определенными молекулярно-генетическими свойствами.
Какой прогноз при раке желудка?
Прогноз при раке желудка зависит от стадии опухоли, на которой был установлен диагноз и начато лечение. Шансы на стойкую ремиссию наиболее высоки, если опухоль не проросла за пределы слизистой оболочки и подслизистой основы. При метастазах прогноз, как правило, неблагоприятен.
В онкологии существует такой показатель, как пятилетняя выживаемость. Он показывает, какой процент больных остаются живы в течение 5-ти лет. Срок достаточно большой, в определенном смысле его можно приравнять к выздоровлению. Пятилетняя выживаемость при разных стадиях рака желудка составляет:
- I стадия — 57-71%;
- II стадия — 33-46%;
- III стадия — 9-20%;
- IV стадия — 4%.
Некоторые цифры и факты:
- Эксперты Всемирной организации здравоохранения (ВОЗ) утверждают, что ежегодно от рака желудка во всем мире погибают 754 000 людей.
- В XXI веке распространенность заболевания снижается, но в разных странах неодинаково. Так, на одного больного из Великобритании приходится двое из России и трое из Японии.
- По распространенности среди прочих онкозаболеваний рак желудка занимает пятое место, но среди причин смерти — третье.
- Одна из лидирующих стран по распространенности рака – Япония, во многом за счет характера питания.
В Европейской онкологической клинике применяются наиболее современные методы лечения рака желудка и других онкологических заболеваний. Даже если прогноз неблагоприятен, это не означает, что больному ничем нельзя помочь. Наши врачи знают, как облегчить симптомы, обеспечить приемлемое качество жизни, продлить жизнь
Цены на лечение рака желудка на 1-4 стадиях в Европейской онкологической клинике
- Консультация онколога — 5100 руб.
- Лечение рака желудка — от 60000 руб.
- Проведение внутриплевральной химиотерапии (инфузия, без стоимости лекарственных препаратов) — 21900 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 17200 руб.
Источник