Гастрит с повышенной и пониженной кислотностью разница
Содержание статьи
Что такое гастрит и как его лечить?
Согласно исследованиям, гастрит встречается у половины людей в мире, а риск развития заболевания увеличивается с возрастом. При этом симптомы гастрита похожи на признаки других болезней желудочно-кишечного тракта (ЖКТ): язву желудка и двенадцатиперстной кишки, гастродуоденит, панкреатит. Поставить точный диагноз может только гастроэнтеролог.
Что лечит гастроэнтеролог?
Гастроэнтеролог специализируется на диагностике и терапии заболеваний ЖКТ. Если возникли боли в животе, нерегулярный стул, частые запоры или диарея, отрыжка или регулярная изжога — необходимо обратиться к гастроэнтерологу, который лечит:
- колит;
- гастрит;
- дуоденит;
- Как лечить дисбактериоз кишечника? дисбактериоз;
- язвенную болезнь;
- панкреатит и другие заболевания ЖКТ.
На начальных стадиях многие расстройства пищеварения имеют сходную симптоматику. Для постановки точного диагноза назначаются обследования:
- УЗИ органов брюшной полости;
- эндоскопические исследования: гастроскопия, колоноскопия;
- рентгенографические методы обследования: например, ирригоскопия;
- анализы мочи, кала и крови.
Исследования показывают функциональное состояние ЖКТ, выявляют концентрацию пищеварительных ферментов, что позволяет гастроэнтерологу поставить диагноз и подобрать схему лечения.
Гастрит заразный или нет?
Воспаление слизистой оболочки желудка возникает по разным причинам. Например, к нему может привести неконтролируемый прием медикаментов, злоупотребление острой и копченой пищей, постоянные стрессы.
Также важным фактором в развитии гастрита ученые считают бактерию Хеликобактер Пилори. Микроорганизмы прикрепляются к стенкам желудка и вырабатывают вещества, которые снижают кислотность среды. В результате их жизнедеятельности слизистая оболочка постепенно разрушается, возникают изъязвления стенок и развивается гастрит.
Бактерией Хеликобактер можно заразиться через пищу, воду, поцелуи с носителем патогена. Но в 90% случаев наличие в желудке этого микроорганизма не приводит к развитию хронического гастрита. Для того, чтобы болезнь развилась, необходимы и другие факторы: например, сниженный иммунитет, систематическое неправильное питание. Поэтому гастрит не считают заразной болезнью.
Как узнать гастрит с повышенной или пониженной кислотностью?
Болезни желудка часто сопровождаются нарушением секреторных функций ЖКТ. В норме среда в желудке человека сильнокислая, но при гастрите она может меняться: кислотность либо повышается, либо понижается.
При повышенной кислотности наблюдаются следующие симптомы:
- сильная изжога;
- отрыжка с горьким привкусом;
- жжение в пищеводе и горле;
- резкие приступы боли;
- боли, отдающие в правое подреберье.
Главная опасность повышенной кислотности заключается в риске развития язвы желудка и прободении его стенок.
При пониженной кислотности клиническая картина меняется. Больной жалуется на:
- отрыжку с запахом серы (тухлых яиц);
- частые расстройства стула (запоры);
- регулярные боли в кишечнике, сопровождающиеся вздутием;
- сухость кожи и ломкость ногтей из-за низкого усвоения питательных веществ.
Гастрит с пониженной кислотностью провоцирует рак желудка. Определить кислотность и тип болезни позволяют специальные исследования. Например, при эндоскопическом обследовании с помощью зонда берется проба желудочного сока, и затем в лаборатории замеряется его кислотность.
Гастрит излечим или нет?
Гастрит делится на два типа: острый — вызванный однократным сильным раздражением, и хронический, для которого характерно длительное течение с периодическими обострениями. Оба типа заболевания поддаются терапии. Гастроэнтеролог установит, какой у вас гастрит и лечение подберет с учетом индивидуальных особенностей организма.
Лечение гастрита
Лечение заболеваний ЖКТ предполагает соблюдение Нужна ли диета при гастрите? диеты и прием специально подобранных медикаментов. Диета исключает из рациона грубую волокнистую пищу, острые, копченые, соленые продукты, дополнительно раздражающие стенки желудка. Таблетки нормализуют кислотность, снимают болевой синдром, устраняют бактерии и ускоряют заживление тканей. И диета, и лекарственные препараты подбираются в зависимости от того, понижена или повышена у пациента кислотность.
Язва или гастрит — как определить?
Язвенная болезнь желудка по своему течению может напоминать гастрит: больной жалуется на отрыжку, изжогу, резкую боль в верхней части живота. Но, если гастрит вызывает воспаление только слизистой оболочки, то при ЯБЖ разрушается как слизистая, так и подслизистый слой. Очаг воспаления локализован, ткани постепенно разрушаются под действием пищеварительных ферментов. По статистике, от язвы желудка страдает около 4% населения Земли.
Как отличить язву от гастрита? Для язвы характерны «голодные боли», которые затихают сразу после еды. При гастрите прием пищи может усилить болезненность, появятся тошнота, ощущение тяжести. Но самостоятельно отличить гастрит от язвы невозможно. Для этого необходимо пройти инструментальные и лабораторные исследования, на которые направит гастроэнтеролог.
Острая и хроническая язва желудка
Врачи выделяют две формы язвенных болезней желудка: острую и хроническую. Острая язва вызывает поражение слизистой оболочки и подслизистого слоя, может доходить до мышечных волокон. Развивается заболевание при травмах, недавно перенесенных оперативных вмешательствах, отравлениях, неконтролируемом приеме некоторых медикаментов.
Хроническая язва развивается при отсутствии лечения гастрита, является запущенной формой болезни. Часто изъязвление поражают бактерии Хеликобактер, на дне язвы образуется гнойно-некротический участок. Такое заболевание может привести к опасным осложнениям: желудочному кровотечению и перфорации стенок желудка.
Как лечить язву желудка?
Перед назначением лечения, больной проходит ряд обследований. Если в ходе анализов было выявлено наличие Helicobacter pylori, гастроэнтеролог подбирает противобактериальные препараты. Другие медикаменты:
- регулируют кислотность желудка для скорейшего заживления тканей;
- снимают боли в животе;
- восстанавливают и поддерживают здоровую микрофлору в ЖКТ.
Во время терапии назначается диета, которая исключает риск дополнительного раздражения желудочных стенок.
Что хуже: гастрит или гастродуоденит?
Еще одно заболевание, похожее по симптомам на гастрит, это гастродуоденит. Но если при гастрите воспаляется только слизистая оболочка желудка, то при гастродуодените раздражение затрагивает также двенадцатиперстную кишку.
Патология возникает из-за хронических стрессов, злоупотребления острой и соленой пищей, на фоне гастрита, панкреатита и других болезней ЖКТ. Нельзя сказать, что гастрит или гастродуоденит лучше или хуже — каждое заболевание опасно и требует незамедлительного лечения.
Как лечить дуоденит?
Дуоденит требует комплексной терапии. В зависимости от общего состояния пациента, лечение дуоденита может включать прием следующих медикаментов:
- антацидные препараты (если кислотность в желудке повышена);
- лекарства, снимающие воспаление и ускоряющие заживление слизистой;
- обезболивающие средства, снимающие спазмы.
Часто прописываются витаминные комплексы. Выздоровление зависит от соблюдения правил здорового образа жизни: пациенту необходимо отказаться от сигарет и алкоголя, сбалансировать питание и режим дня.
Что такое панкреатит и его лечение
Приступ острого гастрита практически невозможно самостоятельно отличить от другого заболевания — панкреатита. Панкреатитом называют воспаление поджелудочной железы, при котором ферменты не поступают в ЖКТ, а активируются в самой железе, вызывая ее постепенное разрушение.
Симптомами панкреатита являются:
- резкая приступообразная боль в животе. При хроническом течении патологии болезненность постоянная, ноющая, с краткими периодами облегчения;
- Тошнота и рвота тошнота и рвота;
- расстройство стула.
Гастроэнтерологи разделяют панкреатит на острый и хронический. Лечение панкреатита зависит от его формы и степени повреждения поджелудочной железы.
От чего возникает панкреатит?
В 70% случаев панкреатит развивается при регулярном употреблении алкоголя, также он может возникнуть в качестве осложнения желчнокаменной болезни. Если вам диагностировали панкреатит, причины могут быть следующими:
- механические травмы живота;
- отравления;
- заражение ЖКТ бактерией Хеликобактер Пилори;
- паразитарные инвазии (например, описторхоз);
- врожденные аномалии строения поджелудочной железы.
Выявить причину панкреатита может только гастроэнтеролог после обследования.
Как определить: панкреатит или гастрит?
При гастрите и панкреатите главный симптом один — сильная боль в животе. При поражении поджелудочной железы, она может локализоваться в правом подреберье или отдавать в спину. Болезненность не уменьшается после приема антацидных средств, усиливается при употреблении в пищу жирных продуктов или алкоголя. При хроническом панкреатите боль в животе возникает регулярно, нарушается стул, больной может резко похудеть. Но самостоятельно распознать панкреатит невозможно — при боли в животе нужно записаться на консультацию к гастроэнтерологу.
Обследование при панкреатите
Для диагностики панкреатита назначаются лабораторные исследования: берется кровь на амилазу (фермент, вырабатываемый поджелудочной железой), проводится анализ мочи и анализ кала.
Также гастроэнтеролог направляет на инструментальные обследования. Например, признаки панкреатита хорошо видны на УЗИ: врач может различить воспаленные протоки, оценить размер железы, наличие в ней опухолей или конкрементов.
Как лечить панкреатит?
Терапия панкреатита зависит от формы заболевания: острой или хронической. Лечение острого панкреатита предполагает максимальную разгрузку железы: больному назначают голодание в течение первых суток, затем разрабатывают щадящую диету с минимальным содержанием жиров и углеводов. Может проводится симптоматическая терапия для устранения боли и поддержания функций ЖКТ.
Лечение хронического панкреатита состоит из нескольких шагов:
- прием обезболивающих средств;
- обеспечение функционального покоя железы за счет заместительной терапии (назначаются препараты с ферментами) и диеты.
Пациенту важно полностью отказаться от алкоголя, вести здоровый образ жизни. Хронический панкреатит может стать причиной перитонита, абсцесса, желтухи и других болезней).
Что входит в УЗИ органов брюшной полости?
Для диагностики заболеваний ЖКТ назначают УЗИ органов брюшной полости. Ультразвуковое исследование показывает состояние почек и надпочечников, забрюшинного пространства, брюшной аорты и других сосудов, поджелудочной железы, селезенки, желчного пузыря и печени.
На полученном изображении видно наличие инородных тел (например, камней), рубцовой ткани, новообразований. Врач может оценить размер органа, ширину протоков, определить очаг воспаления.
Когда делать УЗИ брюшной полости?
Какие заболевания позволяет диагностировать УЗИ? Панкреатит, мочекаменную болезнь, холецистит, гепатит, цирроз, доброкачественные и злокачественные опухоли. Ультразвуковое исследование назначается гастроэнтерологом при жалобах пациента на:
- внезапную потерю веса;
- боль в животе;
- расстройство стула;
- тошноту после употребления пищи;
- метеоризм;
- изжогу.
К УЗИ нужно подготовиться. За трое суток до процедуры исключить из рациона продукты, вызывающие повышенное газообразование (черный хлеб грубого помола, бобовые, зерновые). Приходить на УЗИ следует натощак, последнее употребление пищи — не позднее 8 часов до исследования. Больным сахарным диабетом разрешается выпить чай и съесть один-два сухарика на завтрак. Остальным пациентам нужно проходить УЗИ натощак.
Подготовка к гастроскопии желудка
Еще один тип исследования, который может назначит гастроэнтеролог, — гастроскопия или ФГДС. Это эндоскопическое обследование, предполагающее введение тонкой трубки (эндоскопа) в желудок через пищевод.
К этой процедуре необходимо подготовиться:
- накануне перед обследованием не есть после 22.00;
- утром не пить и не есть;
- отказаться от употребления алкоголя или курения накануне процедуры.
Если ФГДС назначено на вечернее время, последний прием пищи должен быть за 5-6 часов до посещения врача. В таком случае гарантирована гастроскопия без боли.
Кому назначают ирригоскопию?
Гастроэнтеролог может направить на ирригоскопию — рентгенологическое обследование толстого кишечника, которое показывает состояние кишечника, диаметр просвета, эластичность стенок. Ирригоскопию проводят при следующих жалобах:
- нарушения стула (хронические запоры или диарея);
- боль в животе;
- наличие в кале примесей слизи, крови, непереваренных кусочков пищи;
- кишечные кровотечения.
Для получения точных результатов, пациенту нужно подготовиться к процедуре: очистить кишечник с помощью слабительных средств или клизмы. О дополнительной подготовке к ирригоскопии и диете, которой необходимо придерживаться перед проведением исследования, расскажет гастроэнтеролог.
Боль в животе, запоры или метеоризм могут указывать и на другие болезни ЖКТ. Поэтому, если возникли неприятные симптомы в области желудка или кишечника, запишитесь на прием к гастроэнтерологу. Только врач сможет поставить диагноз и разработать лечение, которое нормализует работу желудка и кишечника и вернет здоровье и хорошее самочувствие.
Источник
Повышенная или пониженная кислотность желудка — симптомы, причины, рекомендации
Желудок является жизненно важным органом человека, без которого процесс пищеварения был бы невозможен. Он накапливает съеденную пищу, расщепляет ее до кашеобразного состояния, подвергая обработке желудочным соком.
Многие люди сталкиваются с такими неприятными симптомами, как боль в верхней части живота, снижение аппетита, проблемы со стулом, тошнота и рвота. Все это может быть причиной повышенной или пониженной кислотности желудка. В статье мы поговорим о том, как определить кислотность желудка, какие существуют симптомы патологии, и что делать для создания нормальной кислотности.
Симптомы повышенной и пониженной кислотности
Кислотностью называется показатель, характеризующий содержание соляной кислоты в желудочном соке. По сопутствующим симптомам можно определить понижена или повышена кислотность желудка.
Повышенная кислотность желудка характеризуется следующими симптомами:
- частые приступы изжоги;
- тяжесть и болезненные ощущения в эпигастрии;
- «кислая» отрыжка;
- проблемы со стулом (запоры, вздутие и др.).
Симптомы пониженной кислотности желудка:
- нарушение аппетита;
- дурной запах изо рта;
- нестабильный стул (чередование запоров и диареи);
- болезненные ощущения в области желудка;
- повышенное газообразование.
Причины понижения кислотности
Снижение pH кислотности желудка может произойти из-за многих факторов:
- неправильное питание (несбалансированный рацион, переедание или голод);
- злоупотребление алкогольными напитками;
- неправильно подобранные лекарственные препараты;
- наличие в организме паразитов;
- эмоциональные нагрузки, хронический стресс.
Как повысить кислотность желудка?
Пониженная кислотность желудка доставляет массу неудобств человеку и требует своевременного лечения. Существует несколько способов повышения кислотности:
- Медикаментозное лечение. В первую очередь врач должен подобрать необходимые препараты, стимулирующие выработку соляной кислоты. Также могут назначаться витаминные комплексы, содержащие витамины группы B и PP.
- Диета. Важными условиями нормализации кислотности является частое (дробное) питание, включающее все необходимые микроэлементы и витамины, а также исключение из рациона острых, сильно соленых и копченых блюд.
- Продукты, повышающие кислотность желудка. Свежие овощи и фрукты, содержащие аскорбиновую кислоту, помогут человеку нормализовать уровень pH (болгарский перец, капуста, смородина, цитрусовые, зелень).
Причины повышения кислотности
Повышению уровня кислотности способствуют следующие факторы:
- несоблюдение режима питания (длительные перерывы между приемами пищи, недоедание, переедание, большое количество съеденной жареной, острой пищи);
- злоупотребление алкоголем, курение;
- побочное действие лекарственных препаратов;
- стрессы.
Как понизить кислотность желудка?
Для лечения патологического уровня кислотности необходим комплексный подход, включающий несколько пунктов:
- Лекарственные средства. Для снижения кислотности пациенту могут назначаться антисекреторные препараты, антациды, гастопротекторы.
- Диета. При повышенной кислотности желудка необходимо питание, включающее продукты, понижающие уровень pH. К таким продуктам относятся огурцы, картофель, морковь, сладкие яблоки, хурма. Основу питания должны составлять зерновые каши, легкие бульоны, нежирное мясо, сырые овощи и фрукты.
- Достаточное количество чистой воды без газа. Для нормального функционирования организма взрослому человеку необходимо выпивать не менее 1,5-2 л негазированной воды.
Как узнать, какая кислотность желудка?
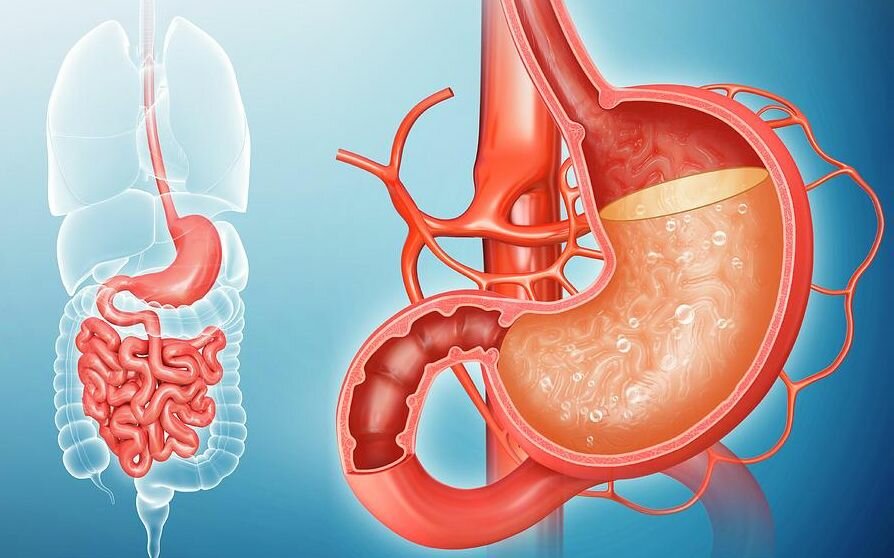 В норме кислотность желудка составляет от 1.5 до 2 pH. Для определения кислотности специалисты нашего медицинского центра используют лакмусовую pH-метрию, для максимально точного результата забор биоматериала осуществляется во время гастроскопии (ФГДС) непосредственно из ЖКТ.
В норме кислотность желудка составляет от 1.5 до 2 pH. Для определения кислотности специалисты нашего медицинского центра используют лакмусовую pH-метрию, для максимально точного результата забор биоматериала осуществляется во время гастроскопии (ФГДС) непосредственно из ЖКТ.
Неправильное питание, эмоциональное перевозбуждение, злоупотребление алкоголем и курение — все это приводит к нарушению кислотности желудка. Для того, чтобы патология не приобрела запущенный характер, крайне важно своевременно распознать симптомы и начать лечение при первых признаках нарушения. Обращайтесь к специалистам в «МедПросвет», которые проведут диагностику и подберут необходимую терапию!
Читайте также:
- Вздутие живота
- Синдром раздраженного кишечника (СРК)
- Дискинезия желчевыводящих путей (ДЖВП)
Источник
Кислотность желудка пониженная или повышенная?
Процесс пищеварения крайне важен для человека. Нормальная работа органов желудочно-кишечного тракта обеспечивает насыщение организма всем необходимым для жизни.
Одним из показателей функционирования пищеварительного тракта считается кислотность, то есть содержание кислоты в желудочном соке. Единицей измерения является pH (1pH — максимально кислая среда, 14pH — щелочная). Данный показатель определяется в таких отделах ЖКТ, как желудок, 12-перстная кишка, пищевод.
Во время обследования врач может узнать два показателя — стимулированный тип кислотности, а также базальный. Исследование проводится натощак. В норме кислотность сока в желудке должна составлять от 1 до 2 единиц. В различных частях органа показатель меняется.
«Нулевая кислотность желудка» подразумевает уровень pH, равный 7, то есть нейтральный показатель.
Для определения кислотности используются разные методы.
- Зондирование (наиболее информативный) — с помощью зонда производится забор материала и определение кислотности.
- Ацидотест — оценка характеристик мочи до и после приема (спустя 1,5 часа) определенного вещества.
- Анализ крови — исследование крови для установления уровня пепсиногена, антител к Helicobacter pylori, а также сывороточного гастрина, азота мочевины.
- Лакмусовая бумага — полоска кладется на язык, после чего по изменению ее окраски можно судить о кислотности, сравнивая с нормой. Синий цвет указывает на снижение показателя, красный — на повышение. Тест повторяется в течение 5 дней, натощак.
- Путем наблюдения за своими ощущениями после употребления определенных продуктов — человек с пониженной кислотностью может без проблем скушать кусочек лимона, чего нельзя сказать о людях с повышенной. Кроме того, у человека с низким показателем не наблюдается отрыжка после употребления 150 мл воды с содой (0,5 чайной ложки).
Симптоматически повышенная кислотность проявляется:
- изжогой,
- отрыжкой воздухом после еды;
- металлическим привкусом;
- ноющими болями в желудке;
- частыми запорами;
- тяжестью в животе.
Для снижения кислотности используются следующие средства:
- антациды (Маалокс, Альмагель);
- антисекреторные лекарства (Омез и другие);
- ингибиторы протонной помпы, например Пантопразол;
- Де-нол (при язвенной болезни).
Диета заключается в исключении перченых, жирных, жареных блюд, газировки, кофе, цитрусовых, шоколада, сдобы, крепкого чая. Предпочтение следует отдать блюдам на пару, отварным, тушеным продуктам. В сутки рекомендуется кушать 6 раз, так как показано дробное питание.
Симптоматически пониженная кислотность проявляется:
- отрыжкой «тухлыми яйцами»;
- метеоризмом, урчанием в животе;
- склонностью к диарее;
- дискомфортом в области желудка после еды.
Кроме симптомов со стороны пищеварительного тракта, у пациента может наблюдаться недомогание, анемия, сухость кожи, снижение массы тела, слабая иммунная защита.
Медикаментозная терапия при пониженной кислотности включает:
- настойку полыни (для активации желчеоттока);
- ферменты для облегчения переваривания (Креон, Мезим);
- витаминно-минеральные комплексы (для восстановления уровня витаминов, минералов).
В рацион следует добавить молочку, отвар шиповника, имбирь, тыквенные семечки, хлеб, картофель, крупы.
Причиной изменения показателя кислотности может стать:
- несоблюдение питательного режима;
- пагубные привычки;
- прием некоторых лекарств;
- частые стрессы;
- органная патология (дисфункция желудка, поджелудочной железы).
Чтобы избежать развития патологии органов ЖКТ, рекомендуется придерживаться принципов правильного питания, контролировать свое психоэмоциональное состояние и регулярно проходить профилактическое обследование.
Источник