Гастрит ознаки та причини
Содержание статьи
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
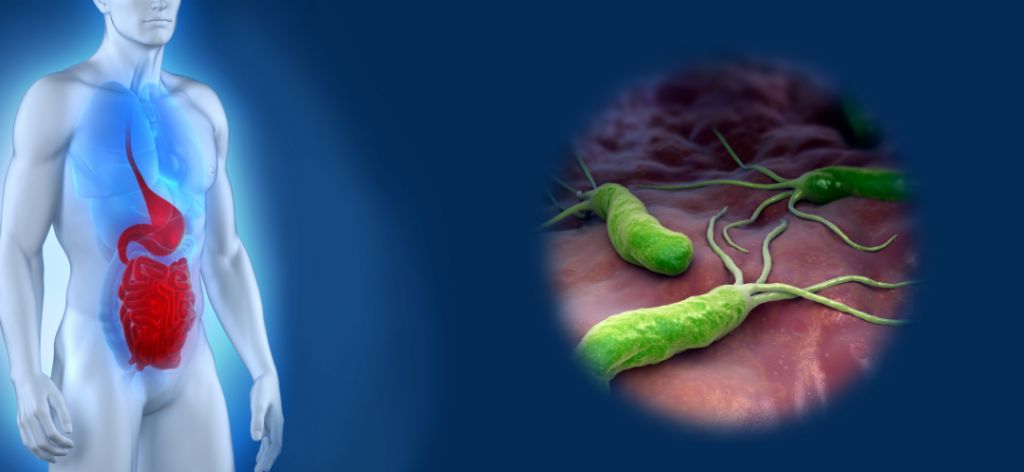
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
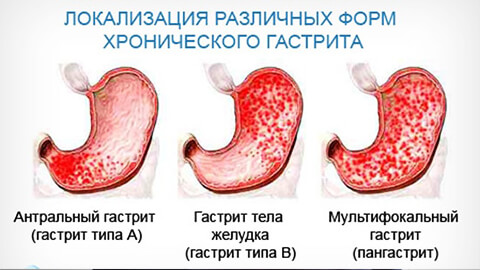
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
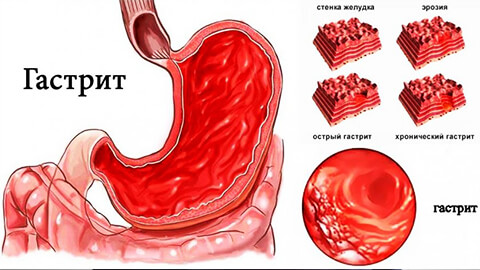
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник
Гастрит — симптоми і лікування хронічного гастриту у дорослих
Запалення слизової оболонки шлунка – одне з часто зустрічаються захворювань людини. Приблизно 80-90% людей, на протязі життя, мали хоча б один епізод цієї недуги. У літньому віці до 70-90% людей страждають різними формами гастритів. Хронічна форма гастриту може трансформуватися в виразкову хворобу, рак шлунка.
Що таке гастрит?
Гастрит – це запалення слизового шару шлунка, що приводить до порушення функцій цього органу. При виникненні гастриту їжа починає погано перетравлюватися, що обертається занепадом сил і нестачею енергії. Гастрит, як і більшість хвороб, буває гострим і хронічним. Крім того, розрізняють гастрит зі зниженою, нормальною та підвищеною кислотністю шлунка.
В даний час гастрит вже можна назвати захворюванням століття. Їм хворіють як дорослі, так і діти. А за даними статистики охорони здоров’я, в Росії близько 50% населення має гастрит в будь-якій формі.
Гастрит характеризується різноманіттям зовнішніх і внутрішніх причин, що провокують розвиток патології. Клінічно він протікає у вигляді запалення (гострого або хронічного). Гостре запалення протікає короткочасно. Пошкодження слизових оболонок шлунка концентрованими кислотами, лугами та іншими хімічними речовинами небезпечно летальним результатом.
Патогенез хронічного гастриту
Тривало (хронічно) протікає недуга знижує якість життя і проявляється у вигляді болів, а також:
- тяжкості в області живота;
- печії;
- відрижки;
- блювоти;
- проносу і / або запору;
- здуття;
- метеоризму – відходження газів;
- поганого запаху з рота.
Хронічна форма небезпечна атрофією слизової оболонки шлунка. В результаті цього залози шлунка перестають нормально функціонувати. На місці здорових клітин формуються атипові клітини. Розбалансування процесу самовідновлення клітин слизової шлунка – одна з причин виразки і раку шлунково-кишкового тракту.
Шлунок – найбільш уразливий відділ травної системи. У ньому відбувається як мінімум три складні процеси травлення: це механічне перемішування харчового кома, хімічне розщеплення їжі і всмоктування поживних речовин.
Найбільш часто пошкоджується внутрішня стінка шлунка – слизова оболонка, де відбувається вироблення двох взаємовиключних компонентів травлення – шлункового соку і захисного слизу.
Травлення в шлунку – тонко настроєний біохімічний процес організму. Це підтверджується в нормі кислому рН середовищем шлункового соку (основний його компонент – соляна кислота), але також відмінністю параметрів кислотності в різних його частинах. Висока кислотність (рН 1,0-1.2) спостерігається в початковому відділі шлунка, а низька (рН 5,0-6,0) – в місці з’єднання шлунка з тонким відділом кишечника.
Парадокс полягає в тому, що у здорової людини шлунок не тільки не перетравлює сам себе, але ще і шлунковий сік, що виробляється залозами в різних частинах органу, має різні властивості. При цьому рН-середовище в стравоході нейтральна, а в дванадцятипалій кишці (перший відділ тонкого кишечника) – лужна.
Неприємне, хворобливе відчуття людини при гастриті – печія – в першу чергу, є результатом порушення кислотно-лужного балансу в одному з відділів шлунково-кишкового тракту. Крім того, відхилення кислотного балансу від норми в окремих частинах шлунка лежить в основі патогенезу гастриту із зниженою або підвищеною кислотністю.
Грубе вплив на процес травлення: харчове або хімічне отруєння, викид жовчі в шлунок, кишкові інфекції, регулярний прийом деяких лікарських препаратів, газованих напоїв, алкоголю та інші фактори негативно відбивається на стані слизової оболонки шлунка. Доведено серйозний вплив мікробного фактора на розвиток гастритів.
Короткочасне надзвичайний вплив на процес травлення обмежується клінічними проявами у вигляді гострого запалення наступного характеру:
- гастрит
- катарального;
- фібринозного;
- некротичного;
- флегмонозного.
Катаральний гастрит пов’язаний з нераціональним харчуванням і легкими харчовими отруєннями. Фібринозний і некротичний гастрити зазвичай викликаються отруєннями солями важких металів, концентрованими кислотами і лугами. Флегмонозний гастрит обумовлений травматичним пошкодженням стінки шлунка.
Тривала дія на ослаблений організм закінчується розвитком хронічного патогенезу, посиленого виразковими процесами на стінках шлунка. Гастрити можуть бути провісниками онкологічних процесів в шлунково-кишковому тракті.
Різноманіття проявів гастритів шлунка у людини підтверджується їх складної класифікацією. Деталізація клінічних симптомів гастритів вкрай необхідна гастроентерологів при призначенні лікувальних процедур. У нашому випадку це ілюстрація різних форм захворювання для формування у читача узагальненого уявлення про гастритах.
Причинами гастритів можуть бути мікроби Helicobacter pylori і ін. В окремих випадках специфічні мікроорганізми провокують приблизно 80% гастритів. Хелікобактер не є єдиною причиною цього захворювання.
Гастрит з підвищеною кислотністю
Інша група гастритів не пов’язана з мікробами, хоча на певних етапах цей зв’язок може проявлятися.
Немікробні гастрити діляться на кілька груп:
- Алкогольні. Захворювання розвивається під дією регулярного вживання міцних спиртних напоїв (алкоголь має лужну рН) на тлі інших численних факторів, пов’язаних із загальним негативним впливом великих доз етилового спирту на організм;
- НПЗЗ обумовлені гастрити. НПЗЗ – це нестероїдні протизапальні засоби, які застосовують при багатьох захворюваннях в якості жарознижуючих, знеболюючих і антиагреганти препаратів. Найбільш відомі ліки цієї фармакологічної групи – ацетилсаліцилова кислота (аспірин), анальгін, диклофенак, індометацин, кетопрофен, ібупрофен, піроксикам. Безконтрольне використання НПЗЗ стимулює розвиток гастриту, а потім його трансформацію в виразкову хворобу шлунка.
- Пострезекціонні. Такий гастрит розвивається після вимушеного хірургічного видалення частини шлунка.
- Хімічно обумовлені гастрити. Розвиваються в результаті випадкового або спеціального проковтування хімічних речовин, що володіють агресивними властивостями стосовно білків слизових оболонок шлунка.
- Гастрити невідомого походження.
У професійній медицині використовуються також інші класифікації гастритів, в тому числі, за типом поширення патогенезу:
- Аутоімунний гастрит (тип А);
- Екзогенний гастрит (тип В), що провокується Нelicobacter pylori;
- Змішаний гастрит (тип А + В);
- Гастрит (тип С), що провокується НПЗЗ, хімічними подразниками або жовчю;
Особливі форми гастритів;
- Гастрити на тлі зниження і підвищення секреції соляної кислоти;
- Інші форми морфологічних і функціональних проявів гастриту.
Їх диференціація передбачає використання складних медичних лабораторних або інструментальних методик на етапі діагностики захворювання. Тому опис гастритів, що мають приблизно однакові клінічні симптоми, але відрізняються глибинними механізмами патогенезу, для широкого кола читачів не представляє інтересу.
Зупинимося детальніше на основних ознаках і симптомах гастритів, які можуть послужити підставою для звернення людини до лікувального закладу за допомогою.
Гастрити відрізняються різноманітністю ознак, але можуть протікати і без яскраво виражених проявів. Найбільш характерний симптом – біль в області сонячного сплетіння, що підсилюється після прийому деяких видів їжі, рідин і ліків, особливо що володіють підвищеною агресивністю до слизової оболонки шлунка. Іноді біль посилюється в проміжку між прийомами їжі. При гастриті протипоказані гостра їжа, алкоголь, газовані напої та інші продукти, вживання яких призводить до загострення гастриту.
Профілактика гастриту, правильне харчування
Важливими, але менш постійними ознаками гастриту, є печія, блювання і відрижка. Хвороба іноді проявляється здуттям живота і частим відходженням газів. Поява двох і більше з вищевказаних симптомів на тлі болів в животі є підставою підозрювати гастрит.
На захворювання вказує і прийом незадовго до нападу болю гострої їжі, лікарських препаратів і агресивних рідин.
Значно складніше визначити симптоми хронічного гастриту. Тривалий час ознаки хвороби обмежуються нерегулярним стільцем, нальотом на мові, швидкою стомлюваністю, бурчанням і переливами в животі в проміжку між прийомами їжі, метеоризмом, періодично виникаючими проносами або запорами.
Гастрит в хронічній формі зазвичай не робить істотного впливу на клінічний стан хворого, за винятком зниження якості життя. У легкій формі хронічний гастрит характеризується запорами і проносами. У важкій формі, окрім зазначених – частим відходженням кишкових газів, анемією, сонливістю, холодним потіння, посиленою перистальтикою, поганим запахом з рота.
Симптоми при підвищеній кислотності
Найбільш поширені ознаки гастритів з підвищеною кислотністю, крім загальних симптомів (блювота, нудота):
- Тривалі болі в сонячному сплетінні, що зникають після прийому їжі;
- Часті проноси;
- Печія після вживання кислої їжі;
- Часті позиви на відходження газів з рота – відрижка.
Симптоми при зниженій кислотності
Найбільш поширені ознаки гастритів з пониженою або нульовою кислотністю:
- Постійний неприємний присмак у роті;
- Важкість у животі після їжі;
- Відрижка «тухлими яйцями»;
- Бурчання;
- Нудота в ранкові години;
- Проблеми з регулярністю дефекації;
- Огидний запах з рота.
Симптоми загострення гастриту
Рецидив хронічного гастриту характеризується різноманіттям ознак, найбільш часто зустрічаються такі симптоми:
- Постійна або періодичний біль в сонячному сплетінні, яка посилюється відразу після їжі, або навпаки, при тривалому голодуванні;
- Відрижка повітрям, печіння в грудині, печія після прийому їжі, металевий присмак у роті;
- Нудота, ранкова блювота напівперевареною їжею з характерним кислим присмаком, іноді блювота жовчю;
- Посилене слиновиділення, спрага, слабкість;
- Прояви диспепсії (запор, пронос);
- Запаморочення, серцебиття, головний біль.
Симптоми загострення ерозивних (важких) форм гастриту доповнюються блювотою з кров’яними згустками, іноді блювотою з темним кольором блювотних мас. Шлункова кровотеча під час дефекації проявляється калом чорного кольору. Іноді шлункова кровотеча можливо визначити тільки лабораторними методами. Масоване внутрішня кровотеча проявляється блідістю шкіри і слизових оболонок і легко визначається за кольором склер очей, запаморочення, шуму у вухах.
Біль у шлунку – болі в області черевної стінки (порожнини) – важливий симптом гастриту. Тим часом, болі супроводжують і інші захворювання органів черевної порожнини, які узагальнено називають ” гострий живіт ”. Неприємні відчуття проявляються у вигляді різей, а також колючих, давили, що стріляють, пекучих і інших видів болю.
Синдром гострого живота – це може бути апендицит, холецистит, панкреатит, рак шлунка, рефлюкс, закупорка кишечника і інші патології. Всі болі при вищевказаних захворюваннях в тій чи іншій мірі поєднуються з іншими симптомами, характерними для гастриту – блювотою, нудотою, відрижкою, запором, проносом, зміною температури тіла.
Біліарний рефлюкс гастрит, симптоми
Болі, що нагадують біль у шлунку, можуть бути симптомом інфаркту міокарда, запалення оболонок серця і легенів, переломів ребер. Біль в шлунку може спостерігатися при вірусних, бактеріальних і паразитарних патологіях в кишечнику, специфічних жіночих проблемах, неврозах, цукровому діабеті.
У домашніх умовах можна розпізнати біль, обумовлену саме гастритом. Найбільш характерними для гастриту і відрізняють його від інших патологій «гострого живота» є біль, що підсилюються після:
- Прийому їжі, особливо гострої і копченої;
- Вживання алкоголю або певних ліків, зокрема, нестероїдних протизапальних препаратів;
- Тривалої перерви в прийомі їжі.
Решта варіантів виникнення болю в шлунку при відсутності навичок клінічної роботи і можливості використовувати лабораторні та інструментальні методи дослідження можна легко сплутати з симптомами інших недуг.
Читати по темі: Міжхребцева грижа: симптоми і лікування
Источник