Фолликулярный гастрит как его лечить что это
Содержание статьи
Как вылечить фолликулярный гастрит желудка
Гастрит очень распространенное заболевание и встречается у людей разного возраста и пола. Патология наблюдается и у школьников средних классов, а также у подростков. Болезнь имеет много разновидностей и еще больше, вызывающих его причин.
Фолликулярный гастрит очень редкий вид заболевания, который встречается в соотношении 1100 пациентов, тем не менее такая форма существует. Второе ее название — лимфоидная или лейкоцитарная. В международной классификации гастритов тип заболевания формулируется, как «особый». Развивается патология на основе уже поврежденной слизистой оболочки желудка, то есть вследствие хронической формы гастрита.
Что это за патология
Патологический процесс проявляется в появлении на желудочной стенке фолликулов, которые образуются из лейкоцитов. Они нарушают пищеварение, вызывают дисфункцию в работе ЖКТ. Основной причиной развития патологи считают хронический гастрит, вызванный Х.пиллори.
Бактерии проникают в клетки эпителия слизистой оболочки желудка, а выделяемые ими кислоты нарушают работу пищеварительного тракта. Снижается моторика и секреторная деятельность ЖКТ. Иммунная система человека, пытаясь обезопасить желудок от вредного воздействия микробов, старается уничтожить их, посылая в места повреждения лейкоциты.
В результате этого на оболочке желудка происходит накопление лейкоцитов, которые превращаются в фолликулы, иногда достигающие больших размеров. Угнетая жизнедеятельность бактерий, такие образования наносят вред работе пищеварительной системы, поскольку снижают секреторную способность желез эпителия желудка. При прогрессировании гастрита фолликулы покрывают внутренние стенки плотным слоем, значительно утолщая их. Это снижает выделение соляной кислоты, необходимой для переваривания пищи.
Фолликулярный гастрит: как протекает недуг и как его лечить
Такой вид встречается крайне редко, поэтому врачи зачастую затрудняются с назначением терапии при данной форме недуга. Эта разновидность развивается на фоне уже существующей болезни желудка. Возникает патология вследствие заражения хеликобактериями. Антральный отдел желудка в данном случае является благоприятным местом для бактерий.
В медицинской практике очень редко встречается такая форма гастрита. В процессе его развития образованные фолликулы препятствуют пищеварительной функции. Данный недуг еще называют лимфоцитарным гастритом, и его основные симптомы такие:
- кислый привкус во рту;
- изжога;
- метеоризм;
- частая отрыжка;
- тошнота;
- постоянное ощущение тяжести в желудке;
- боль в верхней области живота.
Причины
Фолликулярная форма гастрита является вторичной патологией и формируется на базе поврежденной слизистой, вызванной хроническим типом заболевания. Основной причиной его появления считают поражение воспаленной оболочки бактерией Х. пиллори. Но существуют иные факторы, способные спровоцировать начало развития этой редкой формы гастрита:
- погрешности в питании (много жирной пищи, фаст-фуд);
- неправильные диеты (голодание);
- стрессы;
- постоянное эмоциональное напряжение;
- дисфункции вегетативной нервной системы.
Кроме этого провоцируют развитие фолликулярного гастрита пристрастие к алкоголю и табакокурение, постоянные перекусы «на ходу», вследствие которых пища плохо пережевывается и систематически раздражает стенку желудка.
Методы лечения фолликулярного гастрита
О фолликулярном типе в интернете информации почти нет: эта форма гастрита вторична, является сопутствующим заболеванием и ставится крайне редко. Но такой диагноз существует, а значит, и заболевшие этой болезнью тоже.
Любая форма гастрита — это воспаление. В зависимости от подтипа воспаление может быть только в слизистой желудка или же с проникновением в более глубокие слои. Фолликулярный гастрит появляется на фоне уже существующего гастрита любой другой формы. Самый высокий риск — у больных, перенесших хеликобактерное инфекционное заболевание.
Справка: Хеликобактер Пилори — бактерия, которая вызывает инфекцию, в следствие которой в желудке больного развивается гастрит. Инфицирование происходит через бытовые предметы, грязные руки, немытые фрукты и овощи и т. д. Развитие болезни может произойти через несколько лет после заражения, когда совпадут благоприятные факторы (низкий иммунитет, плохое питание и т. д.). До этого бактерия находится в спящем состоянии, и человек ее не замечает. Выявить наличие бактерии можно с помощью различных анализов.
Клиническая картина
Клиника фолликулярного гастрита сходная по симптоматике с остальными формами патологии и проявляется в виде:
- изжоги;
- отрыжки кислым;
- «голодными болями», возникающими по утрам или через некоторое время после приема пищи;
- нарушением стула (запор, понос);
- отсутствием аппетита (из-за застоя пищи в ЖКТ).
Нарушение пищеварения ведет к образованию застойных процессов в желудочном тракте. Поэтому больные жалуются на тяжесть в желудке, появляющуюся после еды, тошноту, иногда рвоту. Из-за снижения моторики ЖКТ, у таких пациентов наблюдается частая смена поносов запорами. По причине плохого расщепления пищи и всасывания питательных веществ, визуально отмечают у больных бледность кожных покровов, ломкость волос и ногтей, исхудание, язык обложен белым налетом. Кроме этого у них снижается аппетит, присутствует чувство постоянной усталости.
Причины и симптомы
Лимфоидный гастрит не относится к самостоятельным заболеваниям. Он возникает на фоне уже имеющихся патологий в эпителии слизистого слоя. В подавляющем большинстве случаев воспалительный процесс в желудке начинается из-за инфицирования организма бактерией хеликобактер пилори.
Для развития воспаления и роста микроорганизмов необходимы соответствующие условия. Спровоцировать активизацию бактерий в организме могут следующие факторы:
- неправильное питание, длительное голодание, злоупотребление вредной и жирной пищей;
- нервные переживания, сильные психоэмоциональные нагрузки;
- длительный прем алкогольных напитков, частое курение;
- нарушения вегетативной системе организма.
Симптомы фолликулярного гастрита подобны признакам других форм гастритов, инициированных бактерией хеликобактер. Основными признаками можно считать:
- болевой синдром, проявляющийся в утренние часы, а также через некоторое время после приема пищи;
- кислая отрыжка, изжога, возникающая из-за избытка соляной кислоты в желудке;
- снижение аппетита;
- нарушение функций кишечника, что проявляется поносом и запорами.
При развитии воспалительного процесса в желудке появляются ощущения тяжести, распирания и вздутия. Также появляется тошнота, которая часто сопровождается рвотой. Диарея может сменяться запором, что происходит довольно часто.
При запущенной форме заболевания состояние больного ухудшается. Появляется слабость, общая усталость организма. Характерны бледность и сухость кожи, на языке появляется белый налет. Понижение аппетита влечет к уменьшению веса пациента.
Диагностические процедуры
Сложность в установлении точного диагноза состоит в том, что этот тип гастрита является редким и не имеет специфических проявлений, характерных только ему. Поэтому во время диагностики нужно отличить фолликулярную форму гастрита от атрофической и гипертрофической, поскольку на поверхности эпителия желудка появляются округлые образования и складки с эрозиями, как при этих патологиях.
Для уточнения диагноза в обязательном порядке проводят эндоскопию и с помощью зонда осматривают пораженный участок слизистой желудка. Кроме этого делают забор материала для гистологического исследования. Цитология проводится для исключения онкологии, а также определения типа гастрита.
После опроса и сбора анамнеза больному назначают:
- общий и биохимический анализ мочи и крови;
- эхокардиограмму брюшной полости;
- анализ кала.
Исследования помогают выявить отклонения от нормы в формуле крови, а также наличие посторонних примесей в кале и моче.
Диагностика
Как и многие другие, данная форма гастрита не отличается какими-либо характерными особенностями, чем и затруднено её диагностирование. Даже опытные гастроэнтерологи порой затрудняются с постановкой диагноза. Таким образом, только вовремя проведенное и полноценное исследование проблемы, может гарантировать человеку выздоровление.
В основе диагностики следующие методы исследований:
- Сбор анамнеза. Врач при этом изучает предшествующие заболевания пациента и историю болезней его близких родственников.
- Изучение симптоматики. Доктор интересуется самыми ярко выраженными симптомами, которые возникли у больного.
- Эндоскопическое исследование. Для данной процедуры используется специальный зонд, который вводится в желудок пациента. Это позволяет изучить состояние слизистой больного.
- Биопсия. Чаще всего процедура осуществляется во время эндоскопического исследования. Зондом врач осуществляет забор небольшого кусочка слизистой желудка, после чего его изучают в лаборатории на признак наличия злокачественных клеток.
- В некоторых случаях пациентам рекомендуют сдачу анализов крови, мочи и кала. Это позволяет выявить признаки воспаления и внутреннего кровотечения у пациента.
Важно: Пациентам могут назначить и эхокардиограмму органов брюшной полости. В некоторых случаях данная процедура имеет особенное диагностическое значение.
Лечение
Если диагноз фолликулярный тип гастрита подтвержден исследованиями, то нужно незамедлительно приступать к терапии. Самолечение проводить не следует, поскольку, несмотря на то, что заболевание проходит без ярко выраженной симптоматики и периодов обострения, оно является опасным. Сами фолликулы не перерождаются в онкологию, а вот железы слизистой, которые атрофируются из-за патологических процессов, происходящих на стенках желудка, могут преобразиться в онкологическую форму. Поэтому следует точно выполнять советы врача и исход заболевания будет положительным.
Лечение фолликулярного гастрита подразумевает следующие этапы:
- медикаментозная терапия;
- диетическое питание;
- режим питания;
- народное лечение в период ремиссии.
Для снятия симптоматики проводят терапию лекарствами, действие которых направленно на устранение бактерии Х.пиллори и восстановлении слизистой желудка.
- Применяют антибиотики двух типов. Они способствуют угнетению жизненных функций микробов и их гибели. Курс лечения составляет 10-14 дней. Если эффект оказался не полным, то одну группу препаратов заменяют другой (Метронидазол, Клацид, Амоксиклав).
- Антациды. Их действие направленно на снижение кислотности соляной кислоты уменьшение агрессивного воздействия на стенки желудка (Альмагель, Фосфалюгель).
- Ферментативные лекарства назначают для улучшения процесса пищеварения, нормализации микрофлоры ЖКТ (Панзинорм, Мезим).
- Альгинаты создают защитную пленку, способную оградить стенки желудка от вредного воздействия пищи и соляной кислоты (Гевискон).
- Спазмолитики расслабляют гладкую мускулатуру, снимают болевой приступ (Но-шпа, Спазмолгон).
- Витаминные препараты способствуют ускорению процессов регенерации слизистой ткани, повышению иммунных свойств организма.
Лечение медикаментами нужно проводить строго по предложенной доктором схеме. Прием антибиотиков при поражении Х. пиллори осуществляется назначенным врачом сроком. Самостоятельно отменять препараты не стоит, даже при улучшении общего состояния, поскольку бактерии полностью не погибли, а только замедлился процесс их размножения.
Прерывание приема антибиотиков способствует развитию привыкания микроорганизмов к данному лекарству.
Методы лечения фолликулярного гастрита
О фолликулярном типе в интернете информации почти нет: эта форма гастрита вторична, является сопутствующим заболеванием и ставится крайне редко. Но такой диагноз существует, а значит, и заболевшие этой болезнью тоже.
Любая форма гастрита — это воспаление. В зависимости от подтипа воспаление может быть только в слизистой желудка или же с проникновением в более глубокие слои. Фолликулярный гастрит появляется на фоне уже существующего гастрита любой другой формы. Самый высокий риск — у больных, перенесших хеликобактерное инфекционное заболевание.
Справка: Хеликобактер Пилори — бактерия, которая вызывает инфекцию, в следствие которой в желудке больного развивается гастрит. Инфицирование происходит через бытовые предметы, грязные руки, немытые фрукты и овощи и т. д. Развитие болезни может произойти через несколько лет после заражения, когда совпадут благоприятные факторы (низкий иммунитет, плохое питание и т. д.). До этого бактерия находится в спящем состоянии, и человек ее не замечает. Выявить наличие бактерии можно с помощью различных анализов.
Правильное питание
Большое значение в проводимой терапии имеет диета. Она разрабатывается диетологом или гастроэнтерологом индивидуально, зависимо от клинической картины и состояния больного.
Но существуют определенные правила, которым необходимо следовать всем больным с фолликулярным гастритом без исключения.
- Питание должно быть частым (5-6 раз в сутки), но мелкими порциями (200-250 г), чтобы не создавать нагрузку на пищеварительный тракт. По этой же причине следует хорошо пережевывать еду и осуществлять последний прием пищи за 3 часа до сна. Ни в коем случае нельзя переедать.
- Предпочтение следует отдавать отварным, запеченным или тушеным блюдам. Еда должна быть легкой, вкусной и эстетически оформленной, чтобы пробудить у больного аппетит, поскольку во время болезни он отсутствует.
- В рационе питания должны преобладать растительные жиры, постное мясо, очищенное от грубых волокон и рыба не жирных сортов.
- Больным можно супы-пюре, рагу, каши, запеканки, желе, муссы и суфле.
- Мясные изделия лучше готовить на пару или запекать без применения жира.
- Растительное масло используется только в салаты, но не подвергается термической обработке.
- Овощи желательно употреблять вареными, а при выборе фруктов и ягод следует обращать внимание на содержание в них фруктовых кислот (кислые сорта нельзя).
При фолликулярном гастрите нельзя включать в рацион:
- зеленый горошек;
- фасоль;
- редьку, редис;
- горох, бобы;
- кукурузу;
- грибы;
- кислые ягоды и фрукты;
- лук, чеснок;
- специи;
- жирную и острую пищу;
- сдобу и сладости с кремом.
Также больным категорически запрещается курить, употреблять спиртные напитки, крепкий чай и кофе.
Профилактика
Для того чтобы исключить рецидивы фолликулярного гастрита следует в период ремиссии не нарушать предложенное врачом меню, а также использовать настои трав, способных улучшить процессы регенерации слизистой желудка. Хорошо помогает в этом случае отвар из лекарственных растений (ромашка, аир, зверобой, мята), настойка прополиса ( 10 кап. на 100 мл воды 3 раза в день до еды), мед.
Лечебный эффект оказывает масло облепихи (пить по 1 ч. л. за 30 мин до еды). Стакан свежеприготовленного картофельного сока, выпитого натощак, нейтрализует действие соляной кислоты.
Кроме этого людям, имеющим гастрит, нужно избегать стрессовых ситуаций, стараться всегда пребывать в хорошем настроении. Ежедневно выполнять зарядку, вести активный образ жизни, но не переутомляться. Также следует вовремя кушать, чтобы не допускать выделение желудочного сока «вхолостую».
Очень важно. Необходимо избавиться от вредных привычек, проходить регулярные осмотры у своего лечащего врача, а если появились нежелательные симптомы, то посетить его внепланово. Не нужно заниматься самолечением, поскольку не вовремя фолликулярный тип гастрита грозит перерасти в более серьезное заболевание.
( 1 оценка, среднее 4 из 5 )
Источник
Гастрит
Гастрит — это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым — возникшим впервые, или хроническим — с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям — нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно — требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность — неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий — треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные — возникающие по внутренним причинам, и экзогенные — вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания — еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды — жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств — аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
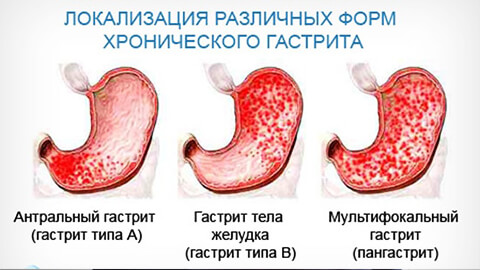
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей — химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее — это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип — катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит- воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
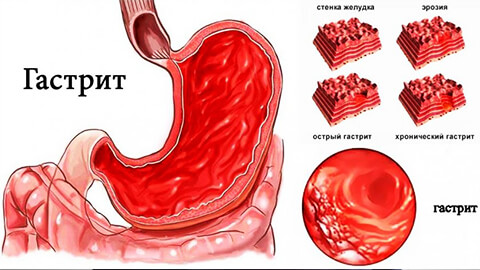
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток — атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе — это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд — исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» — он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило — диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы — манная, гречневая, рисовая, овсяная. Запрещенные — перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное — 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность — все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе — все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности — антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы — семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник