Факторы защиты и факторы агрессии при хроническом гастрите
Содержание статьи
Что вызывает хронический гастрит и гастродуоденит?
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Причины хронического гастрита и гастродуоденита у детей
Хронический гастродуоденит и язвенную болезнь у детей относят к полиэтиологическим (мультифакторным) заболеваниям. Однако в последние годы существенно изменились традиционные представления о механизмах формирования хронического гастрита и язвенной болезни. Открытие в 1983 г. В. Marshall Helicobacter pylori (HP) стало основанием для пересмотра прежних представлений об этиологии и патогенезе заболеваний желудка и двенадцатиперстной кишки у детей. Проведённые в нашей стране исследования установили факт инвазии HP более чем у 80% детей с хроническими заболеваниями верхних отделов пищеварительного тракта. Частота встречаемости HP увеличивается с возрастом: в 5-6 лет она составляет 45%, к 12-14 годам — 60-70%. Хронические гастриты, гастродуодениты, язвенная болезнь патогенетически связаны с этой инфекцией. В структуре хронических гастритов 70% приходится на гастрит, ассоциированный с HP. У больных язвенной болезнью HP обнаруживают в слизистой оболочке антрального отдела желудка у 90-100% обследуемых, при поверхностных поражениях гастродуоденальной слизистой оболочки — у 36-81% детей. Дуоденит развивается чаще на фоне хеликобактерного гастрита и метаплазии эпителия двенадцатиперстной кишки в желудочный (60-86%). Инфекция может распространяться через источники водоснабжения; микроорганизм сохраняет жизнедеятельность в воде в течение нескольких дней, и культивировать его можно из кала, слюны, налёта на зубах инфицированных лиц. Трансмиссия инфекции от индивидуума к индивидууму происходит либо фекально-оральным, либо орально-оральным путём. Бактериальная колонизация слизистой оболочки желудка осуществляется адгезией микроорганизмов к эпителиальным клеткам посредством рецепторного взаимодействия. Заражение HP приводит к возникновению воспалительного инфильтрата в слизистой оболочке, включая собственную пластинку желудка, и метаплазированных участков слизистой оболочки двенадцатиперстной кишки вследствие разрушения её защитного слоя продуцируемыми микроорганизмом ферментами. В современной литературе описаны многочисленные случаи носительства HP. Однако проспективные эпидемиологические исследования, проводимые в различных странах, показали, что заселение HP и длительное персистирование инфекции на слизистой оболочке желудка всегда вызывает качественные изменения с её стороны, приводящие к развитию атрофии, кишечной метаплазии и, как следствие, к канцерогенезу. Так, эндоскопические признаки нодулярного гастрита, косвенно указывающие на степень воспалительных изменений, наблюдали у 11% детей в начале наблюдения; они нарастали до 64% к концу первого года и 80% к концу второго года (преимущественно у мальчиков) при постоянной плотности колонизации тела желудка и антрум. Кроме того, отмечено бессимптомное течение язвенной болезни у 38% родителей детей, страдающих воспалительными заболеваниями верхних отделов ЖКТ. Установлено, что бактерия может персистировать в организме человека до тех пор, пока не будет проведена эрадикационная терапия.
Помимо инфекционной теории патогенеза гастродуоденитов, существует ряд эндогенных этиологических факторов, влияющих на слизистую оболочку через нервно-рефлекторные и эндокринно-гуморальные воздействия при нарушении работы ЦНС, эндокринной системы, дисбалансе между факторами агрессии и защиты органов гастродуоденальной системы.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Эндогенные факторы
- Регуляторные нарушения ЦНС и её вегетативных отделов (посттравматическая энцефалопатия, гипоталамический синдром, невроз, невротические состояния) приводят к нарушению моторно-эвакуаторной функции гастродуоденального отдела ЖКТ.
- Эндокринные заболевания (сахарный диабет, гипотиреоз, эндемический зоб, синдром Иценко-Кушинга, ожирение, патология надпочечников и половых желёз) повышают значение кислотно-пептического фактора: происходит повышение кислотной продукции в желудке и возрастает уровень гормонов, регулирующих моторную функцию (секретин, холецистокинин, мотилин).
- Наличие дуоденогастрального рефлюкса, в результате чего повреждающее действие на слизистую оболочку оказывают ферменты поджелудочной железы, желчные кислоты, лизолицетин. Это способствует повышению уровня гистамина и тромбоксана, а они в свою очередь усиливают гиперемию и отёк слизистой оболочки.
- Хронические заболевания, сопровождающиеся развитием недостаточности кровообращения (сердечная и дыхательная недостаточность с тканевой гипоксией), — возникновение микроциркуляторных расстройств (участки гиперемии, венозного застоя, периваскулярный отёк).
- Аллергические и аутоиммунные заболевания — васкулиты, локализующиеся в сосудах желудка и двенадцатиперстной кишки.
- Изменения в фагоцитарном звене иммунитета, нарушения в соотношении субпопуляций Т-лимфоцитов клеточного иммунитета.
- Операции на органах брюшной полости.
[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Экзогенные факторы
- Нарушение режима питания: нерегулярность приёма пищи, значительные интервалы между едой, сухоедение, переедание, большое количество пищи, обладающей сокогонным действием.
- Длительный приём лекарственных препаратов (салицилаты, глюкокортикоиды, нестероидные противовоспалительные средства, цитостатики, препараты пиримидинового ряда).
- Стрессовые ситуации — значительные школьные и внешкольные нагрузки, неблагоприятная семейная обстановка, конфликты со сверстниками.
- Гипокинезия.
- Пищевая аллергия — усиление воздействия гистамина, увеличение активности калликреин-кининовой системы.
- Различные интоксикации — наличие очагов хронических инфекций.
- Придают значение также наследственным факторам — полигенный тип наследования с большой ролью экзогенных факторов.
[23], [24], [25], [26], [27]
Агрессивные факторы
К агрессивным факторам желудочно-дуоденального содержимого относят соляную кислоту, пепсин, панкреатические ферменты, желчные кислоты, изолецитины, ЯР-инфекцию, длительный пептический протеолиз, гипергастринемию.
[28], [29], [30], [31], [32], [33], [34], [35]
Факторы защиты
Слизеобразование, щелочная секреция, регенерация покровного эпителия, свойства слюны, процессы биотрансформации (замедление метаболизма ксенобиотиков и эндогенных соединений в результате снижения активности монооксигеназной системы печени), антиоксидантный и иммунный гомеостаз организма.
Патогенез гастродуоденита и язвенной болезни у детей
В механизме развития морфологической перестройки гастро-дуоденальной слизистой оболочки имеют значение 2 фактора. Это воздействие на слизистую оболочку инфекционного агента НР (80%) и токсико-аллергическое воздействие (эндогенные и экзогенные причины), приводящее к изменениям лимфоэпителиального барьера гастродуоденальной слизистой оболочки и стойко высокому уровню кислотно-пептической продукции в желудке.
НР индуцирует воспалительный процесс в желудке и повышает чувствительность гастродуоденальной оболочки к воздействию соляной кислоты. Желудочная метаплазия эпителия слизистой оболочки двенадцатиперстной кишки — следствие инфицирования НР, она увеличивает риск возникновения дуоденальной язвы. Разрушение защитного слоя гастродуоденальной слизистой оболочки — результат воздействия бактериальных ферментов. Все штаммы НР продуцируют большое количество фермента уреазы, который гидролизует мочевину до углекислого газа и аммиака, и полученной концентрации достаточно, чтобы вызвать прямое повреждение эпителиальных клеток вплоть до деструкции их мембран. Другие ферменты, выделяемые НР, — оксидаза, каталаза, супероксиддисмутаза — приводят к разрушению нейтрофилов, тем самым препятствуя адекватному процессу фагоцитоза. Более вирулентные штаммы НР продуцируют цитотоксический белок Са, обусловливающий инфильтрацию слизистой оболочки желудка полиморфноядерными лейкоцитами. В результате поступления антигена НР под эпителий происходит стимуляция местного и системного иммунного ответа: продукция цитокинов (ФНО, ИЛ-8, хемоаттрактантов) способствует миграции нейтрофилов в зону воспаления; увеличивается количество плазматических клеток, продуцирующих секреторный IgA, а также преобладает продукция IgG, который способствует развитию эрозивных процессов; происходит синтез антител и продукция токсических радикалов кислорода — всё это приводит к постоянному местному повреждению слизистой оболочки. Сложная система специфических и неспецифических факторов иммунной защиты формирует состояние органной толерантности (ареактивность на поступление антигена), что может реализовать аутоиммунный механизм воспалительного процесса. Участие иммунной системы в развитии воспаления составляет морфологическую основу гастродуоденитов: инфильтрация слизистой оболочки плазматическими клетками, лимфоцитами, гистиоцитами с увеличением количества макрофагов, фибробластов, эозинофилов, лимфоцитов (МЭЛ), местное нарушение сосудисто-тканевой проницаемости. Клеточной иммунной регуляции способствуют дистрофические и субатрофические изменения эпителия. При хеликобактерном хроническом гастрите более выражена инфильтрация слизистой оболочки гранулоцитами и возникают дистрофические и некротические изменения эпителиоцитов. У детей атрофические изменения в слизистой оболочке развиваются крайне редко и только в подростковом возрасте. При хроническом антральном гастрите эрозивные изменения отмечают в 27-30% случаев. В краях эрозий и язв возникает фовеолярная гиперплазия, которую относят к полипам желудка. Она характеризуется удлинением ямок, наличием высоких ветвистых валиков. В настоящее время её считают нарушением регенерации. При хеликобактерном гастрите встречается кишечная метаплазия, когда среди эпителиоцитов желудочного типа определяют участки кишечного эпителия, содержащие каёмчатые энтероциты и бокаловидные клетки. В участках кишечной метаплазии не возникает адгезии НР. При хроническом дуодените воспалительные изменения чаще локализуются в проксимальном отделе двенадцатиперстной кишки, в области луковицы (бульбит): происходит снижение высоты эпителиоцитов ворсинок, уменьшается количество бокаловидных клеток; в собственной пластинке — инфильтрация полиморфноядерными нейтрофилами, плазмоцитами, макрофагами. Снижается количество клеток Панета (на дне крипт), которые обладают трофической функцией, направленной на пролиферирующий эпителий. При заживлении поверхностных эрозий в ходе репаративной регенерации в результате нарушения дифференциации возникает желудочная метаплазия эпителия, которую можно рассматривать как проявление адаптации к кислому желудочному содержимому, так как эпителиоциты желудка противостоят повреждающему действию соляной кислоты. В участках желудочной метаплазии возможна адгезия и колонизация НР, что считают предъязвенным состоянием в слизистой двенадцатиперстной кишки. Таким образом, НР приводит к повреждению слизистой оболочки путём непосредственного взаимодействия с ламинином базальной мембраны эпителия, воздействием своих ферментов, активацией цитотоксических Т-лимфоцитов антигеном НР (липополисахаридом), усилением продукции гастрина, соляной кислоты, гистамина в результате уменьшения числа G-клеток, содержащих мРНК соматостатина, и гиперплазии О-клеток, с изменением концентрации ЕОР и ТОР. В I фазе ЯР устраняет ингибирующий эффект соматостатина и холецистокинина — детерминирует увеличение концентрации гастрина. Во 2 фазе длительная гипергастринемия ведёт к гиперплазии ЕСЬ клеток (тканевые базофилы) с увеличением выработки гистамина и последующей стойкой гиперхлоргидрией — непосредственной причиной образования язвы. Аммиак — продукт жизнедеятельности НР — инициирует процессы апоптоза. В стимуляции апоптоза принимает участие и липополисахарид (ЛПС) НР. Последний повышает инфильтрацию собственной пластинки лимфоцитами, снабжёнными рецепторами для нейротрансмиттеров, усиливающих моторную функцию желудка. Это ведёт к выбросу кислого желудочного содержимого в двенадцатиперстную кишку и к развитию желудочной метаплазии. Причина гиперсекреции соляной кислоты — гиперплазия париетальных клеток, массы О- и О-клеток, которая обусловлена генетически. Но для развития язвенной болезни необходимо инфицирование НР. Ремиссия у больных длится до тех пор, пока не произойдёт реинфекции НР.
При нехеликобактерном гастродуодените более выражена инфильтрация собственной пластинки лимфоцитами, увеличение количества межэпителиальных лимфоцитов — Т-лимфоцитов (ТhЗ-типа), у детей дошкольного возраста появляются эозинофильные гранулоциты (40%), клетки, продуцирующие иммуноглобулины классов А, М, в и Е (особенно при пищевой аллергии), реже выявляют эрозии. Воспалительные изменения гастродуоденальной слизистой оболочки в этих случаях возникают при воздействии экзогенных, эндогенных факторов и дисбалансе факторов агрессии и защиты при нервно-рефлекторных, гуморальных и эндокринных нарушениях. Вероятность снижения функции защитного барьера гастродуоденальной слизистой оболочки усиливается с увеличением количества факторов риска, длительности и интенсивности их действия, особенно на фоне наследственной предрасположенности. Возникает воспаление: тормозится размножение ростковых элементов и созревание клеток слизистой оболочки. Вышеперечисленное прежде всего касается дифференцировки главных и париетальных клеток, которые быстрее гибнут и утрачивают свои специфические признаки: способность вырабатывать пепсин, соляную кислоту, гастроинтестинальные гормоны; появляются участки (эндоскопическая картина), лишённые слизистого покрытия, — геморрагические, неполные плоские и полные тканевые эрозии, язвы. Воспалительный процесс прогрессирует при наличии дуоденогастрального рефлюкса: под действием дуоденального содержимого (желчные кислоты, их соли, лизолицетины, панкреатические ферменты) происходит повреждение защитного барьера желудочной слизи (обратная диффузия ионов водорода, нарастание трансмембранного потока натрия) путём разрушения биологических мембран, выделения лизосомальных ферментов. Это приводит к цитолизу поверхностного эпителия и поддерживает воспалительную реакцию. В условиях низкой желудочной секреции панкреатические ферменты вызывают повышение уровня гистамина, тромбоксана, которые, воздействуя на Н1, Н2-рецепторы кровеносных сосудов, вызывают отёк слизистой оболочки, нарушение микроциркуляторных процессов с потерей протеинов плазмы, повышение уровня простагландинов, что ведёт к развитию геморрагий и эрозий слизистой оболочки. Повышение сосудистой проницаемости, изменение реологических свойств крови, увеличение активности калликреин-кининовой системы крови усиливает эти процессы. Таким образом, эпителий теряет характерные для него морфометрические и функциональные признаки за счёт вытеснения дифференцированных клеток более молодыми и незрелыми формами. Прогрессирование процесса может приводить к преобладанию гибели железистых элементов над их новообразованием, развитию субатрофии и атрофии и перестройке железистого аппарата с последующей секреторной недостаточ ностью.
Патогенез гастродуоденита
Генетические факторы: гиперплазия в- и дефицит О-клеток обусловливают гипергастринемию, гиперсекрецию НСl.
- Влияние НР.
- Адгезия — микродефекты слизистой оболочки, лимфоидный инфильтрат.
- Инфильтрация лимфоцитами с рецепторами для нейротрансмиттеров — усиление моторной функции, развитие желудочной метаплазии — дуоденит, изъязвление, регенерация.
- Под действием ЛПС — ЯР-активация клеточных иммунных реакций, где задействованы преимущественно Т-лимфоциты (ИЛ-2, -4, -5, ФИО).
- ЯР-фенотип с СаgА+ и VасА+ — цитолитическая активность — язвенный дефект.
- ЯР-уреаза — фактор хемотаксиса (моноциты, лейкоциты) — повреждение эпителия.
- Уреаза — гидролиз мочевины желудочного сока на ионы аммония, разрушение эпителия.
- НР-каталаза и супероксиддисмутаза — угнетение фагоцитоза, стимуляция апоптоза, активация метаболитов лейкоцитов. В результате — повреждение мелких сосудов, нарушение микроциркуляции и трофики, СО-тромбы — очаговые инфаркты СО желудка — язвы.
- НР уменьшает количество D-клеток, усиливает работу G-клеток, в результате — устранение ингибирующего эффекта соматостатина, увеличение концентрации гастрина и гистамина, гипергастринемия. Нарушение клеточной дифференцировки, перестройка железистого аппарата, моторная, эвакуаторная, секреторная недостаточность — нарушение процессов пищеварения.
Источник
Хронический гастрит и гастродуоденит
Хронический гастрит (ХГ) — заболевание, характеризующееся хроническим воспалением слизистой оболочки желудка с постепенным развитием ее атрофии (уменьшение органа, количества клеток), расстройством секреторной (выработка желудочного сока), моторной и инкреторной (выработка гормонов) функции желудка.
Хронический гастродуоденит — хроническое воспаление слизистой оболочки желудка и двенадцатиперстной кишки.
Хронический гастрит и дуоденит относятся к так называемым кислотозависимым состояниям, развивающимся при дисбалансе защитных и агрессивных факторов слизистой оболочки желудка и двенадцатиперстной кишки.
Одним из таких факторов агрессии является Хеликобактер Пилори.
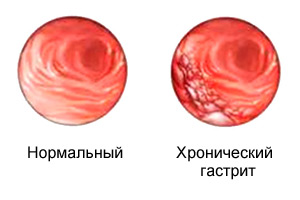
Хронический гастрит — самое распространённое заболевание пищеварительной системы и в большинстве случаев предшествует и сопутствует таким серьёзным заболеваниям, как язва и рак желудка.
Основные причины возникновения хронического гастрита
Наличие инфекции Helicobacter pylori
Самая частая причина — поражение слизистой оболочки желудка бактерией Helicobacter pylori. Хеликобактер заселяет слизистую оболочку желудка, вызывает ее воспаление и повреждение. Источником инфекции является зараженный человек. Считается, что около 80% случаев ХГ ассоциировано с Helicobacter pylori (Hp). Инфекция пилорического хеликобактера — доказанный фактор риска рака желудка.
Аутоиммунное повреждение слизистой желудка
При аутоиммунном гастрите происходит повреждение слизистой оболочки собственными антителами, в результате чего развивается атрофия. Причина, по которой организм поражает собственные клетки, точно не установлена.
В процесс вовлечен кардиальный отдел и тело желудка.
При аутоиммунном гастрите риск рака желудка достоверно увеличен в 3-6 раз. Так же аутоиммунный гастрит ведет к развитию высокого риска развития тяжелой анемии.
Химико-токсическое воздействие на слизистую оболочку желудка
Воздействие на слизистую оболочку различных химических веществ:
- желчи вследствие заброса ее из двенадцатиперстной кишки в желудок
- лекарственных препаратов (чаще нестероидных противовоспалительных средств)
- алкоголя
- Особые редкие повреждающие факторы (последствие лучевых методов лечения, аллергия и др.)
Существует и ряд других причин.
Так же необходимо помнить, что дополнительными факторами, провоцирующими развитие и усугубляющими обострение заболевания являются:
- нарушения питания (не соблюдение режима приема пищи, употребление острых, копченых, жареных, консервированных продуктов, злоупотребление очень горячей или очень холодной пищей)
- вредные привычки: курение и злоупотребление алкоголем
- стрессовые ситуации
Симптомы
В настоящее время считается, что обычный поверхностный гастрит не приводит к возникновению каких-либо симптомов. Причиной появления жалоб в этой ситуации считается функциональная диспепсия.
Однако в период обострения хронического гастрита (выраженное воспаление, образование эрозий) могут появиться симптомы. Так же клинические проявления возникают при длительном, многолетнем течении заболевания, когда происходит глубокая атрофия слизистой всех отделов желудка. В этих случаях возможно развитие как местных, так и общих проявлений.
Местные расстройства:
- диспепсия (тяжесть и чувство давления, полноты в подложечной области, появляющиеся или усиливающиеся во время еды или вскоре после еды, отрыжка, срыгивание, тошнота, неприятный привкус во рту, жжение в эпигастрии)
- при повышенной секреторной функции желудка, могут появиться признаки «кишечной» диспепсии в виде расстройств дефекации (запоры, послабление, неустойчивый стул, урчание, вздутие живота)
- боль в животе, тошнота, рвота, похудание, диарея развиваются при употреблении определенных пищевых продуктов, лекарственных средств — у больных (аллергическим) хроническим гастритом
Общие расстройства:
- слабость, утомляемость
- внезапная слабость, икота, бледность, потливость, сонливость, неустойчивый стул после еды может быть при атрофических формах хронического гастрита, когда наступает стадия, когда клетки желудка перестают вырабатывать достаточное для пищеварения количество желудочного сока.
- слабость, повышенная утомляемость, сонливость; возникают боли и жжение во рту, языке: проявляется недостаток витамина В12, который развивается при выраженной атрофии слизистой желудка.
Чтобы оценить собственный риск заболеваемости хроническим гастритом, потратьте несколько минут, чтобы ответить на приведенные ниже вопросы.
- Бывает ли у Вас дискомфорт в желудке (подложечной области)?
- Есть ли у Вас или у ваших родственников заболевания желудочно-кишечного тракта?
- Есть ли в Вашей семье кто-то у кого обнаружили Хеликобактер пилори?
- Часто ли Вы посещаете места общего питания?
- Вас беспокоит отрыжка воздухом, пищей или кислым?
- Вас беспокоит вздутие и/или урчание в животе?
- Вы отмечали снижение веса?
- Часто ли вы принимаете лекарственные препараты для уменьшения боли в голове, желудке, животе или в иных органах тела?
- У Вас часто встречаются стрессовые ситуации?
- Вы курите?
- Вы употребляете алкоголь?
- У вас есть профессиональные вредности?
Если Вы ответили «ДА» хотя бы на 3-4 вопроса, Вы подвержены риску заболеваемости по хроническому гастриту. В таком случае Вам и Вашей семье необходима консультация врача гастроэнтеролога.
Своевременное обращение и лечение снизит риск возможных осложнений гастрита.
Диагностика
Инструментальные исследования
- Фиброэзофагогастродуоденоскопия (ФГДС) — наиболее информативный метод исследования при хроническом гастрите, также помогает выявить множество других опасных заболеваний ЖКТ, например ГЭРБ. В ходе ФГДС полностью осматривается слизистая пищевода, желудка и двенадцатиперстной кишки. Только выполнив ФГДС можно поставить диагноз хронический гастрит, а также взять биопсию (кусочек слизистой) для определения активности воспаления, наличия атрофии слизистой, выявления хеликобактерной инфекции.
- УЗИ брюшной полости. Оцениваются косвенные признаки воспаления стенок желудка, а так же осматриваются другие органов желудочно-кишечного тракта для исключения их патологии, которая при хроническом гастрите встречается часто.
- Дыхательный тест. Позволяет выявить наличие хеликобактерной инфекции. Чаще используется для подтверждения излечивания от этой инфекции после курса терапии, а так же в случаях, если проведение ФГДС с забором биопсии по каким-либо причинам выполнить невозможно.
Лабораторные методы
- Клинический, биохимический анализы крови, копрограмма, исследование кала на скрытую кровь.
- Выявление антигенов H. Рylori в кале и выявление антител к хеликобактеру в крови (так же используются при невозможности или нецелесообразности проведения ФЭГДС).
- Гастропанель — позволяет выявить инфекцию H. Pylori и определить наличие атрофии слизистой желудка.
Важно! Объем необходимого обследования может определить только врач гастроэнтеролог. Если вы сомневаетесь, с чего начать, то стоит пройти базовое обследование желудка, с результатами которого можно отправиться на консультацию к врачу.
Лечение
В зависимости от клинической ситуации, выраженности воспалительного и атрофического гастрита при лечении применяют:
- ингибиторы протонной помпы (Омепразол, Рабепразол, Эзомепразол и др.)
- блокаторы H2-гистаминовых рецепторов (Ранитидин, Фамотидин).
- препараты висмута
- антацидные препараты
- антибактериальные препараты
- прокинетики
- препараты соляной кислоты и ферментов желудочного сока.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
Учитывая наличие клинически и морфологически различающихся форм хронического гастрита, в Клинике ЭКСПЕРТ лечение подбирается в зависимости от этиологии, морфологии и стадии болезни.
Важный для нас принцип — соблюдение этапов лечения.
Первый этап
Врач назначает терапию:
- режим
- диету
- подбор основной терапии в зависимости от наличия избыточной секреции желудочного сока или ее недостаточности
- вспомогательные лекарственные препараты в зависимости от активности воспаления слизистой (антациды, препараты висмута)
- препараты, улучшающие перистальтику желудка (прокинетики) при наличии заброса желчи в него из двенадцатиперстной кишки
- при наличии инфекции Хеликобактер Пилори по необходимости — антибактериальные препараты
- при выявлении железо- или фолиеводефицитной анемии у больного с атрофическим гастритом, проводится терапия витамином В12, препаратами железа.
Второй этап
Оценка эффективности проводимой терапии:
- Если на фоне применения препаратов активность заболевания снижается, самочувствие улучшается, то диета расширяется, дозы и кратность приема препаратов уменьшаются, назначается дата повторного визита к врачу. При недостаточной эффективности лечения производится коррекция терапии.
- Если проводилось лечение Хеликобактер Пилори, то через месяц после окончания курса терапии пациент повторно обследуется на наличие данной инфекции с помощью дыхательного теста. Если курс проведен успешно и микроб не выявляется, самочувствие больного хорошее, то оговаривается план дальнейших профилактических визитов к врачу. При не успешности лечения инфекции решается вопрос о назначении стандартной второй линии антибактериальных препаратов, либо посев бактерии для выявления ее чувствительности к конкретным антибиотикам.
- После нормализации самочувствия и успешного излечения от Хеликобактер Пилори пациент продолжает наблюдаться у лечащего врача; определяется кратность профилактических визитов к доктору, а также частота проведения эндоскопического и лабораторного обследования.
Прогноз
Желудок является начальным звеном пищеварительной системы, и нарушение его функции сразу сказывается на состоянии других органов пищеварения, вызывая сбой в работе тонкой и толстой кишки, поджелудочной железы, печени и приводя к повышению содержания патогенных бактерий в кишечнике.
Эффективное лечение хронического гастрита позволяет уберечь остальные органы желудочно-кишечного тракта от пагубного влияния на них постоянного воспаления в желудке.
Необходимо помнить, что длительно существующий поверхностный хеликобактерный гастрит без соответствующего лечения заканчивается атрофией слизистой оболочки желудка различной степени. При хроническом атрофическом гастрите есть потенциальная опасность перехода в рак.
В цепочке этих патогенетических событий от хронического гастрита к раку желудка Хеликобактер пилори играет первостепенную роль.
Поэтому грамотное лечение хронического гастрита, успешная эрадикация инфекции Хеликобактер Пилори с последующим тщательным наблюдением врача гастроэнтеролога позволяет снизить риск развития рака желудкапрактически до нуля.
Профилактика и рекомендации
Для профилактики развития заболевания, а так же рецидива, необходимо придерживаться правильного, сбалансированного и регулярного питания.
Питание должно быть частым, 5-6 раз в день, пища не горячая, тщательно механически обработанная. Рекомендуется также прекратить курение табака, прием лекарственных препаратов, оказывающих неблагоприятное действие на слизистую оболочку желудка.
При гастритах с повышенной кислотностью назначают диету №1, обеспечивающую отсутствие химического или механического раздражения слизистой оболочки желудка.
Это физиологически полноценная диета. Пищу готовят в основном протертой, сваренной в воде или на пару. Отдельные блюда запекают без корочки. Рыбу и негрубые сорта мяса можно подавать куском. Умеренно ограничена поваленная соль. Исключены очень холодные и горячие блюда. Режим питания: 5-6 раз в день. Перед сном выпивают молоко, сливки.
При гастритах с пониженной кислотностью назначают диету № 2, которая обеспечивает отсутствие механического раздражения слизистой желудка, но способствует стимуляции его секреторной активности.
Диета физиологически полноценная. Показаны блюда разной степени измельчения и тепловой обработки — отварные, тушеные, запечённые, жареные без образования грубой корочки (не панировать в сухарях или муке); протертые блюда из продуктов, богатых соединительной тканью или клетчаткой. Исключены из диеты продукты и блюда, которые долго задерживаются в желудке, трудно перевариваются, раздражают слизистую оболочку желудочно-кишечного тракта, очень холодные и горячие блюда, острые приправы.
Более подробные рекомендации по диете можно получить на консультации врача диетолога.
Часто задаваемые вопросы
Нужно ли соблюдение строгой диеты при гастродуодените?
Раннее назначение лечения не требует того строго соблюдения диеты как предписывалось раньше, но в самом начале лечения для уменьшения симптоматики, конечно, желательно придерживаться щадящей пищи (не очень горячей, не острой, не газированных напитков и пр.)
Может ли гастрит не быть связан с Хеликобактер Пилори?
Да, гастрит может быть обусловлен негативным действием ряда лекарственных средств, иммунными нарушениями, раздражающим действием желчи при дуоденогастральном рефлюксе.
Может ли Хеликобактер Пилори вызвать развитие рака желудка?
Сама бактерия не вызывает онкологических процессов, но длительно поддерживаемое ею воспаление способно изменить строение клеток — метаплазию, высокая степень которой может дать толчок образованию злокачественных клеток.
Можно ли излечиться от хеликобактериоза?
Да, существуют международные стандарты так называемой эрадикационной терапии НР.
Можно ли заразиться повторно Хеликобактер Пилори после лечения?
Да, можно, так как стойкого иммунитета после лечения не вырабатывается, но при соблюдении элементарных противоэпидемических мероприятий, риск минимален.
Истории лечения
История №1
Пациент Г., 23 года, обратился в Клинику ЭКСПЕРТ в 2010 г. с жалобами на ноющие боли через 1,5 часа после еды и ночью, проходящие после еды. При изучении анамнеза выяснилось, что питание пациента нерегулярное, часто — фастфуд, молодой человек увлекается туризмом, где питание зачастую проходит в антисанитарных условиях. Кроме того, удалось выяснить, что у отца пациента — язвенная болезнь 12-перстной кишки.
По результатам проведенной ФГДС с тестом на хеликобактериоз, был установлен гастродуоденит с формированием эрозий, высокой степенью активности воспалительного процесса и высокой обсемененностью Хеликобактер Пилори, которая и послужила причиной развития заболевания. Было рекомендовано обследование всех взрослых членов семьи на Хеликобактер, уточнили предыдущее лечение отца и, исходя из всех полученных данных анамнеза болезни и жизни, было назначено лечение всем инфицированным родственникам.
На фоне комплексной антибактериальной эрадикационной терапии проводился контроль самочувствия. Через несколько дней от начала терапии пациент отметил прекращение болей и улучшение общего состояния. Через 2 месяца после лечения пациенту проведена ФГДС с тестом на Хеликобактер Пилори. Была получена положительная динамика с отсутствием воспалительных изменений слизистой оболочки желудка и 12-перстной кишки, бактерия Хеликобактер Пилори не обнаружена.
В течение последующих 5 лет наблюдения жалоб пациент на предъявляет и 1 раз в 6 месяцев проводит контрольную ФГДС с хелик-тестом, продолжает наблюдение у врача-куратора.
История №2
Пациентка Е., 40 лет, обратилась в Клинику ЭКСПЕРТ с жалобами на боли в проекции желудка, возникающие сразу после еды, проходящие при голодании.
Из анамнеза известно, что пациентка питается нерегулярно, в последнее время было много стрессовых ситуаций. После проведения комплексного обследования в условиях Клиники, включающего ФГДС с тестом на хеликобактер и гистологическим исследованием слизистой оболочки желудка был установлен диагноз: хронический гастрит высокой степени активности, НР-тест — отрицателен.
Пациентке было рекомендовано регулярное питание с исключением острых блюд, экстрактивных веществ, газированных напитков, проведена терапия на подавление продукции соляной кислоты ингибиторами протонной помпы. На фоне изменения режима питания и лечения самочувствие пациентки улучшилось, боли прекратились. При контрольной ФГДС сохранялось минимальное воспаление слизистой желудка. Пациентка продолжает лечение и наблюдение у врача-куратора.
Источник