Если есть у вас колит и внутренний геморрой
Содержание статьи
Как связаны колит и геморрой и как лечатся эти заболевания
Диагнозы колит и геморрой могут как соседствовать, так и протекать отдельно друг от друга. Причем первым может возникнуть любое заболевание, а второе последовать за ним.
Как связаны колит и геморрой
Колит – это воспаление толстого кишечника, а геморроем называют патологию сосудов прямой кишки, при которой образуются крупные узлы (шишки). Обе болезни весьма негативно влияют на самочувствие и требуют длительного лечения.
На фоне патологического изменения сосудов нарушается кровоснабжение толстой кишки. Появляются трещины, в которых размножается патогенная микрофлора. Этот воспалительный процесс типичен для геморроя.
О степени распространенности колита свидетельствует статистика: каждый четвертый случай болезни органов пищеварительного тракта приходится именно на него. Первой воспаляется слизистая толстого кишечника. У каждого третьего пациента острый колит, вызванный дизентерией или сальмонеллезом, переходит в хронический. Это состояние нередко предшествует развитию геморроя, появлению трещин в прямой кишке.
Если у пациента одновременно есть колит и геморрой, то происходит снижение выработки слизи в толстом кишечнике. В результате снижаются его саморегулирующая и противовоспалительная функции.
Известно, что 80 % иммунных клеток расположены в толстом кишечнике. Ежедневно толстая кишка взрослого человека производит до 1 л слизи. Когда ее достаточно, то цитокины, ответственные за иммунный ответ, синтезируются в необходимом объеме. Под воздействием воспаления слизь меняется, соответственно, иммунитет падает.
У колита и геморроя очень много общего. Это и провоцирующие причины, и симптоматика. Часто и тому, и другому заболеванию предшествует дисбактериоз, пассивный образ жизни, вредные привычки, врожденные патологии, хирургические операции и т.д. Пациент наблюдает расстройство пищеварения и стула, испытывает боль в животе, а при выраженном геморрое в области ануса образуются заметные узлы.
Что такое колит
Колит – это болезнь толстого кишечника, которая может быть вызвана инфекцией, лекарствами, а также ишемией.
Для всех форм типичны болевые ощущения, поносы и запоры, усиленное газообразование. Заболевание охватывает слизистую оболочку стенок толстой кишки.
Различают острую и хроническую форму. Для острой типичны сильные боли, газообразование, в кале обнаруживаются прожилки крови и слизь, пациент испытывает тошноту и частые позывы к опорожнению кишечника. Для хронической формы типично язвенное поражение толстого кишечника, кровотечения, а в самой крайней стадии может развиться рак.
Чтобы болезнь перешла в хроническую стадию, требуется переход воспаления в патологическую форму, в результате которой происходит дистрофия воспаленной области. Кишечник не выполняет свою нормальную выделительную и моторную функции. Если лечение отсутствует, то воспаление может перейти и в область тонкого кишечника.
Виды колитов, их причины и симптомы
Врачи во всем мире полагают, что классифицировать колиты следует по характеру, симптоматике, локализации, а также тем причинам, что вызвали болезнь. Хронической стадии всегда предшествует острая. Если же отталкиваться от причин, послуживших началом появления воспаления, то принято различать следующие типы колитов.
Неспецифический язвенный колит (НЯК)
Относится к хронической стадии заболевания, когда слизистая толстого кишечника поражается диффузно. НЯК чаще всего диагностируют у пациентов-мужчин 20-40 и 60-70 лет. По распространенности в мире на первом месте Северная Америка, где такой диагноз ставят каждому тысячному жителю. Статистика в нашей стране в 10 раз ниже.
Псевдомембранозный
Острая патология развивается под действием Clostridium difficile на фоне терапии антибиотиками или иными препаратами. Клиническая картина при этом редко бывает четкой. Пациент ощущает боль в области живота, непрекращающуюся диарею, а также наблюдаются все признаки интоксикации. В самом крайнем случае наступает прободение стенок кишечника и летальный исход.
Сигмоидит
Бывает острым и хроническим. Обнаруживается в сегменте сигмовидной кишки. Пациент испытывает боль в животе слева, усиленное газообразование, учащение стула, тошноту и рвоту. В фекалиях обнаруживаются патологические примеси. Чем сильнее выражено воспаление, тем ярче проявляется симптоматика. При переходе болезни в хроническую стадию симптомы сглаживаются, но не исчезают.
Дистальный
Его еще называют проктосигмоидитом. Болезнь хронического характера, при которой воспаление наблюдается в слизистой левого отдела толстого кишечника, а также в прямой и сигмовидной кишках.
Эта форма колита встречается чаще любых других. Воспаление постепенно охватывает все смежные области.
Причиной служит химическое или механическое раздражение слизистой толстого кишечника, например, твердым калом или гельминтами. Часто дистальному колиту предшествует геморрой, гастрит с пониженной кислотностью, болезни печени и желчевыводящих путей.
Спастический
Его обычно называют синдромом раздраженного кишечника. Проявляется болями в брюшине, которые снижаются после стула. Симптоматика бывает разной. Одни пациенты жалуются на диарею, а другие – на запоры. Заболевание не сопровождается следами крови в кале.
Ишемический
Может быть острым или хроническим. Происходит ввиду нарушения кровообращения в стенках кишечника. У пациентов сильные боли в животе, стул весьма неустойчив, усиленное газообразование, рвота и тошнота, а при переходе в хроническую стадию – потеря массы тела. Если воспаление острое, то температура тела повышается, у пациента налицо все признаки интоксикации.
Диагностика колита
Если у врача есть основания подозревать наличие у пациента колита, то он назначает макро- и микроскопию кала, копрограмму, тесты на обнаружение яиц гельминтов, проведение бакпосева каловых масс. Дополнительно проводят анализ крови для выявления признаков воспалительного процесса.
Обнаружить отклонения от нормы в толстом кишечнике позволяет контрастная ирригоскопия. При помощи колоноскопии изучают состояние слизистой оболочки толстой кишки, а также проводят забор ткани для гистологии. С целью исключить геморроидальный колит, парапроктит или анальные трещины проктолог проводит исследование заднего прохода.
Особенности лечения каждого вида колита
Несмотря на то что методики лечения воспалительных заболеваний кишечника отработаны на практике и отчасти нормированы, существует множество нюансов, из-за которых лечение в каждом случае назначается и проводится индивидуально.
Приняты следующие методы терапии колитов.
- НЯК – проводится медикаментозное лечение специфическими противовоспалительными препаратами, иммунодепрессантами, а также антицитокинами. В отношении симптомов болезни проводится соответствующая терапия: от диареи – противодиарейные средства, от боли – назначается обезболивающее. Если есть основания полагать наличие анемии, то принимают препараты железа.
- Псевдомембранозный колит преимущественно лечат при помощи консервативных методов. Пациенты принимают антибиотики, строго соблюдают диету, употребляют много воды во избежание обезвоживания. Если болезнь перешла в среднюю или тяжелую стадию, то назначают Метронидазол или Ванкомицин. Поскольку необходимо в кратчайший срок восстановить нормальную микрофлору в кишечнике, принимают лактобактерии и препараты бифидобактерий.
- Сигмоидит также лечат по большей части консервативно с помощью этиотропной и/или симптоматической терапии. Пациенты длительное время соблюдают строгую диету, при которой преимущественно употребляются блюда, приготовленные на пару. Это должно защитить раздраженную стенку кишечника от повреждения. Даже в период ремиссии, когда пациенту можно питаться за общим столом, из рациона полностью исключаются спиртные напитки, а также острые и жареные блюда. Если человек сохраняет склонность к запорам, то в его рацион включается много продуктов, содержащих в своем составе грубые пищевые волокна: тыкву, морковь, чернослив, курагу.
- Дистальный колит требует соблюдения диеты под названием «Стол № 4». Медикаментозное лечение направлено на устранение типичных симптомов. Среди наиболее эффективных методов – клизмы, сидячие ванночки, а также специальные ректальные свечи.
- Спастический колит лечат переходом на правильное питание, а медикаменты назначают только для устранения симптомов и улучшения физического состояния пациента. Лекарства при колите подбираются с учетом того, имеет ли место понос или запор, вздутие живота и т.д.
- Ишемический колит требует консервативной терапии только на начальной стадии. В этом случае достаточно соблюдать диету, принимать по необходимости слабительное, а также лекарства, активизирующие кровообращение и реологию крови. При ухудшении состояния назначают дезинтоксикационную терапию. Иногда требуется переливание крови. Если имеет место бактериальное осложнение, то необходим прием антибиотиков и сульфаниламидных препаратов. Если наблюдается некроз, гангрена, перфорация и перитонит, то требуется срочная операция. Пораженная часть кишечника ампутируется.
Диета при колите
Для всех видов колита характерно раздражение толстого кишечника. Диета соблюдается достаточно строгая и длительная. Ее цель – снизить нагрузку на пищеварительный тракт. В этом помогают стандартные правила сбалансированного питания.
Пациенту необходимо принимать пищу 5 раз в день маленькими порциями, причем очень важно строго следовать расписанию.
Еда не может быть холодной или горячей, но только комнатной температуры. Полностью необходимо отказаться от любых продуктов, способных спровоцировать процессы брожения: пиво, дрожжевой хлеб, кефир и т.д.
Очень полезно составлять меню с включением супов-пюре, обволакивающих каш без жиров. Все блюда готовят только в духовке или на пару. О жареном, остром, специях, спиртных напитках придется забыть надолго. Все, что способно спровоцировать диарею, тоже исключается.
Предельно допустимая доза поваренной соли для взрослого пациента с колитом – 10 г в сутки. А вот воды необходимо пить как можно больше (минимум 2 л в день). Самый последний прием пищи в течение суток – за 3 часа до отхода ко сну.
Лечение колита народными средствами
Если врачом выявлены признаки колита и назначено медикаментозное лечение, то это не значит, что ограничиваться необходимо лишь средствами официальной медицины. Специалист подскажет, какие из средств народной медицины можно применить в данном конкретном случае.
Их действие направлено на излечение, но результат не наступает так быстро, как при лекарственной терапии. Подобранные индивидуально сборы и монотравы пьют на протяжении нескольких месяцев, а иногда и лет.
Вот несколько популярных рецептов.
- Настой ромашки. Сушеные цветки в количестве 6 ст. л. оставляют в 2 л кипятка в термосе. Время заваривания – 2 ч. Далее процеженный отвар с добавлением небольшого количества меда пьют 3 раза в сутки натощак по 2 ст. л. Курс приема – 30 дней, потом делают перерыв – 14 дней, после чего можно все повторить сначала.
- Арбузные корки. Их срезают со свежего спелого арбуза, моют и сушат. 100 г сухих корок заваривают в 1 л кипятка и оставляют на 1 ч в термосе. Пьют по 200 мл 6 раз в сутки от 1 до 3 месяцев подряд. Идеально проводить такое лечение в сезон арбузов, то есть летом.
- Ольховые шишки. Из них делают настойку. Пропорция: 0,5 кг шишек на 2,5 л водки. Настаивать 14 суток в темном месте. Это средство отлично помогает при острых колитах, снимает боли, спазмы в кишечнике. За 1 раз пьют 0,5 ч. л. В день лекарство принимают трижды. Продолжительность курса – 28 дней.
Профилактика колита
Первейшим средством профилактики колитов является диета, в которой должны присутствовать все группы витаминов и микроэлементов. При первых же признаках воспаления следует незамедлительно обращаться к врачу.
Поскольку немалая доля острых колитов вызвана размножением патогенной бактериальной микрофлоры, важно в повседневной жизни строго следовать стандартным правилам личной гигиены и санитарии.
Если у пациента имеет предрасположенность к заболеваниям толстого кишечника, то ему следует не только регулярно являться к врачу для профилактических осмотров, а также проходить санаторно-курортное лечение.
Людям с таким диагнозом противопоказаны серьезные физические нагрузки, стрессы и длительные командировки, в которых невозможно следовать строгому расписанию питания и диетическому рациону.
Заключение
Врачи сходятся во мнении, что колит является опаснейшим заболеванием, причем сами пациенты нередко не осознают всей серьезности своего состояния. Чтобы получить стойкий результат от медикаментозного лечения, необходимо на протяжении многих месяцев или даже лет строго следовать утвержденному врачом рациону, применять подходящие для данного диагноза рецепты народной медицины.
При таких условиях прогноз будет самым благоприятным. В противном случае острое воспаление переходит в свою хроническую стадию, а при полном отсутствии лечения может грозить человеку операцией и даже летальным исходом.
Источник
Внутренний геморрой
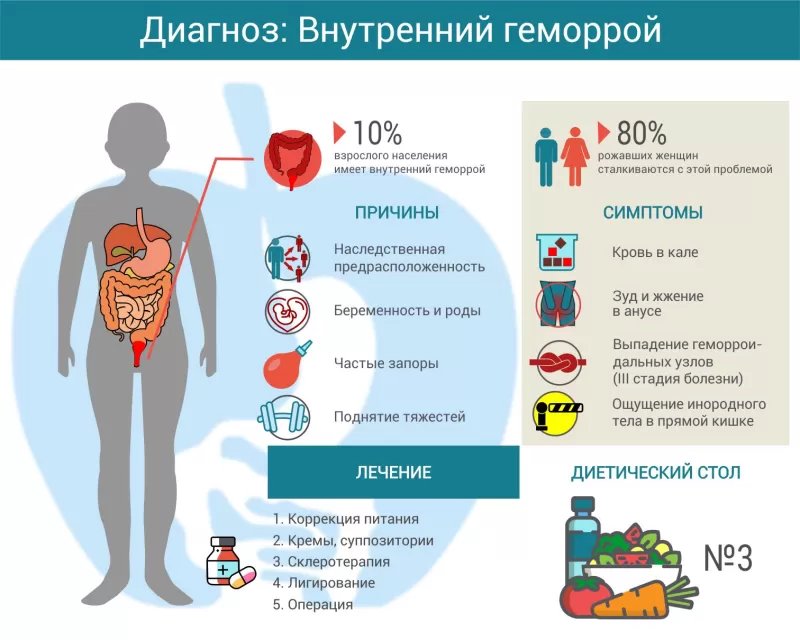
Внутренний геморрой формируется в анальном канале прямой кишки в виде небольших выпуклостей (узлов). На начальных стадиях заболевание часто остается незамеченным. По мере прогрессирования узлы увеличиваются, появляются боль и жжение в заднем проходе. Современные методы, такие как склеротерапия или лигирование, помогают избавиться от патологии в максимально короткие сроки.
Определение и классификация
Сосудистые сплетения (синусы) в верхней части анального канала отвечают за герметичность кишечника. Они могут удерживать воздух и жидкость, тем самым препятствуя непроизвольной дефекации. Увеличение этих синусов приводит к образованию так называемых геморроидальных узлов. Если их стенка разрывается, происходит небольшое кровотечение. Слово «геморрой» с греческого языка означает текущая кровь (haíma − кровь, rhéin − поток).
Геморрой клинически подразделяют на 4 степени:
- Степень I. Узлы расположены в верхней части анального канала и не видны даже при натуживании. Их можно увидеть только во время проктологического осмотра.
- Степень II. Геморрой появляется при натуживании, но самопроизвольно вправляется в анальный канал.
- Степень III. Узлы не исчезают самопроизвольно, однако их можно вправить пальцем.
- Степень IV. Геморроидальные узлы не вправляются.
Причины
По мнению специалистов, существует наследственная предрасположенность к геморрою в виде слабости соединительной ткани. Непосредственной причиной патологии является повышение давления в прямой кишке из-за:
- напряжения во время дефекации;
- долгого сидения на унитазе;
- наличия хронической диареи или запора;
- ожирения;
- беременности;
- анального секса;
- регулярного подъема тяжестей.
С возрастом риск геморроя увеличивается. Это связано со снижением эластичности соединительной ткани и тенденции к формированию узлов. Аналогичное явление происходит во время беременности из-за гормональных изменений.
Симптомы
Геморроидальные узлы расположены внутри прямой кишки, а потому на ранних стадиях они не видны и не доставляют дискомфорта. Однако при натуживании и во время дефекации появляются следующие симптомы:
- безболезненное кровотечение: можно заметить небольшое количество ярко-красной крови на туалетной бумаге или в туалете;
- из-за выпадения или выпячивания узлов присоединяются боль и жжение в области ануса;
- на поздних стадиях возникает ощущение инородного тела в заднем проходе.
При длительном течении геморроя развивается слабость сфинктера заднего прохода. Присоединяется недержание газов и подтекание кала, усиливающееся при натуживании.

Небольшое кровотечение после дефекации – характерный признак внутреннего геморроя
Фото: shutterstock.com
Вместе с тем данные симптомы могут указывать и на другие заболевания желудочно-кишечного тракта. В частности, при наличии кровотечения необходимо исключить рак прямой кишки.
Осложнения на фоне геморроя – редкое явление. Могут возникать следующие состояния:
- Анемия. Развивается из-за хронической кровопотери, например, при частых обострениях. Проявляется снижением количества эритроцитов и гемоглобина крови, как следствие, головными болями, слабостью, головокружением.
- Ущемление геморроидальных узлов. Происходит в случае нарушения их кровоснабжения и сопровождается сильной болью.
- Тромбоз. Внутри узла образуется сгусток крови, из-за чего геморрой становится чрезвычайно болезненным.
Диагностика
При наличии симптомов геморроя следует обратиться к врачу хирургу или проктологу. Обычно во время пальцевого исследования удается выявить увеличенные узлы в заднем проходе. Тем не менее, специалисты дополнительно рекомендуют ректоскопию для уточнения размеров и локализации образований. У пациентов старшего возраста это необходимо для исключения онкозаболеваний прямой кишки.
Колоноскопия необходима для диагностики сопутствующих заболеваний толстого кишечника. Во время исследования видны геморроидальные узлы, эрозии, язвы, трещины слизистой, при необходимости врач может взять кусочек ткани для гистологического анализа.
Лечение
На начальных стадиях зачастую достаточно консервативного лечения, коррекции питания и образа жизни. На третьей и четвертой стадии рекомендуют радикальные методы: склеротерапию, лигирование или операцию.
Общие мероприятия
Нужно пить не менее 2 литров жидкости в день, питаться продуктами с большим количеством клетчатки (овощи, фрукты, орехи, цельнозерновая выпечка, морская капуста). При запорах эффективны безрецептурные слабительные средства, например, Мовикол или Транзипег.
Уменьшить симптомы геморроя помогают следующие методы:
- кремы, мази, суппозитории. Они содержат местные анальгетики (Релиф Адванс), гидрокортизон (Ультрапрокт) или натуральные ингредиенты (Гамамелис);
- пакеты со льдом и холодные компрессы способны ненадолго уменьшить боль и снять отек;
- специальные салфетки (Проктосос), пропитанные лекарством.
Нехирургические манипуляции
Наиболее распространенным типом нехирургического метода удаления геморроя является лигирование (перевязка) резинкой. Процедура проводится амбулаторно. Врач надевает на основание узла специальную эластичную ленту и таким образом перекрывает кровоснабжение. В результате узел отпадает.
Другая не менее эффективная процедура – склеротерапия. В этом случае в полость узла вводится специальный препарат (хинин-мочевина, раствор фенола). Происходит склеивание стенок синуса и образование рубца, узел уменьшается.
Другие процедуры для лечения геморроя − инфракрасная фотокоагуляция и электрокоагуляция. Последний метод сейчас применяется редко. Обычно нехирургические процедуры рекомендуют на начальных стадиях геморроя (2 степень).
Хирургические вмешательства
Операция (геморроидэктомия) заключается в полном удалении узлов и восстановлении анатомической структуры анального канала. На сегодняшний день практикуют следующие виды операций:
- операция Фергюсона;
- метод Миллигана-Моргана;
- вмешательство по Лонго.
Хирургические процедуры выполняют под общим наркозом. Обычно трудоспособность восстанавливается через неделю. В послеоперационном периоде может потребоваться прием анальгетиков.
Прогноз и профилактика
При внутреннем геморрое прогноз благоприятный. Радикальное лечение помогает избавиться от узлов в короткие сроки. После хирургических операций необходимо некоторое время для реабилитации. Очень редко после нескольких классических операций наблюдается недержание кала.
Лучший способ предотвратить геморрой – избегать запоров. Проктологи дают следующие советы:
- ешьте продукты с высоким содержанием клетчатки: фрукты, овощи, цельнозерновые крупы. Это смягчает стул и увеличивает его объем, что помогает избежать натуживания во время дефекации;
- пейте много жидкости: 6-8 стаканов воды и другой жидкости (не алкоголя) каждый день;
- добавляйте клетчатку в блюда. Рекомендуемое ее количество в рационе − 20-30 гр. Пшеничные отруби, псиллиум, цитрусел улучшают опорожнение и препятствуют запорам;
- не подавляйте позывы на дефекацию. При длительном нахождении в прямой кишке каловые массы теряют воду, что затрудняет дефекацию;
- не натуживайтесь в туалете. Напряжение и задержка дыхания повышают внутрибрюшное давление и способствуют развитию геморроя;
- избегайте длительных периодов сидения. Это увеличивает давление в сосудах промежности и заднего прохода. Нужно периодически вставать и делать упражнения;
- занимайтесь спортом. Двигательная активность помогает поддерживать вес в норме, улучшает циркуляцию крови в сосудах малого таза.
При малейших признаках геморроя следует обращаться к врачу. Лечение на ранних стадиях менее травматично и не требует реабилитации. Кроме того, необходима диагностика для выявления более серьезных заболеваний, например, колоректального рака. Особенно это касается людей старше 40-50 лет.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник