Диагностика язвенной болезни и хронического гастрита
Содержание статьи
15. Дифференциальная диагностика язвенной болезни и хронического гастрита
Язвенная болезнь-хроническое рецидивирующее заболевание, основным признаком которого является образование дефекта (язвы) в стенке желудка
Хронический гастрит- длительно текущее рецидивирующее воспалительное поражение слизистой оболочки желудка, протекающее с её структурной перестройкой и нарушением функций желудка.
Хронический гастрит по своим клиническим проявлениям, особенно гастрит с повышенными секреторной и кислотообразующей функциями, во многом схож с язвенной болезнью, однако при гастрите чаще преобладает диспептический синдром над болевым. Хотя при гастрите типа В могут встречаться поздние боли, но голодные и ночные практически не встречаются. При проведении дифференциального диагноза с язвенной болезнью выявляется, что боли при этой форме хронического гастрита бывают менее выраженными, по сравнению с болями при язвенной болезни желудка и двенадцатиперстной кишки, они, как правило, не носят сезонный характер, связаны с различными нарушениями диеты.
Лабораторно: при ЯБ — анемии, при ХГ-нет
Рентгенологически. При наличии язвенного разрушения стенки органа выявляется специфическая картина «ниши» заполненной контрастной массой. Размеры и расположение ниши позволяют судить о характеристиках язвы. Рентгенологическое исследование позволяет определить и некоторые осложнения язвенной болезни. Так, например, при перфорации обнаруживается воздух в брюшинной полости; при стенозе наблюдается замедление опорожнения желудка или его деформация, а при пенетрации наблюдается накопление контрастной массы в канале сообщения между желудком и органом в которого осуществилась пенатрация. При ХГ — неинформативно
Эндоскопически: Эндоскопическое исследование подтверждает наличие язвенного дефекта, уточняет его локализацию, глубину, форму, размеры, позволяет оценить состояние дна и краев язвы, выявить сопутствующие изменения слизистой оболочки, нарушения гастродуоденальной моторики. При ХГ можно выявить распостраненность воспалительного процесса, его выраженность, утолщение и геперемию складок слизистой желудка, атрофию и истончение слизистой и др.
16. Дифференциальная диагностика стенокардии и инфаркта миокарда
Ведущий болевой синдром Стенокардия (лат. angina pectoris, устаревший синоним: грудная жаба) — заболевание, характеризующееся болезненным ощущением или чувством дискомфорта за грудиной
Инфа́ркт миока́рда — одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения
При ИМ болевой приступ длится дольше (30 и более минут), сопровождается выраженными гемодинамическими нарушениями, не купируется нитроглицерином. Также характерен страх смерти.
Ферменты «быстрого реагирования», которые выходят в периферический кровоток из зоны некроза: (при ИМ), также лейкоцитоз, со сдвигом лейкоцитарной формулы влево.
• миоглобин — мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1-2 ч в 10 раз и более (максимум повышения — через 4-8 ч). Нормализация происходит к концу первых суток ИМ.
• тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2-3 ч с максимумом через 8-10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ.
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый.
• суммарная КФК (норма — 20-80 усл. ед., или до 1,2 ммоль/л, в СИ) повышается через 4-6 ч (пик через 1-2 суток), а нормализуется на 4-й день
При приступе стенокардии лабораторных изменений — нет.
Изменени на ЭКГ: При ИМ — зона некроза на ЭКГ отражается изменениями комплекса QRS, появление патологического зубца Q в отведениях, расположенных над областью инфаркта, подъем сегмента S-T выше изолинии в отведениях, расположенных над областью инфаркта, дискордантное смещение сегмента S-T ниже изолинии в отведениях, противоположных области инфаркта, отрицательный зубец T в отведениях, расположенных над областью инфаркта.
При Стенокардии: Вне приступа стенокардии на ЭКГ каких-либо характерных изменений нет. Однако если удается зарегистрировать ЭКГ в момент приступа, то обнаруживается снижение сегмента ST. Эти же изменения можно выявить и при проведении пробы с физической нагрузкой (велоэргометрия).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Гастрит и язва
Гастрит и язва желудка сегодня диагностируются, пожалуй, чаще других заболеваний желудочно-кишечного тракта. При этом заболевания очень похожи друг на друга, но язвенная болезнь протекает намного сложнее и тяжелее переносится пациентом. В осенне-весенний период заболевания имеют свойство обостряться. Вместе с тем вылечить и гастрит, и язву можно. Нужно лишь неукоснительно соблюдать рекомендации врача и режим питания.
Причины развития гастрита и язвы
Многие по незнанию часто путают эти два заболевания. Неверно определив заболевание при лечении можно получить обратный эффект. Именно поэтому при обнаружении первых признаков той или иной болезни обязательно нужно обратиться за консультацией к врачу.
Гастрит
Гастрит — заболевание, причиной которого зачастую является Helicobacter pylori — микроорганизм, проще говоря, бактерия. Вместе с тем причиной может стать и неправильный образ жизни — отсутствие режима, правильного питания, злоупотребление алкоголем и курением, а также постоянные стрессы. Неправильное питание — одна из главных причин возникновения гастрита. При этом в этот термин входит не только вредная пища. При недостаточно тщательном пережевывании и питании «в сухомятку», а также употреблении слишком горячей или слишком холодной пищи также происходит изнашивание слизистой желудка.
Язва
Как и у гастрита, причиной возникновения язвенной болезни желудка может стать бактерия Helicobacter pylori, неправильный режим питания, злоупотребление алкоголем и курением, а также недостаток витаминов в организме и частые стрессы. Кроме этого причиной язвы могут стать лекарственные препараты, которые человек принимает на протяжении долгого времени. Особенно глюкокортикостероиды и нестероидные противовоспалительные лекарственные средства.
Симптомы гастрита и язвы
Со времен обнаружения такой болезни как гастрит проводилось множество исследований. Пожалуй, самое интересное в них это то, что главным симптомом гастрита можно считать статус человека. Жители мегаполисов подвержены гастриту больше других. Появляется дискомфорт, ощущение тяжести и сдавленности, болевые ощущения. При более серьезных проявлениях гастрита появляется отрыжка, изжога, тошнота и даже рвота, температура тела стабильно держится в районе 37 градусов. Если симптомы проявляются отдельно друг от друга, то они могут быть причиной другого заболевания желудочно-кишечного тракта. Однако если имеет место хотя бы два симптома одновременно — со стопроцентной уверенностью можно диагностировать гастрит.
Боль в области желудка — первый признак язвы. При этом в зависимости от степени поражения боль может проявиться как сразу после приема пищи, так и через пару часов. В момент болевого пика может открыться рвота, после которой наступает облегчение. Облегчить боль возможно снижающими кислотность препаратами. Они обволакивают стенки и снимают болевые спазмы при язве. Вместе с тем если принимать такие препараты бесконтрольно, можно только усугубить ситуацию. (тема симптомы: а информация по лечению…) Как показывает статистика, в последнее время симптомы могут проявляться несколько иначе. Например, при регулярном приеме нестероидных противовоспалительных препаратов язва может не проявляться обычным образом. Наблюдаются незначительные проблемы с пищеварением, а само заболевание обнаруживается уже на более поздних, опасных стадиях.
Как отличить язву от гастрита
Язва и гастрит очень похожи по симптомам. Гастрит относится к более легким заболеваниям нежели язва. При гастрите эпицентр болевых ощущений сосредоточен в районе эпигастрия, в то время как очаг боли при язве находится в районе двенадцатиперстной кишки. К тому же, болевые ощущения при язве могут резкими толчками отзываться в подвздошной и предкардиальной областях.
При гастрите болевые ощущения обычно проявляются после приема пищи примерно через 3-4 часа. При язве же болевые ощущения возникают сразу же или не позднее чем через час. При этом зачастую одними болями не ограничивается и появляется тошнота и даже рвота. В ночное время язвенные боли обостряются, при гастрите же ночных болей обычно не наблюдается. Осенью и весной язва обычно обостряется.
Лечение гастрита и язвы
Главное при лечении гастрита и язвы — не заниматься самолечением, а строго следовать предписанному лечению и методикам.
Принципы и схема лечения гастрита
Главный принцип лечения гастрита заключается в строгом соблюдении здорового образа жизни. Сюда входит правильное питание, контроль за массой тела, отказ от курения и алкоголя. Если же перечисленные способы уже не действуют, назначается медикаментозное лечение.
Лечение острого гастрита зависит от причины его возникновения, тяжести заболевания, выраженности клинических симптомов(флегмонозный, коррозивный, фибринозный гастриты лечатся только в стационаре.) Лечение катарального гастрита возможно амбулаторно.
- Промывание желудка с целью удаления из него токсических веществ. Нужно выпить 2-3 литра воды, а затем вызвать рвоту, раздражая корень языка.
- Диета ( в первый день болезни следует воздержаться от приема пищи, разрешено только теплое питье, затем рекомендуется щадящее питание). Диета при остром гастрите подразумевает следующее:
исключение продуктов, которые раздражают слизистую оболочку желудка (специи;горчица,перец ).
предпочтение отдаётся пище, приготовленной на пару, отварной,в протертом виде.
еда должна быть только тёплой.
исключение алкоголя и табака.
хорошо подходят нежирные сорта мяса и рыба, бульоны и вторые блюда из них.
3. Медикаментозная терапия
Ингибиторы протонной помпы — омепразол, лансопразол, пантопразол, омез и т.д.
Антацидные препараты (изжога) — маалокс, фосфалюгель, гастал и т.д.
Спазмолитики — но-шпа, папаверин, бускопан, дюспаталин, дицетел.
Прокинетики (при сильной тошноте и рвоте) — церукал,мотилиум.
Энтеросорбенты (при токсикоинфекции) — полисорб, полифепам, энтеросгель и т.д.
Антибиотики, если этиологией гастрита является отравление токсическими веществами
В состав медикаментов для лечения Хронического гастрита обязательно входят следующие препараты:
ингибиторы протонной помпы (Омез,Нольпаза,Нексиум и т.д.)
антацидные препараты (Маалокс,Альмагель,Фосфалюгель и т.д.)
гастропротекторы (Вентер,Де-нол,Новобисмол и т.д.)
прокинетики (Церукал,Моилиум,Гонатон и т.д.)
ферменты (Мезим,Фестал, Панзинорм,Креон,Пангрол и т.д.)
спазмолитики (Бускопан,Но-шпа,Дюспаталин и т.д.)
антибиотики при обнаружении Helicobacter pylori;
витамины (препараты железа, фолиевая кислота,никотиновая кислота, В12)
При гастритах, ассоциированных с Helicobacter pylori лекарственная терапия проводится следующим образом:
Первая линия терапии рассчитана на 7-14 дней и включает:
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день;
- кларитромицин 500 мг (клацид, клабакт,фромилид) х 2 раза в день;
- амоксициллин 1000 мг (флемоксин солютаб) х2 раза в день.
Применение терапии второй линии рекомендуют в случае неэффективности препаратов первой линии (курс также 7-14 дней):
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день
- метронидазол (трихопол,клион, флагил) 250 мг х4 раза в день
- тетрациклин 500 мг х 4 раза в день.
- висмута трикалия дицитрат (де-нол, новобисмол, улькавис, эскейп) 120 мг х 4 раза в день.
После успешного подавления деятельности Helicobacter pylori рекомендуется каждые полгода пропивать препарат — висмута трикалия дицитрат по 240мг дважды в сутки, курсом 1 месяц. Обязательное соблюдение диеты в первое время после терапии, в дальнейшем обязателен переход на иную систему питания, которая исключает продукты, увеличивающие риск развития заболеваний ЖКТ.
Приведенные схемы лечения носят ознакомительный характер и не являются руководством к действию! Назначение системной терапии производится только специалистом!
Принципы и схема лечения язвы желудка
Еще несколько лет назад лечение язвы не могло обойтись без хирургического вмешательства. Сегодня же существуют методы лечения язвы желудка без скальпеля. Если причиной возникновения язвы стала бактерия, то эффективность любого лечения будет равна нулю пока бактерия не будет устранена. Для борьбы с бактерией используются антибактериальные препараты.
Если причиной возникновения язвы стали другие факторы, не связанные с бактериальной природой (Helicobacter pylory), то к антибиотикам назначаются дополнительные препараты. С помощью антацидов (Маалокс,Альмагель,Фосфалюгель и т. д.) снижается уровень кислотности в желудке. Кроме этого удается купировать болевые приступы. Также важно, чтобы в комплексе лечения присутствовали блокаторы гистаминовых рецепторов и ингибиторы протонной помпы (Антисекреторные препараты). Они не дают желудку вырабатывать большое количество кислоты. (позволяют уменьшить выработку соляной кислоты, тем самым, ускоряя процесс заживления поврежденных оболочек желудка) это ингибиторы протонного насоса (Омез, Нольпаза, Нексиум и т.д.)
В комплексе применяется еще ряд других препаратов:
- обволакивающие препараты для защиты стенок желудка; гастропротекторы (Вентер,Де-нол,Новобисмол и т. д.)
- прокинетики, способствующие быстрому передвижению пищи в желудке и блокирующие рвотный рефлекс; прокинетики (Церукал,Моилиум,Гонатон и т. д.)
- седативные вещества для подавления стресса; Успокоительные препараты, которые имеют растительное происхождение, обладающие седативным действием, оказывая при этом успокаивающий эффект на нервную систему — Ново-пассит, Персен.
- витамины для восстановления. Используются поливитаминные комплексы, в которых обязательно должны содержаться: Витамин А, Витамин С, Витамин Е, Витамины группы В (В1, В2, В3, В6, В7, В9), микроэлементы: Цинк, Калий, Кальций, Магний. Подойдут Мульти-табс классик плюс, Витрум плюс, Компливит, Алфавит Класси.
- пробиотики для восстановления микрофлоры. Линекс, Максилак, Аципол, Бак-сет, Эвиталия, Биовестин, Бифиформ.
Возможно также применение препаратов для обезболивания. Однако применять их следует максимально осторожно, так как они могут спровоцировать внутреннее кровотечение: Спазмолитики: Но-шпа, Бускопал, Дюспаталин. Препараты Фитотерапии: Иберогаст, желудочный сбор, зверобой, мята, ромашка.
Кроме медикаментозного лечения врачом может быть назначены физиотерапия и лечебная физкультура. Вместе с тем самым важном этапом, влияющим на скорейшее выздоровление, является строгое соблюдение диеты.
Диета при гастрите и язве
Диета — обязательный компонент любой стадии лечения гастрита или язвы. Если гастрит находится в острой стадии, рекомендуется в первый день вообще отказаться от приема любой пищи. Можно только пить теплые жидкости — некрепкий сладкий чай, воду, шиповник. После того как желудку стало немного легче, можно начинать принимать щадящую пищу — отварные и протертые овощи, не тяжелое мясо, бульоны. Категорически запрещается употреблять соль и другие приправы.
Главное в диете — не навредить желудку еще больше и ускорить процесс выздоровления. Голодать в период болезни категорически запрещается. Голодание будет провоцировать более агрессивное поведение кислоты в желудке. Наоборот рекомендуется есть как можно чаще — до 8 приемов пищи. При этом важно следить не только за качеством еды, но и за ее температурой. Оптимальная температура — не выше 60 градусов.
Обычно пациент, проходящий лечение придерживается так называемого стола №1. Главный принцип которого — снижение нагрузки на желудок. В рацион входят блюда с пониженной калорийностью. Готовятся блюда на пару или отвариваются, а подаются только в виде каши.
При язвенной болезни рекомендуется по максимуму сохранить стандартный рацион исключив из него некоторые продукты. В основном это компоненты, которые раздражают слизистую желудка: грибы, жирные продукты, приправы и соусы, хлеб и выпечку из сдобного и слоеного теста, пшеничной и ржаной муки, газированные и алкогольные напитки, копченые, консервированные продукты, фастфуд.
Гастрит и язву намного проще не допустить, нежели лечить. Для этого необходимо просто более тщательно следить за своим образом жизни и питанием.
Источник
Язвенная болезнь и хронический гастрит
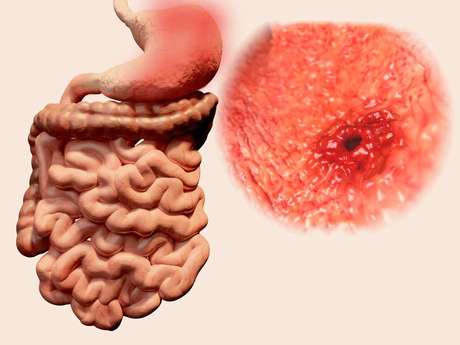
 Язвенная болезнь — это хроническое заболевание, которое сопровождается стадиями обострений и ремиссий. Образуется язва в стенке желудка, а также двенадцатиперсной кишке, которая проникает в подслизистый слой. В этом одно из главных отличий от эрозий, которые локализуются на слизистых оболочках. Размер язвы — не более 1 см.
Язвенная болезнь — это хроническое заболевание, которое сопровождается стадиями обострений и ремиссий. Образуется язва в стенке желудка, а также двенадцатиперсной кишке, которая проникает в подслизистый слой. В этом одно из главных отличий от эрозий, которые локализуются на слизистых оболочках. Размер язвы — не более 1 см.
Заболевание довольно распространенное: в среднем им страдает 10% населения всех стран мира. Следует отметить, что язва двенадцатиперстной кишки встречается чаще язвы желудка. Соотношение среди пациентов мужчин и женщин примерно одинаковое.
Основными симптомами являются боль в верхних отделах желудка, возникающая, как правило, если вы испытываете чувство голода, а также в ночное время; она стихает после приема пищи. Иногда после еды может возникнуть чувство тяжести и появиться тошнота. Язва часто сопровождается снижением массы тела больного.
Причины возникновения
Бактерия Helicobacter pylori (H. pylori) является основной виновницей возникновения язвенной болезни желудка и двенадцатиперстной кишки. Воздействие желудочного сока, а в первую очередь, таких составляющих, как пепсин и соляная кислота, также рассматривается специалистами в качестве одной из причин развития заболевания. Риск возникновения язвы связывают и с длительным приемом нестероидных препаратов (деклофенак, аспирин, индометацин).
Диагностируют болезнь с помощью эндоскопии. Причем такой современный метод позволяет не только просматривать язву изнутри, но и проводить терапию с введением лекарственных средств непосредственно в очаг воспаления, а также останавливать кровотечение.
Хронический гастрит представляет собой хроническое воспаление слизистой, выстилающей желудок. Характерными признаками являются: нарушение моторики, секреции, а также эвакуации пищи. Таким заболеванием в мире страдает около 80% населения, но к профессионалам, к сожалению, обращаются лишь 10%. Очень часто сопутствующими заболеваниями являются хронический холецистит, колит.
Симптоматика. В эпигастральной области — ощущение распирания после принятия пищи, тупая боль, изжога, иногда — тошнота. Сопровождается снижением аппетита и неприятным запахом изо рта. Кислотность понижена. С течением времени на слизистой желудка могут появиться кровоточащие дефекты.
Причины возникновения
В последнее время большое место в возникновении заболеваний желудка отводилось спиралевидным бактериям Helicobacter pylori, однако в настоящее время доказано, что патогенные свойства данных микроорганизмов развиваются в полной мере только при преобладании факторов агрессии над факторами защиты, то есть нельзя считать хронический гастрит инфекционным заболеванием.
В первую очередь это неправильный режим питания, злоупотребление жирной, острой, копченой пищей, принятие алкоголя, курение. Чрезмерный прием лекарственных препаратов, зачастую в качестве самолечения приводят к хроническому гастриту. Частые стрессы и нервное напряжение негативно сказываются на нормальном функционировании желудочно-кишечного тракта.
Специалисты выделяют наследственную предрасположенность как одну из причин гастрита. Само заболевание довольно часто провоцирует дисбактериоз кишечника. При длительном преобладании факторов агрессии хронический гастрит может перейти в язвенную болезнь желудка или двенадцатиперстной кишки.
Диагностика. Применяются современные диагностические методы: гастероскопия, УЗИ, лабораторные анализы.
Общие принципы лечения хронического гастрита и язвенной болезни
Они сходны, отличия лишь в дозировке и длительности использования медикаментов, а также в том, что при лечении гастрита обычно проводится антибактериальная терапия, направленная на устранение Helicobacter pylori.
- Восстановление моторики желудка (различные прокинетики);
- Устранение повышенного образования соляной кислоты (антацидные препараты, блокаторы H2-рецепторов гистамина, ингибиторы протонного насоса);
- Ферментные препараты (так как нарушение переваривания показано у всех пациентов с хроническим гастритом);
- Антихеликобактериальная терапия (при наличии язв и эрозий слизистой оболочки);
- Эубиотики (показано, что данные препараты значительно ускоряют регенерацию, поврежденной слизистой оболочки ЖКТ);
- Диета, устранение сопутствующих заболеваний желудочно-кишечного тракта;
- Подбор препаратов осуществляется в зависимости от объективного обследования и на основании жалоб пациента.
Меры профилактики
Чтобы снизить риск возникновения у вас язвенной болезни и хронического гастрита, старайтесь правильно питаться и следовать рекомендациям гастроэнтеролога. Не следует злоупотреблять такими продуктами, как крепкий кофе и чай, газированные напитки, острую пищу, соления, томаты. Меньше курите, поскольку научно доказана взаимосвязь курения и риск повторных появлений язвы. Такая вредная привычка увеличивает и снижает эффективность лечения.
Источник