Что такое дрожжевой гастрит
Содержание статьи
Гастрит — виды, симптомы и лечение гастрита
Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
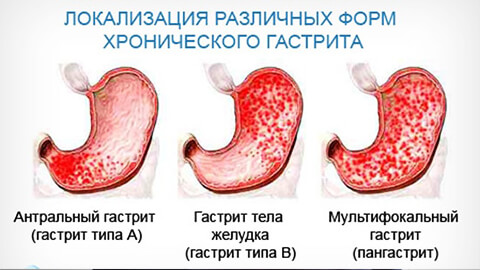
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник
Правила употребления хлеба при гастрите – можно ли есть при разных формах болезни и какие виды продукта разрешены — Семейная клиника ОПОРА г. Екатеринбург
 С утверждением, что хлеб в рационе – это наше все, спорить трудно. Салаты, первые блюда, перекусы, мясные деликатесы без хлеба теряют свою привлекательность, и, по мнению большинства, без хлеба чувство сытости не наступает.
С утверждением, что хлеб в рационе – это наше все, спорить трудно. Салаты, первые блюда, перекусы, мясные деликатесы без хлеба теряют свою привлекательность, и, по мнению большинства, без хлеба чувство сытости не наступает.
Современный ассортимент хлеба дополнился ранее неизвестными сортами: сегодня в любом супермаркете можно купить не только белый и черный хлеб, но и экзотические сорта: чибатту, лаваш, питу, и даже брецель.
По сути, любые хлебные изделия относятся к быстрым углеводам, употребление которых не очень желательно для людей с лишним весом и хроническими болезнями. А при наличии хронического гастрита хлеб и вовсе нужно выбирать тщательно и употреблять в ограниченных количествах.
Рекомендации диетологов и гастроэнтерологов
Существует несколько правил употребления хлеба для пациентов с гастритом.
Правило первое, общее
При любой форме гастрита запрещено употреблять в пищу свежий хлеб. К сожалению, теплый ароматный ломтик пользы вам не принесет, а может спровоцировать обострение. Объясняем почему.
В свежеиспеченном продукте уже прекращен процесс брожения, однако контакт с желудочным соком его отлично восстанавливает. С той лишь разницей, что брожение происходит уже в вашем не очень здоровом желудке. В результате страдает слизистая, переваривание затрудняется, в желудке образуется застой, повышается газообразование. Симптоматически эти процессы проявляется вздутием живота, тяжестью, и даже болью в эпигастрии.
Правило второе, для пациентов с повышенной кислотностью желудочного сока
Повышенная секреция соляной кислоты вызывает неприятные симптомы – изжогу, отрыжку, жжение и боль в желудке. Если пациент соблюдает диету, болезненные признаки удается утихомирить. Свежеиспеченный и сдобный хлеб для таких пациентов противопоказан, т. к. активизирует секреторную функцию. Альтернативой является вчерашний хлеб из пшеничной муки средних сортов. Пшеничные сухарики, хлебцы и бездрожжевые изделия не запрещены.
Правило третье, для пациентов с пониженной секрецией желудочного сока
Основная проблема у таких пациентов – медленное переваривание пищи. Застой образуется из-за выраженного недостатка секреции. Доктора не рекомендуют употреблять свежий хлеб и сдобу, потому что при низкой кислотности желудок не способен переварить тяжелые дрожжевые продукты. Образуются застойные явления, которые вызывают тяжесть, боль, запоры. Слизистая страдает из-за повышенной нагрузки, с которой справиться она не способна.
Правило четвертое, для пациентов с нормальной кислотностью
Казалось бы, кислотность нормальная, проблем с перевариванием хлеба быть не должно. Однако здесь имеет значение травматическое воздействие на воспаленную слизистую. Правила употребления хлеба при нормальной секреции аналогичны рациону при секреции повышенной. Т. е. нужно питаться так, чтобы не провоцировать усиление выработки соляной кислоты. Сдоба и свежеиспеченный хлеб запрещены.
Вывод. При всех видах гастрита не рекомендуется свежий хлеб, сдобные изделия, а также хлеб из муки грубого помола.
Теперь поговорим о наиболее популярных видах хлеба, учитывая, что употреблять их будем на второй день после выпечки, либо в подсушенном виде.
Черный

Черным принято называть хлеб, приготовленный из ржаной муки. Сюда же включается и продукт из двух видов муки – ржаной и пшеничной. Соотношение ингредиентов может быть разным, от этого зависит биологическая полноценность продукта.
Любой черный хлеб полезен, в нем содержаться микроэлементы, большое количество клетчатки, витамины, ценные аминокислоты. Однако чистый продукт из ржаной муки имеет высокую кислотность, до 12% .Клетчатка, содержащаяся в черном хлебе нужна кишечнику, и совсем не полезна больному желудку из-за травмирующего действия.
Даже здоровый желудок с трудом переваривает 100% ржаной продукт – на это уходит около 4 часов. Оптимальный вид черного хлеба, содержащий только 80% ржи и 20% пшеницы перевариться чуть быстрее, за 3, 3 часа. Но для пациентов даже смешанный, ржано-пшеничный хлеб – тяжелая и не рекомендованная пища. Кислотность повышает, переваривается медленно, слизистую травмирует.
Вывод: ржаные изделия не рекомендуются при повышенной и нормальной кислотности. При нормальной – разрешены в стадии стойкой ремиссии в небольшом количестве – 30 граммов 2 – 3 раза в неделю в подсушенном виде.
Белый
 Если черный хлеб – исконно русский продукт, то белый история приписывает египтянам. Именно они впервые вырастили пшеницу и испекли хорошо известный батон, который сегодня присутствует в каждом доме. Уж как его только не ругают из-за высокого содержания углеводов! А вот о пищевой ценности забывают. Хотя в составе белого хлеба все присутствует – и витамины, и аминокислоты, и микроэлементы. Клетчатки меньше, чем в черном, кислотность – 7%, в нарезном батоне – 3%. Переваривается дрожжевой пшеничный хлеб 3 часа, бездрожжевой вариант – 2,5.
Если черный хлеб – исконно русский продукт, то белый история приписывает египтянам. Именно они впервые вырастили пшеницу и испекли хорошо известный батон, который сегодня присутствует в каждом доме. Уж как его только не ругают из-за высокого содержания углеводов! А вот о пищевой ценности забывают. Хотя в составе белого хлеба все присутствует – и витамины, и аминокислоты, и микроэлементы. Клетчатки меньше, чем в черном, кислотность – 7%, в нарезном батоне – 3%. Переваривается дрожжевой пшеничный хлеб 3 часа, бездрожжевой вариант – 2,5.
Чувствуете, как увеличиваются шансы у хлеба пшеничного, чтобы стать обязательным в рационе пациента с гастритом? Так оно и есть – пшеничный хлеб при гастритах разрешен. Правда, не теплый, а вчерашний, помните об этом.
Сорта без дрожжей
Бывает ли хлеб без дрожжей? Бывает. Это лаваш и его разновидности. Все остальные сорта если не приготовлены с добавлением дрожжей, то в основе имеют закваску, которая «работает» в тесте по тому же принципу брожения, не сомневайтесь. Ржаную муку без дрожжей или закваски «поднять» вообще невозможно, с пшеничной – дело обстоит чуть проще. Однако наличие пористости продукта – точное подтверждение присутствия процессов брожения. Поэтому модный бездрожжевой продукт – хорошая рекламная акция, если это не лаваш.
Пищевая ценность изделий на закваске близка к дрожжевым сортам, поэтому принципиального значения не имеет. Так что выбор продукта – дело ваших вкусовых предпочтений. А о правилах питания при гастрите мы рассказали выше.
Зерна целые и дробленые
Любой зерновой хлеб содержит следующие ингредиенты:
- Цельные или дробленые злаковые зерна. Это не обязательно рожь или пшеница, в рецептах с успехом используются ячмень, рис, кукуруза и прочие злаки.
- Дрожжи. Могут быть классическими, а так же сухими и жидкими.
- Смесь воды и молока.
- Соль.
Интересен факт, что настоящее зерновое изделие не может быть белым и пышным – если в рецепте присутствуют неочищенные зерна, хлеб имеет плотную консистенцию и сероватый цвет. А на пышных белых булках зерна могут присутствовать только в качестве посыпки.
Цельные и дробленые зерна при гастрите вредны. Они травмируют слизистую, перевариваются долго, кислотность повышают. Поэтому полку с зерновой выпечкой пациенты с гастритами должны обходить стороной.
Отруби
 Известный московский диетолог А.В. Ковальков считает, что отруби необходимы в питании. В своих лекциях он рассказывает, что отруби не перевариваются, а лишь проходят транзитом по пищеварительному тракту, отдавая все ценные вещества, и забирая все токсины. Также отруби называют «щеткой для кишечника», благодаря их способности усиливать перистальтику. В составе хлеба дрожжи действуют так же, поэтому для пациентов с гастритами отрубная выпечка нежелательна.
Известный московский диетолог А.В. Ковальков считает, что отруби необходимы в питании. В своих лекциях он рассказывает, что отруби не перевариваются, а лишь проходят транзитом по пищеварительному тракту, отдавая все ценные вещества, и забирая все токсины. Также отруби называют «щеткой для кишечника», благодаря их способности усиливать перистальтику. В составе хлеба дрожжи действуют так же, поэтому для пациентов с гастритами отрубная выпечка нежелательна.
А вот альтернатива имеется: если вы зальете отруби молоком на полчаса, они потеряют свои «царапающие» свойства. В таком виде употребляйте их на здоровье, все питательные вещества получите, и кишечник будет работать лучше.
Важно! При повышенной секреции отруби, размоченные в молоке, помогают снизить кислотность. Разрешенные при гастрите – это овсяные и пшеничные отруби, остальные запрещены.
Про сухари и сухарики
Именно сухари рекомендованы при гастрите в качестве хлебных изделий. Правда не сухарики к пиву, которые обильно присыпаны солью и специями, а самые обычные, пшеничные или ржано-пшеничные без добавок.
Если кислотность низкая или нулевая, разрешены только пшеничные изделия. Ржаные – исключаются.
Основные преимущества сухарей по сравнению с хлебными продуктами следующие:
- Невысокая влажность.
- Значительно сниженная калорийность.
- Легкая для переваривания структура изделия.
Чтобы исключить травмирующие свойства, сухари и сухарики при гастрите, так же как и отруби, рекомендуется размачивать. Можно заливать их бульоном или йогуртом, даже в кашу добавлять – и пищевую ценность продукта сохраните, и желудок с ними справиться запросто.
Хлебцы
 Не все виды хлебцов подходят для пациентов с гастритом. Разрешены ячменные и пшеничные, ржаные – противопоказаны. Рисовые, гречневые, кукурузные хлебцы употреблять можно, но в ограниченном количестве, не более 100 граммов в сутки и в размоченном виде. Вариации – хлебцы с начинкой и различными добавками лучше исключить. Оптимальный выбор – это диетические пшеничные хлебцы.
Не все виды хлебцов подходят для пациентов с гастритом. Разрешены ячменные и пшеничные, ржаные – противопоказаны. Рисовые, гречневые, кукурузные хлебцы употреблять можно, но в ограниченном количестве, не более 100 граммов в сутки и в размоченном виде. Вариации – хлебцы с начинкой и различными добавками лучше исключить. Оптимальный выбор – это диетические пшеничные хлебцы.
При покупке обращайте внимание на состав продукта – не должно быть консервантов и стабилизаторов, которые вредят больному желудку. Имеет значение и срок хранения хлебцев – пациенту с гастритом подойдут те, что хранятся от 6 до 12 месяцев. Эти изделия лучше измельчены, поэтому не смогут травмировать слизистую.
Если же выбирать между хлебцами и пшеничными сухарями – мы бы рекомендовали сухари.
Хлебопечка — помощница
Хлеб, испеченный собственноручно – гордость любой хозяйки. Конечно, он не имеет ничего общего с булками из русской печи, зато вы точно знаете, из чего приготовлен продукт. Современные хлебопечки есть во многих семьях, и сторонники здорового образа жизни ими уверенно пользуются.
Нужен ли домашний хлеб пациенту с гастритом? Нужен. Готовить его нужно из муки пшеничной высшего сорта, а тесто замешивать на кефире. Но теплым употреблять нельзя. Получая свежую булку из хлебопечки, разрежьте ее на куски и подсушите в течение 12 часов. После – кушайте на здоровье, не забывая предварительно размочить.
Кстати, сахар в рецепте замените медом – пищевая ценность повысится.
Полезное видео
Посмотрите видео о пользе и вреде разных видов хлеба:
А не съесть ли бутерброд с маслом?
Само по себе сливочное масло при гастрите человеку необходимо. Употреблять его нужно в меру, не более 40 граммов в сутки, учитывая добавление в каши, супы, овощные блюда. Традиционный утренний бутерброд с маслом разрешен только в стойкой ремиссии и совсем не рекомендуется при повышенной секреции – изжога гарантирована.
При покупке сливочного масла покупайте только качественный продукт, жирностью 72, 5- 82, 5 процента. Это и будет настоящее масло, богатое фосфолипидами, витамином А и прочими ценными составляющими. Ни спред, ни маргарин, ни мягкое бутербродное масло не берите – вреда больше, чем пользы.
Мы рассмотрели все нюансы употребления хлеба при разных видах гастрита и думаем, наши советы окажутся полезными для вас. Не рискуйте своим здоровьем – откажитесь от свежеиспеченного, зернового и ржаного хлеба, заменив его сухариками или подсушенными тостам.
Источник