Ангина при язвенном колите
Содержание статьи
Ангина!
Лечение ангины и тонзиллита
Ангину очень часто путают с простудным заболеванием. Однако это не так, ведь ангина — инфекционное заболевание, при котором возникает острое воспаление небных миндалин. Заражение происходит воздушно-капельным путём от больного или бациллоносителя. Не стоит забывать и об алиментарном пути заражения (через продукты питания), а также при прямом контакте. Но чаще на фоне снижения иммунной реактивности организма возникает самозаражение (аутоинфекция) микробами, живущими в глотке в норме. Ангина возникает остро с подъёмом температуры тела до 38-39˚, появляется сильная боль в горле при глотании, нередко отдающая в ухо, головная боль, слабость, ломота в теле и суставах, боли в сердце. К головной боли присоединяется болезненность при поворотах головы, так как в воспалительный процесс вовлечены лимфатические узлы шеи.
При ангине воспаляются миндалины, они служат своеобразными «входными воротами» для инфекции, а уже оттуда возбудители болезни проникают в остальные органы. Наиболее частым микробным возбудителем ангины является в-гемолитический стрептококк группы А, реже — стафилококк, пневмококк, аденовирусы. Иногда даже здоровые люди являются носителями в-гемолитического стрептококка А. Но, будучи опасными для окружающих, при этом они сами могут и не болеть. Увы, после перенесённой ангины организм человека не вырабатывает иммунитет к этой инфекции, как происходит при многих других инфекционных заболеваниях.
Как и большинство инфекционных заболеваний, ангина опасна именно своими осложнениями. Если ангину лечить неправильно или не лечить, могут развиться ревматизм, миокардит, пиелонефрит, гломерулонефрит, тонзиллогенный сепсис, заглоточный и окологлоточный абсцессы, острый средний отит, шейный лимфаденит.
Особенно осторожно нужно относиться к лечению ангины у детей. Течение болезни может сопровождаться судорогами, нарушением деятельности сердечно-сосудистой и дыхательной систем, поэтому при появлении первых тревожных симптомов у ребенка, нужно незамедлительно обратиться к врачу!
При лечении ангины для больного обязателен постельный режим, необходимо изолировать больного от других членов семьи. Заболевшему ангиной нужно выделить отдельную посуду, предметы ухода, чтобы избежать заражения окружающих. Пища должна быть мягкой, не раздражающей слизистую оболочку глотки (молочная, растительная), а также обильное теплое питье. Из питания исключаются острые блюда, пряности, грубая пища. Температуру снижать следует только при высоких ее показателях.
Для того чтобы лечение ангины было эффективным, оно обязательно должно проводиться под наблюдением врача. Самостоятельное назначение препаратов — антибиотиков в целях лечения заболевания может негативно сказаться на исходе лечения. В зависимости от ряда важных характеристик (клинической картины, стадии процесса, возраста пациента и др.) врач подбирает определенные препараты для лечения ангины.
Препараты местного действия, оказывающие влияние непосредственно на слизистую миндалин (леденцы, таблетки для рассасывания), полоскания горла — это вспомогательная терапия при ангине. Для полосканий используют раствор соды, отвары шалфея, ромашки, эвкалипта, календулы. Но вопреки распространенному заблуждению одними только полосканиями горла и леденцами невозможно избавиться от ангины.
Также назначаются препараты, снижающие симптомы интоксикации: жаропонижающие, анальгетики, нестероидные противовоспалительные средства, гипосенсибилизирующие. Различные компрессы, согревающие процедуры проводятся только при нормальной температуре тела.
После завершенного курса лечения ангины необходимо сдать анализы крови и мочи, сделать ЭКГ. Но и после выздоровления больной должен все равно наблюдать за своим состоянием, особенно по прошествии 1-2 месяцев. Так как именно к этому времени недолеченная ангина может дать рецидив, возможны проявления осложнений.
Если ангина — это острое воспаление нёбных миндалин, то для тонзиллита характерна хроническая форма воспаления.
Тонзиллит является инфекционным заболеванием, при котором очаговая инфекция находится в нёбных миндалинах, вызывая хронический воспалительный процесс. Хронический тонзиллит характеризуется периодическими обострениями в виде ангин, но может и быть безангинная форма хронического тонзиллита.
Чаще всего развитие хронического тонзиллита наблюдается после перенесенной ангины. Другими словами, острое воспаление небных миндалин (ангина) переходит в хроническую форму, но в ряде случаев хронический тонзиллит возникает без предшествующих ангин.
Хронический тонзиллит такое же заразное заболевание, как и ангина. Микрофлора больного человека обладает повышенной активностью, поэтому источником инфицирования детей могут стать их родители или наоборот. Больные жалуются на слабость, быструю утомляемость, вялость, головные боли, повышенную температуру тела. Всё это обусловлено тонзиллогенной интоксикацией и аллергизацией организма. Из местных проявлений основные жалобы на дискомфорт в горле при глотании, неприятный запах изо рта, периодически возникающие боли в горле, сухой кашель, частые ангины, увеличенные и болезненные регионарные лимфоузлы.
Возникновение тонзиллита обусловлено также анатомическими особенностями строения небных миндалин. Нёбные миндалины пронизаны глубокими щелями — лакунами, где скапливаются микробы и продукты их жизнедеятельности, откуда зачастую нарушен дренаж. Поэтому хронический тонзиллит обусловлен аутоинфекцией, т.е. собственной инфекцией, а сдерживающим фактором является иммунитет. Кроме того, этому заболеванию способствует постоянное поступление инфекции из хронических очагов. Такими очагами могут быть зубы, пораженные кариесом, хронический ринит, гайморит и другие хронические болезненные процессы области носа, глотки, гортани. Снижение иммунитета, уменьшение сопротивляемости организма к неблагоприятным факторам внешней среды (переохлаждения, гиповитаминозы, общие заболевания организма и др.) приводят к прогрессированию болезни.
Тонзиллит, как и ангина, прежде всего, опасен своими осложнениями. При диагнозе хроническое воспаление небных миндалин, существует большая доля вероятности, что параллельно развиваются заболевания сердца, почек, суставов.
При лечении ангины и тонзиллита применяют средства, способствующие повышению естественной реактивности организма: гипосенсибилизирующую терапию, иммунокоррекцию, санирующее воздействие на нёбные миндалины и их регионарные лимфатические узлы.
Благодаря своим антибактериальным свойствам антисептик Мирамистин является отличным средством для лечения ангины и тонзиллита. Мирамистин обладает выраженным антимикробным действием в отношении грамположительных и грамотрицательных бактерий (стафилококки, стрептококки и др.). По сравнению с другими антисептиками, широко применяемыми в лечебной ЛОР-практике (фурацилин, хлоргексидин), Мирамистин обладает иммуномоделирующим действием, то есть усиливает местные защитные реакции.
Мирамистин не оказывает местнораздражающего действия и не обладает аллергизирующими свойствами. Мирамистин абсолютно не токсичен: даже если человек проглотит лекарство, оно практически не всасывается, не обладает свойством изменяться внутри организма. Поэтому препарат так активно используется во взрослой и детской отолоринтологии: для полосканий горла, закапывая в нос. При лечении ангины и тонзиллита рекомендуется многократное полоскание горла раствором препарата до 4-6 раз в день.
Антисептический препарат Мирамистин полностью готов к употреблению, не требует дополнительного разведения водой. Удобная распыляющая насадка дает возможность наиболее оптимально распределить лекарственное вещество на пораженные ткани слизистой горла.
Российский сертифицированный антисептик
Антисептик Мирамистин — это новый отечественный антисептик широкого спектра действия, активный в отношении грамположительных и грамотрицательных, аэробных и анаэробных, спорообразующих и аспорогенных бактерий в виде монокультур и микробных ассоциаций, включая госпитальные штаммы с полирезистентностью к антибиотикам.
Антисептик более эффективен в отношении грамположительных бактерий (стафилококки, стрептококки и др.), действует губительно на возбудителей заболеваний, передающихся половым путем — гонококки, бледную трепонему, трихомонады, хламидии, а также на вирусы герпеса, иммунодефицита человека и др.
Мирамистин оказывает противогрибковое действие на дрожжеподобные, дерматофиты, аскомицеты и другие патогенные грибы.
Под действием Мирамистина снижается устойчивость бактерий и грибов к антибиотикам. Мирамистин не оказывает местнораздражающего действия и не обладает аллергизирующими свойствами. Не выявлены тератогенные или эмбриотоксические эффекты. Лекарственное средство не обладает канцерогенными и мутагенными свойствами.
Источник
Язвенный колит: стул при язвенном колите, симптомы, лечение
Что такое язвенный колит?
В основе язвенного колита лежит хронический рецидивирующий воспалительный процесс, поражающий слизистую оболочку толстого кишечника. Особенность патологии — образование на слизистой многочисленных глубоких язв на отдельных сегментах или по всей внутренней поверхности толстой кишки (рис. 1). Локализация поражения определяет характер течения болезни.
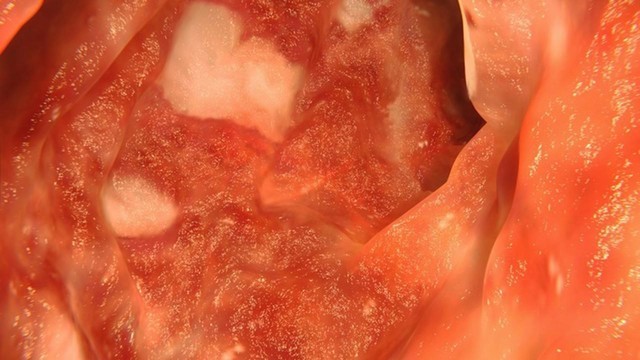 Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Патологический процесс обычно начинается с области прямой кишки, и в 20-30% случаев ограничивается ей. В половине наблюдений воспаление переходит на сигмовидную, нисходящую ободочную и поперечную ободочную кишку, а в остальных — охватывает весь толстый кишечник.
Из чего состоит толстый кишечник человека
Толстый кишечник имеет длину около двух метров. Именно здесь происходит окончательное всасывание питательных веществ из пищи и формирование каловых масс. Толстый кишечник разделяют на 5 отделов: слепую кишку (она соединяется с подвздошной кишкой тонкого кишечника) и аппендикс, ободочную кишку (ее делят на 4 части — восходящую, поперечную, нисходящую и сигмовидную), прямую кишку и заднепроходный канал, заканчивающийся анальным отверстием (рис. 2).
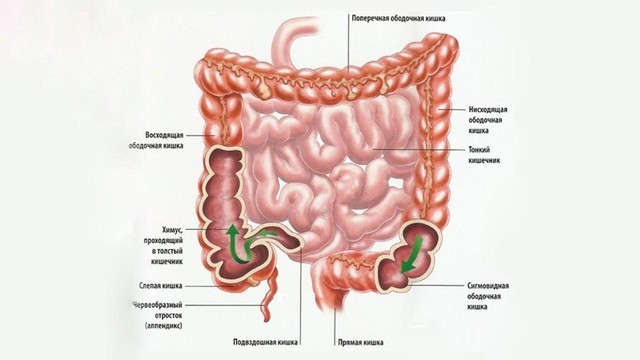 Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Язвенным колитом чаще болеют молодые мужчины, не достигшие 40-летнего возраста, но тенденция последних лет — увеличение числа заболевших среди детей и пожилых людей. Интересны географические особенности распространенности патологии: в Австралии, США и Канаде отмечается 100-150 случаев на 100 тыс. населения, тогда как в Европе этот показатель не превышает 15. Жители стран Африки и Азии язвенным колитом практически не болеют. В Москве и Московской области число заболеваний на 100 тыс. населения фиксируется на уровне 22-23 случая на 100 тыс. населения.
Причины
Несмотря на долгую историю изучения причин заболевания, они до сих пор до конца не выяснены, и определение этиологии язвенного колита считается одной из самых сложных проблем гастроэнтерологии. Существует несколько теорий патогенеза болезни, в основе которых лежат факторы разной природы:
- Генетические. В результате длительных клинических исследований установлено, что язвенным колитом чаще болеют люди, у которых один из родителей также страдал от этого заболевания. Генетическая теория основана на предположении о мутации некоторых генов.
- Инфекционные. Воспалительный процесс в толстом кишечнике могут вызывать определенные виды патогенной микрофлоры. Кроме этого, язвенный колит может являться следствием чрезмерной иммунной реакции на антигены определенных непатогенных бактерий, присутствующих в кишечнике.
- Аутоиммунные. По мнению некоторых исследователей причина язвенного колита — разрушение клеток эпителия толстого кишечника в результате формирования антител против собственных антигенов.
Предрасполагающие факторы возникновения язвенного колита:
- неправильное питание с избытком в рационе животного белка и недостатком пищевых волокон;
- нервное перенапряжение;
- различные вирусные инфекции;
- недостаток в организме витамина D;
- малоподвижный образ жизни, курение, злоупотребление алкоголем.
В возникновении патологии может сыграть роль и пищевая аллергия, например, непереносимость орехов, молока, меда и других продуктов.
Классификация
Для определения правильной тактики лечения язвенного колита необходимо правильно классифицировать заболевание. Классификация проводится по разным основаниям.
| Тип колита | Характеристика |
| Проктит (дистальный колит) | Воспаление в пределах 18 мм от анального канала, затрагивающее только прямую кишку |
| Левосторонний колит | Затрагивает зону от сигмовидной кишки до левого изгиба прямой кишки |
| Тотальный (паколит) | Включает субтотальный колит с воспалением левого изгиба толстой кишки |
По тяжести заболевания выделяют тяжелое, среднетяжелое и легкое течение в зависимости от выраженности симптомов в период обострения, наличия осложнений, отклика на лекарственную терапию.
При сверхтяжелом или крайне тяжелом язвенном колите диарея наблюдается более 10-15 раз в сутки, гемоглобин заметно понижен, а температура тела поднимается выше 38 °С.
Классифицируют язвенный колит также по наличию кишечных осложнений и внекишечных проявлений, активности и по некоторым специальным индексам. По характеру течения различают острый и хронический колит.
Проявления острой стадии язвенного колита чрезвычайно болезненны: частый стул, примеси гноя и крови в каловых массах, повышение температуры, тошнота, слабость, сильная боль в животе. Тяжелое состояние может усугубиться перитонитом (из-за прободения кишки) и обильным кровотечением.
Хронический язвенный колит
Если колит длится более полугода, его считают хроническим. Различают 2 вида хронического язвенного колита:
- Хронический с непрерывным течением — заболевание протекает без периодов ремиссии. Такая форма колита характеризуется функциональными нарушениями работы кишечника, появлением лимфатических инфильтратов в слизистой и изменениями в метаболических процессах.
- Хронический рецидивирующий — периоды обострения сменяются длительной ремиссией. При этом во время ремиссий симптомы пропадают, а в период обострения — возвращаются. Во время активной фазы температура тела повышается, а в стуле обнаруживают кровь.
В чем опасность язвенного колита
Опасность язвенного колита связана с серьезными осложнениями, некоторые из которых могут привести к летальному исходу.
В худшем случае развивается каловый перитонит, т.е. острое воспаление брюшины из-за обсеменения брюшной полости микрофлорой фекалий.
Признаки перитонита — сильная боль в животе, тошнота, рвота, длительный запор, бледность кожных покровов. Больному трудно пошевелиться, у него заостряются черты лица.
Перитонит требует неотложного хирургического вмешательства. После подтверждения диагноза с помощью УЗИ или рентгеноскопии вскрывают брюшную полость, выполняют ее санацию и ушивают дефект стенки толстой кишки.
Важно! Успех лечения перитонита напрямую зависит от времени обращения за медицинской помощью. При сильных болях в животе нужно сразу вызывать скорую помощь и не пытаться решить проблему при помощи обезболивающих препаратов.
Осложнения
Другие опасные осложнения язвенного колита:
- сильное кровотечение из толстой кишки, развитие анемии и шока из-за значительной кровопотери;
- появление злокачественных новообразований на месте изъязвлений (малигнизация);
- поражение воспаленной слизистой патогенной кишечной микрофлорой;
- гнойные воспаления близлежащих тканей.
Большинство осложнений язвенного колита лечится только хирургическим путем. Решение об операции принимает лечащий врач на основе данных всестороннего обследования.
Симптомы язвенного колита
Язвенный колит характеризуется тремя ведущими синдромами, обусловленными воспалительным процессом в толстой кишке (рис. 3):
- проблемы со стулом: диарея, посещение туалета до 20 раз в сутки;
- примеси крови и слизи в каловых массах;
- сильные режущие тянущие боли в животе и в области прямой кишки без выделения кала.
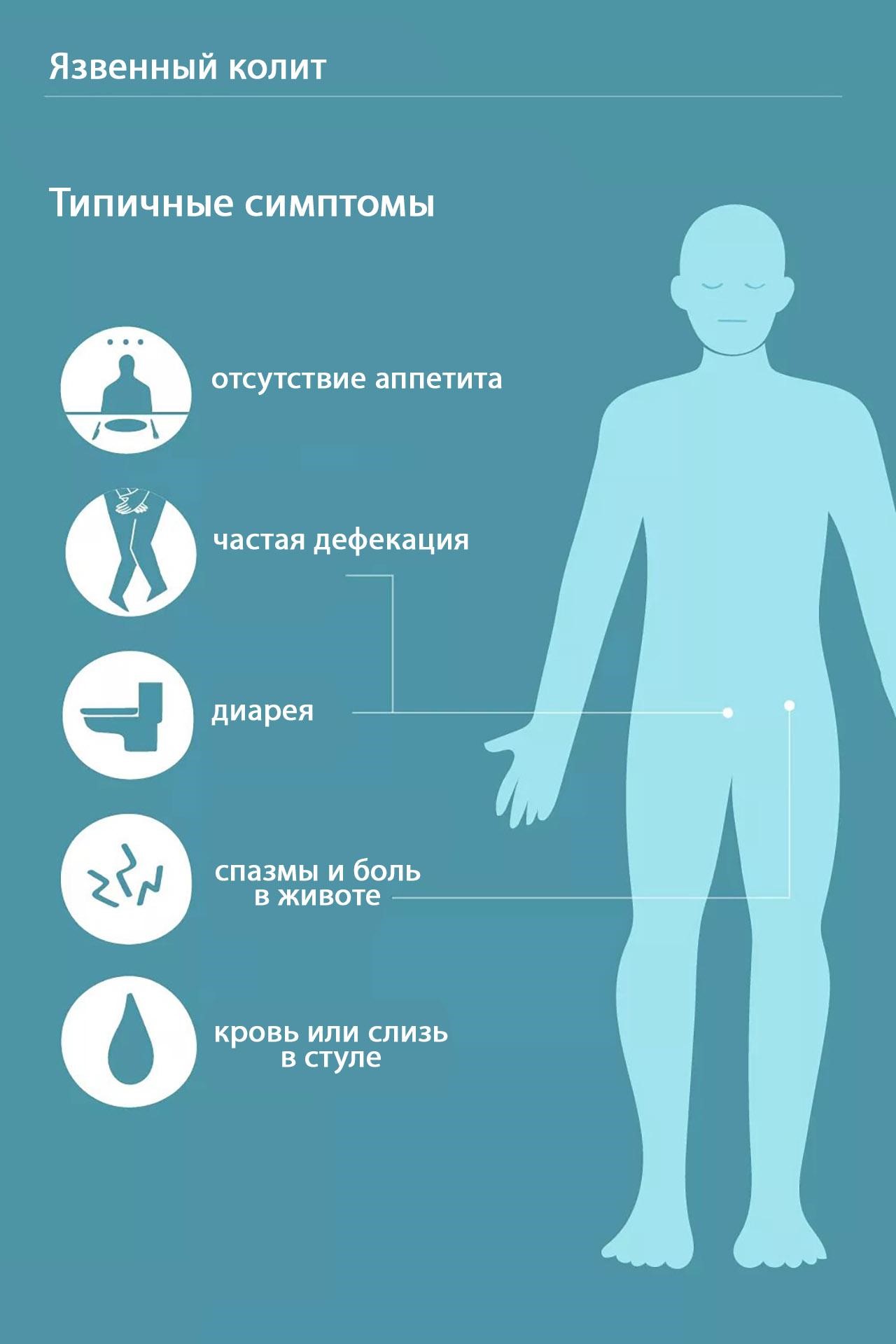 Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Иногда в начале заболевания язвенный колит проявляется запорами, периодическими болями в животе и незначительными примесями крови в каловых массах. Такие симптомы не вызывают у человека тревоги, и он не спешит обращаться к врачу, принимая недомогание за обычное расстройство кишечника.
Выраженность симптомов зависит от тяжести и формы заболевания. В острой фазе к локальным симптомам добавляется высокая температура, слабость, ломота в мышцах и суставах, потеря веса, отсутствие аппетита, (примерно в 1% наблюдений) язвенный колит сопровождается офтальмологическими проявлениями — конъюнктивитом, передним увеитом, эписклеритом.
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования.
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
- Общий анализ крови. Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
- Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
- Иммунологический анализ для определения иммунной реакции на антитела.
- Анализ кала на наличие бактерий, слизи и крови.
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Лечение
Трудности в лечении язвенного колита связаны с неясной этиологией заболевания, поэтому основная цель терапевтических мероприятий — снятие симптомов, достижение стойкой ремиссии, профилактика рецидивов, повышение качества жизни и облегчение физического и психологического состояния человека.
Схема лечения разрабатывается строго индивидуально в зависимости от фазы и характера течения болезни, состояния толстой кишки, длительности заболевания, выраженности симптомов, реакции на предшествующее лечение, аллергического статуса, риска развития осложнений и ряда других факторов.
Комплекс терапии включает:
- медикаментозное лечение;
- строгое соблюдение диеты;
- психологическую поддержку;
- хирургическое лечение при осложнениях и отсутствии эффекта от других методов.
Лекарственные препараты
Лекарственная терапия включает четыре основных группы препаратов:
- глюкокортикостероиды;
- нестероидные противовоспалительные средства на основе 5-аминосалициловой кислоты;
- иммуносупрессоры;
- генно-инженерные биопрепараты (ГИБП).
Кроме того, назначают симптоматические лекарственные средства: противодиарейные, обезболивающие, препараты для восполнения железа в организме, витамины группы В и С и некоторые другие.
Форма и длительность приема каждого вида лекарственных средств подбирается строго индивидуально.
Важно! Язвенный колит — опасное воспалительное заболевание, самолечение абсолютно недопустимо. Неконтролируемый прием лекарственных препаратов может привести к серьезным осложнениям и значительно усугубить ситуацию.
Диета
Диета играет определяющую роль в лечении язвенного колита. В острой фазе при ярко выраженных симптомах может быть рекомендовано полное голодание с разрешением пить только чистую воду. Запрет на прием пищи переносится больными без проблем, так как во время обострения они теряют аппетит по естественным причинам. В особо тяжелых случаях назначают парентеральное питание (внутривенное введение раствора с питательными веществами).
Диета при язвенном колите направлена на нормализацию состояния слизистой оболочки кишечника и прекращение диареи. Сильнее всего раздражают слизистую острые, кислые продукты, блюда в маринаде, большое количество клетчатки и грубой пищи, любые алкогольные напитки.
При воспалении кишечника рекомендуют продукты с высоким содержанием белка животного и растительного происхождения. Количество белка в дневном рационе рассчитывается исходя из нормы в 1,5-2 грамма на килограмм веса. Основные источники белка — это нежирное мясо, вареная и запеченная рыба, яйца, бобовые. Продукты не рекомендуют жарить, так как приготовленные таким способом блюда сильно раздражают слизистую желудка и толстой кишки.
Рекомендация
В период обострения у многих людей развивается непереносимость молока, поэтому молочные продукты и блюда на их основе желательно исключить.
Оптимальное меню при язвенном колите соответствует диетическому столу №4. В рацион включаются супы на рыбном бульоне или на основе постного мяса, приготовленные на пару блюда из фарша, каши на воде, протертые яблоки, вареные яйца, сливочное масло (не больше 5 грамм в день), зеленый чай, отвар шиповника и некоторые другие блюда и напитки.
Важно! Любое нарушение диеты при язвенном колите грозит обострением заболевания!
Народные средства
Народные средства лечения не могут являться основными, это лишь способ облегчить состояние больного, но не замена терапии. Тем не менее, после консультации с врачом для снятия симптомов колита можно принимать отвары лекарственных растений, обладающие противовоспалительным эффектом и нормализующие стул. Например, для снятия симптомов воспаления широко применяют отвар аптечной ромашки, настой коры ивы, сироп лакричного корня, а для прекращения диареи — настои и отвары коры дуба, зверобоя, плоды и семена айвы, корки граната.
Хирургическое лечение
Хирургическое лечение показано при отсутствии эффекта от строгой диеты и приема лекарственных средств. Неотложная операция показана при подозрении на массированное кровотечение, перитонит и при развитии других осложнений.
В ходе операции обычно выполняют резекцию толстого кишечника и соединение свободного конца подвздошной кишки с анальным каналом. Если позволяет ситуация, резекцию выполняют частично с сохранением неповрежденных участков толстой кишки. Хирургическое лечение показано примерно 20% пациентов.
Прогноз
Прогноз при язвенном колите зависит от тяжести течения, наличия осложнений и сопутствующих заболеваний. При нетяжелой форме патологии и поддерживающей противовоспалительной терапии более 80% больных в течение года не сталкиваются с рецидивами. Риск развития злокачественных новообразований ограничен 3-10%.
Профилактика
Основной метод профилактики любых проблем с желудочно-кишечным трактом — привычка к здоровому образу жизни. Зная о наследственной предрасположенности к язвенному колиту, необходимо правильно питаться, избегая продуктов, раздражающих кишечник. Следует полностью отказаться от алкоголя и сигарет, следить за весом, нормализовать режим труда и отдыха, заниматься спортом, избегать стрессов и эмоционального перенапряжения.
Необходимо внимательно следить за состоянием организма, не игнорировать любые желудочно-кишечные недомогания и регулярно проходить обследование.
Заключение
Язвенный колит — воспалительное заболевание неясной этиологии, поражающее прямую кишку. Патология опасна развитием серьезных осложнений с высоким риском летального исхода. Нормализовать состояние и повысить качество жизни возможно при своевременном обращении к врачу и строгом соблюдении всех рекомендаций.
Источники
- Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
- Дуброва С.Э. Раннее выявление, дифференциальная диагностика и возможности предупреждения развития осложнений хронических воспалительных заболеваний кишечника // Consilium medicum, 2019.-N 8.-С.84-87.
Источник